Часто задаваемые вопросы — ФГБУ «НМИЦ гематологии» Минздрава России
Почему именно я должен сдавать кровь? Разве доноров уже не достаточно?
В России только 1,7% населения являются донорами. Для того чтобы обеспечить достаточный запас крови, необходимо, чтобы хотя бы 4% населения было донорами. Многие люди не подходят для донорства ввиду противопоказаний, т. к. кровь должна быть безопасной для пациентов. Донорами могут быть только здоровые люди в возрасте от 18.
Гематологический научный центр постоянно нуждается в донорах цельной крови, донорах плазмы, донорах тромбоцитов, донорах стволовых клеток. В Центре проходят длительное лечение онкобольные, которым кровь и ее компоненты жизненно необходимы. Без них они просто не смогут выжить после снижающих иммунитет доз химиотерапии.
Каково состояние донорства крови сейчас?
В России меньше половины доноров, чем должно быть для того, чтобы нужды больниц были покрыты. Именно поэтому необходимо, чтобы доноры сдавали кровь регулярно. Кроме крупных трагических событий (теракты, пожары и пр.) существует постоянная потребность современной медицины в компонентах и препаратах донорской крови, ведь практически любая ее область сейчас не обходится без применения трансфузионной терапии (операции, гематология, ЧС, ДТП, роженицы, дети, онкология и др.).
Кроме крупных трагических событий (теракты, пожары и пр.) существует постоянная потребность современной медицины в компонентах и препаратах донорской крови, ведь практически любая ее область сейчас не обходится без применения трансфузионной терапии (операции, гематология, ЧС, ДТП, роженицы, дети, онкология и др.).
Достаточно ли у меня крови, чтобы делиться ею?
У взрослого человека 4—5 литров крови. Во время кроводачи берут 450 мл крови — это составляет 8% всей крови, которые восстанавливаются в течение 72 часов. Кроводача полностью безопасна, стимулирует иммунную и кроветворную системы.
Сколько времени занимает процедура сдачи крови?
Когда идете сдавать цельную кровь, рассчитывайте на 1 ч 10 мин. Столько времени у вас уйдет на заполнение анкеты, медосмотр и отдых после кроводачи. Сама кроводача цельной крови занимает всего 5—10 минут.
Если вы сдаете плазму, то потратите 1 ч 40 мин, в т. ч. непосредственно на саму процедуру сдачи плазмы — 40 мин.
Весь процесс сдачи тромбоцитов займет у вас 2 ч 30 мин, в т.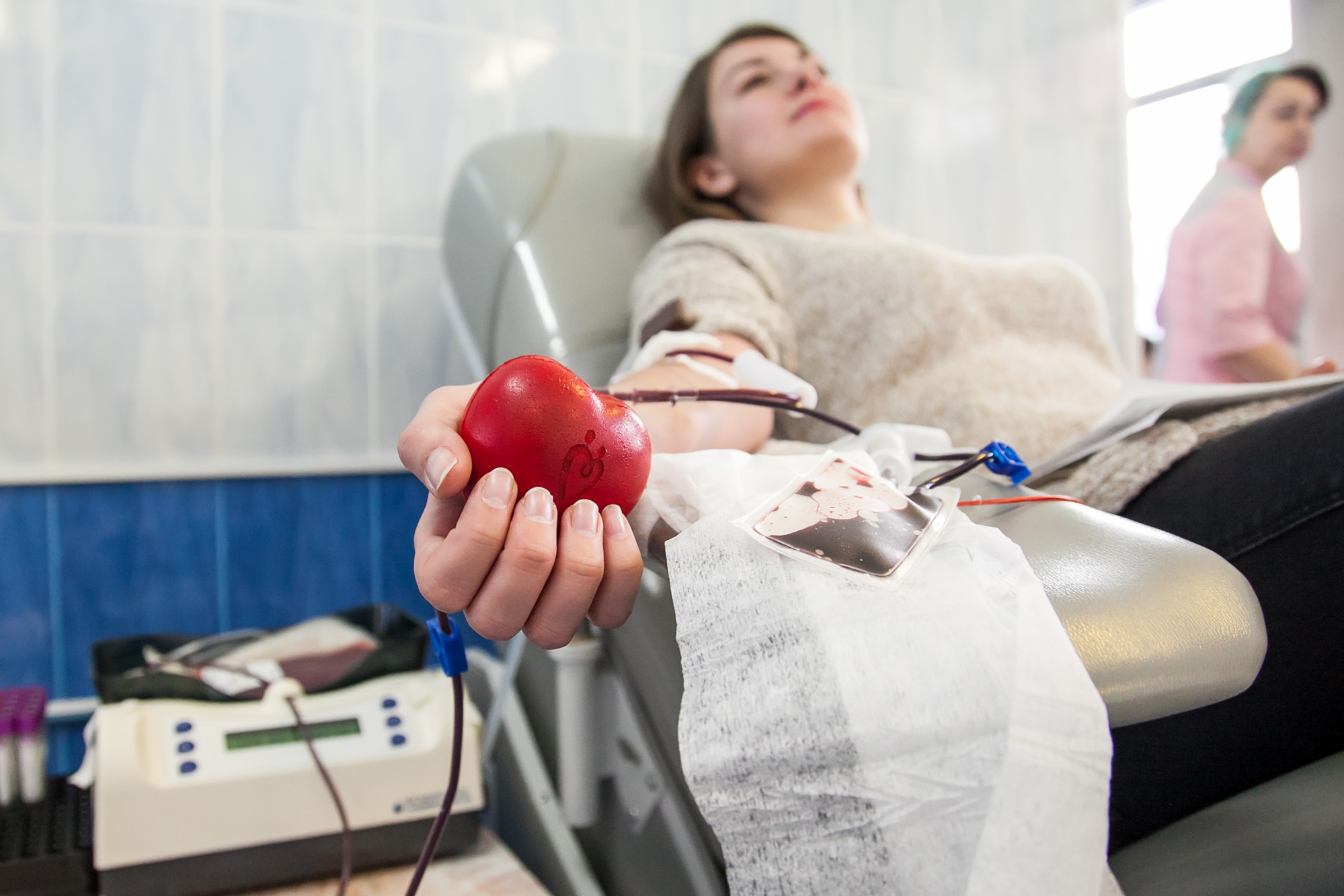
Как выбирают доноров?
Все доноры до каждой дачи крови проходят медосмотр. В это время проводится клинический анализ капиллярной крови из пальца, основательное собеседование с врачом-трансфузиологом, который просматривает заполненную донором анкету и, исходя из состояния здоровья донора и результатов проведенного анализа, определяет, подходит ли человек для донорства. Очень важно, чтобы донор, который заполняет анкету, объективно отвечал на поставленные вопросы.
Вся информация о доноре конфиденциальна.
Но существуют общеизвестные противопоказания к донорству, временные и постоянные, с которыми мы рекомендуем ознакомиться желающим стать донором.
Могу ли я заразиться вирусной инфекцией во время кроводачи?
Заражение донора во время кроводачи невозможно, т. к. его кровь не соприкасается с кровью другого человека, а при проведении процедуры используются одноразовые стерильные иглы и мешки, инструментарий для забора крови, полностью исключающие возможность взаимодействия организма донора с внешней средой.
При процедуре донорства тромбоцитов (тромбоцитаферез) используется замкнутая одноразовая система, когда аппарат для тромбоцитафереза заряжается непосредственно перед каждым донором.
С донорами работают только высококвалифицированные медицинские специалисты донорской службы с многолетним опытом.
Почему надо отдыхать после кроводачи?
Каждый донор должен отдыхать после кроводачи хотя бы 10 минут. Даже если вы чувствуете себя хорошо после кроводачи, выпейте сок, чай, воду или кофе. Это помогает восполнить потерю жидкости в организме. Если вы чувствуете слабость после дачи крови, то опытный персонал донорской службы сможет быстро оказать вам помощь.
Я не помню, когда в последний раз сдавал кровь. Как мне это узнать?
Эту информацию можно уточнить в донорском отделении НМИЦ гематологии по будням с 9:00 до 17:30 по телефонам:
+7 (495) 612-35-33
+7 (905) 568-57-60
Что будут делать с моей кровью?
Кровь каждого донора основательно исследуется.
Целиком донорскую кровь не используют. Каждая дозу крови разделяют на эритроцитную взвесь и плазму. Пациент получает именно тот компонент, который ему необходим. Таким образом, кровь одного донора может спасти жизнь нескольким пациентам.
Эритроцитую взвесь используют во время обычных операций, при потере крови, травмах и для лечения анемии.
Плазму используют при болезни печени, потере крови, для лечения сбоев в свертываемости крови, и лечения шокового состояния.
Можно ли у вас приобрести (купить) кровь и ее компоненты?
Кровь и ее компоненты купить нельзя.
Кровь, взятая у доноров в Гематологическом научном центре, используется исключительно для пациентов Центра.
Существует ли заменитель крови?
Кровь — это уникальный органический материал, который нельзя искусственно произвести. Единственным источником крови является донор.
Что я получу за дачу крови?
Донор, сдавший кровь (компоненты), прежде всего, получит денежную компенсацию на питание в размере 5% от установленного прожиточного минимума, 2 выходных дня по месту работы (в день дачи крови и любой другой день по выбору в течение года после донации), а также высокую самооценку от осознания того, что помог другим людям.
Кроме того, у донора будет постоянный контроль состояния своего здоровья.
Обязан ли работодатель отпустить меня с работы на время сдачи крови?
Да, согласно Закону РФ «О донорстве крови и ее компонентов» от 20.07.2012 № 125-ФЗ и Трудовому кодексу РФ (Ст. 186).
Как часто можно сдавать кровь и ее компоненты?
Существует разные виды донорства: донорство цельной крови и донорство компонентов.
Цельную кровь разрешается сдавать не более 5 раз в год мужчинам и не более 4 раз в год женщинам, при этом, интервалы между кроводачами должны быть не менее 60 дней.
Отдельные компоненты крови можно сдавать чаще. Интервалы между разными видами донорства компонентов крови указаны в таблице (читать подробнее).
При донорстве плазмы разрешается сдавать в сумме не более 12 л плазмы в год.
Что касается тромбоцитафереза, то донору разрешено сдавать тромбоциты не чаще раза в месяц. Это связано с тем, что в НМИЦ гематологии применяется аппаратный тромбоцитаферез, при котором доза забираемых за один раз тромбоцитов больше, чем при прерывистом (читать подробнее).
Чем сдача крови отличается от сдачи плазмы и сдачи тромбоцитов?
При сдаче плазмы кровь после отделения от нее части плазмы тут же возвращается обратно в организм донора. При сдаче тромбоцитов из донорской крови выделяются только тромбоциты, а остальные компоненты возвращаются донору.
Выделение из крови плазмы и тромбоцитов происходит путем пропускания донорской крови через специальный аппарат с закрытой одноразовой системой центрифугирования.
Плазму можно сдавать с интервалами не менее 2 недель не более 12 л в год, цельную кровь — не более 5 раз в год с интервалами в 2 месяца, тромбоциты — 12 раз в год с интервалом в 1 месяц.
После пяти регулярных кроводач лучше сделать перерыв на 3—4 месяца. Плазма восстанавливается в течение нескольких дней, кровь — в течение месяца.
Процесс сдачи тромбоцитов занимает порядка 1,5 ч, плазмы — около 40 мин, забор крови — около 10—15 мин. Однако общее время, которое понадобится донору провести в медицинском учреждении, в первом случае составит 2,5 ч, во втором случае — 1 ч 40 мин, в последнем случае — 1 ч 10 мин.
Может ли курильщик быть донором?
Курение не является противопоказанием к донорству. Специалисты рекомендую воздержаться от курения за час до процедуры сдачи крови и не курить в течение одного—двух часов после сдачи.Что нужно делать для восстановления организма после сдачи крови?
В день кроводачи не рекомендуются тяжелые физические и спортивные нагрузки, подъем тяжестей. Ограничений по вождению автомобиля в день кроводачи нет.
В течение двух дней рекомендуется полноценно и регулярно питаться, выпивать не менее 1—2 литров жидкости в день (алкоголь не рекомендуется).
Далее ведите привычный образ жизни.
Полное восстановление состава крови происходит в течение 5—7 дней. Скорость восстановления разных компонентов крови различна. Чтобы состав крови быстрее восстановился, рекомендуется пить больше жидкости: соки, чай. Необходимо правильное питание: в рационе донора всегда должен присутствовать белок, от которого зависит уровень гемоглобина в крови, а также продукты с большим содержанием железа и кальция.
Обязательно ли регулярным донорам использовать дни отпуска, предоставляемые за сдачу крови, в течение календарного года?
В соответствии со статьей 186 Трудового кодекса Российской Федерации после каждого дня сдачи крови и ее компонентов работнику предоставляется дополнительный день отдыха. Указанный день отдыха по желанию работника может быть присоединен к ежегодному оплачиваемому отпуску или использован в другое время в течение года, после сдачи крови и ее компонентов.
В прежней редакции этой статьи право работника использовать после сдачи крови дополнительный день отдыха ограничивалось календарным годом (с 1 января по 31 декабря), что ущемляло интересы доноров. Более того, в ряде случаев, а именно при сдаче крови в последние дни календарного года, не позволяло его реализовать.
Более того, в ряде случаев, а именно при сдаче крови в последние дни календарного года, не позволяло его реализовать.
В соответствии с изменениями, внесенными в Трудовой кодекс Федеральным законом от 30.06.2006 г. № 90-ФЗ, из статьи 186 исключено слово «календарный». Таким образом, доноры могут использовать положенный им дополнительный день отдыха в течение 365 дней после сдачи крови.
Законны ли действия работодателя, когда он отказывает в предоставлении дней сотруднику-донору, ссылаясь на то, что тот сдавал кровь, еще не устроившись в данную организацию?
Законодательство РФ не содержит прямого ответа на поставленный вопрос. С одной стороны, предоставление неиспользованных дополнительных дней отдыха, предусмотренных ч. 4 ст. 186 Трудового кодекса РФ, по новому месту работы (у другого работодателя) законодательством не предусмотрено.
С другой стороны, ст. 186 ТК РФ никак не ограничивает право донора на использование дней отдыха только по предыдущему месту работы, однако названная позиция, возможно, приведет к возникновению трудового спора с работодателем, который придется разрешать в органах по рассмотрению индивидуальных трудовых споров (гл. 60 ТК РФ).
60 ТК РФ).
Каким образом подтверждать право на звание «Почетный донор»?
Благодаря создаваемой в нашей стране единой системе учета доноров, все донации фиксируются в базах данных учреждений Службы крови, данные должны храниться там много лет.
Обращаем ваше внимание, что для получения права на награждение нагрудным знакам «Почетный донор России» учитываются только безвозмездные донации.
Можно ли у вас стать «Почетным донором Москвы»?
Нет, нагрудный знак «Почетный донор Москвы» предоставляется только учреждениями службы крови подчинения Департамента здравоохранения г. Москвы. Гематологический научный центр — учреждение подчинения Минздрава России, у нас вы можете получить знак «Почетный донор России».
Можно ли быть донором кормящей маме?
На сегодняшний день одним из временных противопоказаний является период беременности и лактации. Должен пройти 1 год после родов и 3 месяца после окончания лактации.
Может ли наличие в крови антигенов Kell (+) стать отводом для донорства?
Наличие в эритроцитах донора антигенов Kell (+) не означает, что человек не может стать активным донором.
При наличии такого показателя в крови он может быть донором плазмы и тромбоцитов.
Подробнее о Kell-принадлежности читайте по этой ссылке.
Можно ли стать донором, если близкий родственник болен неактивным хроническим гепатитом В?
В данной ситуации человек является контактным лицом с больным гепатитом и должен получить отвод от донорства.
Из-за чего возникает цитратная реакция?
При донорстве тромбоцитов, чтобы избежать свертывания крови при ее прохождении через центрифугу для выделения из нее тромбоцитов и плазмы, применяют цитрат натрия (натрий лимоннокислый трехзамещенный 2-водный).
Цитратная реакция — это реакция организма на непереносимость цитрата натрия.
Поэтому регулярным донорам тромбоцитов надо стараться сдавать тромбоциты раз в два—три месяца, а также принимать кальциевые витамины после сдачи и соблюдать рекомендации по питанию (читать подробнее).
Хилёз — это заболевание крови?
Хилёз не заболевание, а состояние, которое обозначает наличие в составе крови триглицеридов — жировых частиц (нейтральных жиров), не позволяющих провести точную диагностику. В норме в крови их быть не должно. Такая кровь после центрифугирования становится белой и очень густой, внешне напоминающей сметану.
В норме в крови их быть не должно. Такая кровь после центрифугирования становится белой и очень густой, внешне напоминающей сметану.
Причина высокого уровня нейтральных жиров и образование хилёзной сыворотки — неправильная подготовка к забору крови, когда перед сдачей донором в пищу употребляется алкоголь или жирные продукты.
Хилёзная сыворотка не дает возможности выделить составляющие крови. Следовательно, анализ крови провести невозможно. Также невозможно использование «жирной» крови для переливания реципиенту.
Через 10—12 часов уровень триглицеридов в крови снижается к исходному уровню.
Узнайте, как правильно питаться донору.
Через какое время после донации работникам опасных производств можно выходить на работу?
Если вы работаете на опасном производстве, интервал между донацией и выходом на работу должен составлять не менее 12 часов.
Можно ли считать донации, за которые были выплачены компенсации за питание, безвозмездными? Будут ли они учтены для получения звания «Почетный донор»?
Все донации, после которых вы получали только денежную компенсацию на питание, будут учтены при получении нагрудного знака «Почетный донор России».
Доноры, сдавшие безвозмездно кровь и(или) ее компоненты (за исключением плазмы крови) 40 и более раз или плазму крови 60 и более раз, награждаются нагрудным знаком «Почетный донор России».
Также изменениями, внесенными статьей 61 Федерального закона от 25.11.2013 № 317-ФЗ «О внесении изменений в отдельные законодательные акты Российской Федерации и признании утратившими силу отдельных положений законодательных актов Российской Федерации по вопросам охраны здоровья граждан в Российской Федерации» в статью 23 Федерального закона от 20 июня 2012 года № 125-ФЗ «О донорстве крови и ее компонентов», установлена наиболее оптимальная формула расчета количественных критериев для достижения права на награждение в случаях смешанного донорства.
Теперь, если донор имеет за плечами, например, двадцать пять и более безвозмездных донаций цельной крови, а затем стал сдавать безвозмездно плазму, право на награждение наступит при общем количестве донаций 40 раз.
Если же донор перешел в категорию доноров плазмы, сдав до этого безвозмездно цельную кровь менее 25 раз, то ему для получения права быть награжденным необходимо будет добирать безвозмездными донациями плазмы до достижения общего количества донаций 60 раз.
Законом предусмотрено, что донация любого клеточного компонента (эритроцитов, тромбоцитов или гранулоцитов) приравнивается к донации цельной крови. Читать подробнее.
Противопоказания к донорству — Служба крови
Стать донором может практически любой здоровый человек, если он старше 18 лет, не имеет противопоказаний к донорству, а его вес больше 50 кг.
С другой стороны, стать донором крови и ее компонентов может только Человек с большой буквы. Человек, который готов встать пораньше, потратить свое время, чтобы спасти чью-то жизнь.
ПРОТИВОПОКАЗАНИЯ
При каждом визите в учреждение Cлужбы крови потенциальный донор проходит бесплатное медицинское обследование, которое включает в себя приема врачом-трансфузиологом и предварительное лабораторное исследование.
При этом есть ряд противопоказаний к донорству: постоянных, то есть независящих от давности заболевания и результатов
лечения, и временных — действующих лишь определенный срок.
Постоянными противопоказаниями является наличие таких серьезных заболеваний как инфекционные и паразитарные болезни, онкологические заболевания, болезни крови, а также ряд других состояний.
Возможно, Вы будете разочарованы тем, что не сможете совершить донацию при наличии абсолютных
противопоказаний.
Однако Служба крови надеется, что Вы поймете нашу главную задачу — обеспечение безопасности компонентов
донорской крови для пациентов.
Наличие противопоказаний к донорству не означает, что Вы не можете внести свой вклад в развитие добровольного
донорства крови!
В разделе «Волонтерам» Вы можете узнать, как помочь
Донорскому движению. Спасайте жизни вместе со Службой крови!
Временные противопоказания имеют
различные сроки в зависимости от причины. Самыми распространенными запретами являются: нанесение татуировки, пирсинг
или лечение иглоукалыванием (120 календарных дней), ангина, грипп, ОРВИ (30 календарных дней после выздоровления),
период беременности и лактации (1 год после родов, 90 календарных дней после окончания лактации), прививки.
Перечень медицинских противопоказаний для сдачи крови и ее компонентов
(согласно Приказу Министерства здравоохранения Российской Федерации от 28 октября 2020 г. №1166н «Об утверждении порядка прохождения донорами медицинского обследования и перечня медицинских противопоказаний (временных и постоянных) для сдачи крови и (или) ее компонентов и сроков отвода, которому подлежит лицо при наличии временных медицинских противопоказаний, от донорства крови и (или) ее компонентов»)
Постоянные медицинские противопоказания
1. Инфекционные и паразитарные болезни:
- болезнь, вызванная вирусом иммунодефицита человека (ВИЧ-инфекция), вирусами гепатита B и C,
- сифилис, врожденный или приобретенный,
- туберкулез (все формы),
- бруцеллез
- сыпной тиф,
- туляремия,
- лепра (болезнь Гансена),
- африканский трипаносомоз,
- болезнь Чагаса,
- лейшманиоз,
- токсоплазмоз,
- бабезиоз,
- хроническая лихорадка Ку,
- эхинококкоз,
- филяриатоз,
- дракункулез,
- повторный положительный результат исследования на маркеры болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция),
- повторный положительный результат исследования на маркеры вирусных гепатитов B и C,
- повторный положительный результат исследования на маркеры возбудителя сифилиса.

2. Злокачественные новообразования.
3. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм.
4. Болезни центральной нервной системы (органические нарушения).
5. Полное отсутствие слуха и (или) речи, и (или) зрения.
6. Психические расстройства и расстройства поведения в состоянии обострения и (или) представляющие опасность для больного и окружающих.
7. Психические расстройства и расстройства поведения, вызванные употреблением психоактивных веществ.
8. Болезни системы кровообращения:
- гипертензивная (гипертоническая) болезнь сердца II — III степени,
- ишемическая болезнь сердца,
- облитерирующий тромбангиит,
- неспецифический аортоартериит,
- флебит и тромбофлебит,
- эндокардит,
- миокардит,
- порок сердца (врожденный, приобретенный).

9. Болезни органов дыхания:
- бронхиальная астма,
- бронхоэктатическая болезнь,
- эмфизема.
10. Болезни органов пищеварения:
- ахилический гастрит,
- хронические болезни печени, в том числе неуточненные, токсические поражения печени,
- калькулезный холецистит с повторяющимися приступами и явлениями холангита,
- цирроз печени.
11. Болезни мочеполовой системы в стадии декомпенсации:
- диффузные и очаговые поражения почек,
- мочекаменная болезнь.
12. Болезни соединительной ткани, а также острый и (или) хронический остеомиелит.
13. Лучевая болезнь.
14. Болезни эндокринной системы в стадии декомпенсации.
15. Болезни глаза и его придаточного аппарата:
- увеит,
- ирит,
- иридоциклит,
- хориоретинальное воспаление,
- трахома,
- миопия 6 диоптрий и более.
16. Болезни кожи и подкожной клетчатки:
- псориаз,
- эритема,
- экзема,
- пиодермия,
- сикоз,
- пузырчатка (пемфигус),
- дерматофитии,
- фурункулез.
17. Оперативные вмешательства (резекция, ампутация, удаление органа (желудок, почка,
селезенка, яичники, матка и прочее)), трансплантация органов и тканей, повлекшие стойкую утрату трудоспособности
(I и II группа инвалидности), ксенотрансплантация органов.
18. Стойкая утрата трудоспособности (I и II группа инвалидности).
19. Женский пол донора для донации 2 единиц эритроцитной массы или взвеси, полученной методом афереза.
20. Лица с повторными неспецифическими реакциями на маркеры вирусов иммунодефицита человека, гепатитов B и C и возбудителя сифилиса.
21. Лица с повторно выявленными аллоиммунными антителами к антигенам эритроцитов (за исключением доноров плазмы для производства лекарственных препаратов).
22. Лица с повторно выявленными экстраагглютининами анти-A1 (за исключением доноров плазмы для производства лекарственных препаратов).
Временные противопоказания
Наименования
Срок отвода от донорства
Масса тела менее 50 кг
До достижения массы тела 50 кг
Возраст младше 20 лет
для донации 2 единиц эритроцитной массы или взвеси,
полученной методом афереза
До достижения 20 лет
Масса тела менее 70 кг
для донации 2 единиц эритроцитной массы или взвеси,
полученной методом афереза
До достижения массы тела 70 кг
Гемоглобин менее 140 г/л
для донации 2 единиц эритроцитной массы или взвеси,
полученной методом афереза
До достижения уровня гемоглобина 140 г/л
Температура тела выше 37 °C
До нормализации температуры тела (37 °C и ниже)
Пульс — менее 55 ударов в минуту и более 95 ударов в минуту
До нормализации пульса от 55 до 95 ударов в минуту
Артериальное давление:
систолическое менее 90 мм рт. ст. и более 149 мм рт. ст.;
ст. и более 149 мм рт. ст.;
диастолическое — менее 60 мм рт. ст. и более 89 мм рт. ст.
До нормализации
систолического давления: 90 — 149 мм рт. ст.;
диастолического давления: 60 — 89 мм рт. ст.
Индекс массы тела
Менее 18,5 и более 40
Несовпадение результатов исследования группы крови AB0, резус-принадлежности, антигенов C, c, E, e, K с результатами исследования при предыдущей донации
До выполнения подтверждающего исследования
Трансфузия крови и (или) ее компонентов
120 календарных дней со дня трансфузии
Первичное выявление в образце крови донора аллоиммунных антител к антигенам эритроцитов
До подтверждения отсутствия в образце крови донора аллоиммунных антител к антигенам эритроцитов не ранее, чем через 180 календарных дней после первичного выявления
Оперативные вмешательства, в том числе искусственное прерывание беременности
120 календарных дней со дня оперативного вмешательства
Лечебные и косметические процедуры с нарушением кожного покрова (татуировки, пирсинг, иглоукалывание и иное)
120 календарных дней с момента окончания процедур
До подтверждения отсутствия маркеров вирусного гепатита B и (или) вирусного гепатита C, и (или) болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция), и (или) на возбудителя сифилиса, но не ранее, чем через 120 календарных дней после получения сомнительного результата лабораторного исследования
120 календарных дней после прекращения последнего контакта
Сомнительный результат на маркеры вирусного гепатита B и (или) вирусного гепатита C, и (или) болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция), и (или) на возбудителя сифилиса
До подтверждения отсутствия маркеров вирусного гепатита B и (или) вирусного гепатита C, и (или) болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция), и (или) на возбудителя сифилиса, но не ранее, чем через 120 календарных дней после получения сомнительного результата лабораторного исследования
Перенесенные инфекционные заболевания:
малярия в анамнезе при отсутствии симптомов и при наличии отрицательных результатов иммунологических тестов
3 года
брюшной тиф после выздоровления и полного клинического обследования при отсутствии выраженных функциональных расстройств
1 год
ангина, грипп, острая респираторная вирусная инфекция
30 календарных дней после выздоровления
Перенесенные инфекционные и паразитарные заболевания, не указанные в перечне постоянных и временных противопоказаний
120 календарных дней после выздоровления
Острые или хронические воспалительные процессы в стадии обострения независимо от локализации
30 календарных дней после купирования острого периода
Обострение язвы желудка и (или) двенадцатиперстной кишки
1 год с момента купирования острого периода
Болезни почек, не указанные в пункте 12 перечня постоянных противопоказаний
1 год с момента купирования острого периода
Аллергические заболевания в стадии обострения
60 календарных дней после купирования острого периода
Период беременности, лактации
1 год после родов, 90 календарных дней после окончания лактации
прививка инактивированными вакцинами (в том числе, против столбняка, дифтерии, коклюша, паратифа, холеры, гриппа), анатоксинами
10 календарных дней после вакцинации
прививка живыми вакцинами (в том числе, против бруцеллеза, чумы, туляремии, туберкулеза, оспы, краснухи, полиомиелита перорально), введение противостолбнячной сыворотки (при отсутствии выраженных воспалительных явлений на месте инъекции)
30 календарных дней после вакцинации
прививка рекомбинантными вакцинами (в том числе, против вирусного гепатита B, коронавирусной инфекции)
30 календарных дней после вакцинации
введение иммуноглобулина против гепатита B
120 календарных дней после вакцинации
введение иммуноглобулина против клещевого энцефалита
120 календарных дней после вакцинации
вакцинация против бешенства
1 год после вакцинации
Прием лекарственных препаратов:
антибиотики
14 календарных дней после окончания приема
анальгетики, антикоагулянты, антиагреганты (в том числе салицилаты)
3 календарных дня после окончания приема
Прием алкоголя
48 часов
Отклонение пределов состава и биохимических показателей периферической крови
Отклонение пределов состава и биохимических показателей периферической крови
Показатель
Допустимые пределы значений показателей
Гемоглобин:мужчины (130 г/л и более)
женщины (120 г/л и более)
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
130 г/л и более
120 г/л и более
мужчины (0,40 и более)
женщины (0,38 и более)
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
0,40 и более
0,38 и более
Количество тромбоцитов
от 180 x 109/л
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
мужчины (4,0 x 1012/л и более)
женщины (3,8 x 1012/л и более)
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
4,0 x 1012/л и более
3,8 x 1012/л и более
Количество лейкоцитов
от 4 x 109/л до 9 x 109/л
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
Общий белок
от 65 г/л до 85 г/л
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
Соотношение белковых фракций (альбумина, глобулинов)
отсутствие отклонений от нормативных значений, указанных в инструкциях к
используемым наборам реагентов и методам
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
Гемотрансмиссивные заболевания — заболевания, полученные вследствие переливания крови
Трансфузия — переливание крови
Читайте также
Современная эффективная деятельность Службы крови стала возможна только благодаря реализации основных направлений ее развития.
Большинство людей знают о донорстве очень мало и потому доверяют самым необоснованным мифам…
Успешные практики организации донорских дней, мнения ведущих экспертов Службы кровиПланируешь донацию? Расскажи об этом своим друзьям!
кто может стать донором и почему это важно / Новости города / Сайт Москвы
14 июня в мире отмечают Всемирный день донора крови. Москве как огромному мегаполису ежедневно требуется донорская кровь для переливания. В ней нуждаются пострадавшие в серьезных авариях, люди с заболеваниями крови, роженицы. За раз донор сдает 450 миллилитров крови. Этот, казалось бы, небольшой объем может спасти жизнь даже не одного, а трех человек.
Сегодня, когда заболеваемость коронавирусной инфекцией в столице снижается, а больницы возвращаются к прежнему режиму работы, снова возрастает и потребность в донорской крови.
Портал mos.ru узнал у тех, кто регулярно сдает кровь, что мотивирует их помогать совершенно незнакомым людям и как агитировать друзей стать донорами.
Нет верхней планкиБыть донором может только здоровый человек. Отказать в сдаче крови могут тем, кто болен ВИЧ или гепатитом, а также страдает хроническими заболеваниями — например, язвенной болезнью желудка, имеет воспалительные заболевания типа акне или сильного кариеса, а также варикозное расширение вен. В крови таких людей могут быть бактерии, что делает ее непригодной для переливания. Решение об отводе, временном или пожизненном, принимают врачи-трансфузиологи.
«Именно для этого и существует консультация врача перед донацией. Не медицинской сестры, как во многих странах, а именно полноценный врачебный осмотр и опрос. В случае если потенциальный донор приписан к московской поликлинике, мы смотрим данные о его здоровье в системе ЕМИАС», — рассказывает главный врач Центра крови имени О.К. Гаврилова Ольга Майорова.
Оптимальный возраст для того, чтобы стать донором, — 18–20 лет. (По закону граждане России не могут быть донорами до 18 лет.) Начинающим позже стоит быть готовыми получить временный отвод. Если у человека есть хроническое заболевание и он давно не был у врача, его могут направить на дополнительную консультацию.
«Первичный возрастной донор редко становится им с первого раза. Может потребоваться заключение от врача о состоянии здоровья, наличии хронических заболеваний, мы даем направление в соответствующую поликлинику с четким перечнем вопросов, которые нас интересуют. И уже дальше по результатам принимается решение — может ли человек быть донором», — говорит Ольга Майорова.
Однако верхней планки — до какого возраста можно быть донором крови — не существует. Если человек здоров и хорошо себя чувствует, его допустят до донации.
«У нас есть доноры, которые перешагнули 60- и даже 70-летний рубеж. Но это, как правило, те, которые начинали сдавать кровь или ее компоненты в юности.Спасти минимум одну жизньПодавляющее число доноров — это люди в возрасте до 45–50 лет. Позже у многих накапливается груз заболеваний, который не позволяет стать донором», — поясняет Ольга Майорова.
Женщины могут сдавать кровь до четырех раз в год, мужчины — до пяти. При этом между сдачами крови должно проходить минимум два месяца. Тромбоциты разрешается сдавать до 10 раз в год, плазму — не более 20 раз с интервалом в две недели. Отдельные компоненты сдают только доноры со стажем.
«Кто-то переносит донации хорошо, и у него высокий, но в пределах нормы уровень гемоглобина. В этом случае следующую донацию можно осуществлять через два месяца. Если мы видим, что уровень гемоглобина у донора близок к нижней границе нормы, мы предупреждаем его, что лучше сделать паузу несколько побольше, уделить внимание диете, возможно, начать принимать какие-то препараты. Все решается индивидуально. Однако даже однократная донация — это уже возможность спасти жизни одного, двух или даже трех человек», — говорит Ольга Майорова.
Профессиональные доноры, как правило, ведут здоровый образ жизни, соблюдают режим и питаются правильно. Однако и сам факт сдачи крови может приносить пользу организму.
«Особенно процедуры плазмафереза и тромбоцитафереза снижают риск развития сердечно-сосудистых заболеваний, инфарктов, инсультов. По статистике, доноры почти в пять раз реже страдают от этих болезней. Кроме того, донор посещает врача несколько раз в год на станции переливания крови. Таким образом, какие-то заболевания могут быть замечены на ранней стадии», — добавляет Ольга Майорова.
Мифы и легенды о кроводаче
Помимо объективных причин, потенциальных доноров останавливают иррациональные страхи.
«Один из устойчивых мифов — что донор в учреждении службы крови может заразиться какими-либо заболеваниями, которые передаются с кровью. Это абсолютно невозможно. Во время процедуры используются одноразовые расходные материалы. Их просто физически нельзя использовать повторно. Кроме того, персонал регулярно меняет перчатки, проходит медицинское освидетельствование», — рассказывает Ольга Майорова.
Их просто физически нельзя использовать повторно. Кроме того, персонал регулярно меняет перчатки, проходит медицинское освидетельствование», — рассказывает Ольга Майорова.
Еще одно популярное опасение — боязнь ехать на процедуру с утра пораньше на голодный желудок. Однако доноры как раз, наоборот, должны обязательно позавтракать перед процедурой. Утренний прием пищи, правда, должен быть очень легким, содержащим в основном углеводы. Это может быть каша на воде, фрукты, чай с печеньем. Никаких молочных или жирных продуктов.
Популярный страх упасть в обморок, безусловно, имеет под собой основания. Однако при грамотных действиях риски минимальны.
«При малейшем недомогании следует сразу обратиться к медицинскому персоналу. После донации важно отдохнуть. Не надо сразу бежать на работу. Нужно спокойно 15–20 минут посидеть, выпить воды, чай или сок и только после этого отправляться по своим делам», — говорит Ольга Майорова.
Записался или просто шел мимоПо словам Ольги Майоровой, вся процедура сдачи крови занимает около двух часов. Столько времени потребуется на регистрацию, первичный анализ крови, медицинское освидетельствование, саму донацию, получение всех справок и отдых.
Столько времени потребуется на регистрацию, первичный анализ крови, медицинское освидетельствование, саму донацию, получение всех справок и отдых.
Обычный донор проводит в кресле около 15 минут. За это время он сдает 450 миллилитров крови. Забор плазмы длится около 40 минут, тромбоцитов — до полутора часов.
Доноры могут рассчитывать на освобождение от работы или учебы на два дня. Те, кто пришел на сдачу, но не подошел для донорства по каким-то параметрам, получают справку, в которой указывается время их присутствия в центре. Оплату за эти дни или часы работодатель вычитать не должен.
Для удобства на сайте Центра крови имени О.К. Гаврилова в ряде других служб крови работает предварительная запись, как и в обычную поликлинику.
«Если человек не пользуется интернетом или, в конце концов, просто шел мимо и ему сегодня захотелось совершить подвиг, мы, конечно, его примем. Просто он потратит больше времени. Мы находимся рядом с Боткинской больницей, здесь большой поток посетителей, у которых там лечатся родственники.Если родственнику несколько дней назад перелили кровь, они могут высказать желание стать донорами и помочь кому-то другому», — рассказывает Ольга Майорова.
Из-за распространения коронавируса и переносе некоторых плановых операций потребность города в донорской крови временно уменьшилась. Однако лечение гематологических больных и травматизм никто не отменял. Доноры продолжали посещать станции переливания крови даже в период ограничительных мер. Для их удобства была организована возможность бесплатной поездки на такси.
С постепенным выходом столицы из режима ограничительных мер потребность в донорской крови будет расти, а значит, станции ждут новых желающих помочь.
Кстати, в преддверии Всемирного дня донора первыми откликнулись и приняли участие в сдаче крови добровольцы Москвы — участники марафона взаимопомощи #МыВместе (от ресурсного центра «Мосволонтер»). Волонтеры-медики и студенты столицы провели акцию «Следуй за мной! #ЯответственныйДонор». На базе медицинских вузов и учреждений здравоохранения развернули пункты сдачи крови. В донации приняли участие более 200 человек. Помимо этого, на сайте мывместе.мосволонтер.рф есть страница, посвященная донорству. Там каждый может узнать о том, как стать донором и как к этому подготовиться.
На базе медицинских вузов и учреждений здравоохранения развернули пункты сдачи крови. В донации приняли участие более 200 человек. Помимо этого, на сайте мывместе.мосволонтер.рф есть страница, посвященная донорству. Там каждый может узнать о том, как стать донором и как к этому подготовиться.
Елизавета Червякова — студентка третьего курса Московского государственного медико-стоматологического университета имени А.И. Евдокимова, будущий врач-терапевт. За три неполных года она сдала кровь уже шесть раз. Еще раньше девушка стала вузовским активистом и организатором подобных акций.
«Я узнала, что у нас в вузе есть донорское движение, вступила в него, являлась организатором, дождалась, когда мне по всем показаниям было разрешено сдавать кровь, и стала донором. Я очень-очень ждала этого дня», — говорит Елизавета.
Девушка планирует стать почетным донором Москвы, затем — России. Для этого необходимо сдать кровь 20, а потом 40 раз соответственно. Университетские акции проходят раз в полгода, поэтому Елизавета ездит на станцию крови в Научно-исследовательский институт скорой помощи имени Н.В. Склифосовского.
Для этого необходимо сдать кровь 20, а потом 40 раз соответственно. Университетские акции проходят раз в полгода, поэтому Елизавета ездит на станцию крови в Научно-исследовательский институт скорой помощи имени Н.В. Склифосовского.
«У тех, кто регулярно сдает кровь, она быстрее восстанавливается, регенерируется. При донорстве организм привыкает к тому, что можно при кровопотере функционировать дальше. Я изначально выбрала профессию, которая будет спасать жизни. Так как у меня пока нет квалификации, я ищу какие-то другие пути, чтобы помогать людям. И сдача крови — одна из таких мер», — говорит Елизавета Червякова.«Никто не застрахован»
Мурад Ибрагимов — будущий стоматолог. Он оканчивает пятый курс и готовится к поступлению в ординатуру.
«Первый раз я сдавал кровь на первом курсе. Сначала попал как волонтер в отряд доноров “Надежда”. Мне понравилось движение, и я начал интересоваться. С тех пор уже четыре года я сдаю кровь во время каждой акции», — рассказывает Мурад.
Молодой человек активно агитирует своих знакомых и друзей стать донорами.
«Жизнь такая штука, что никто не застрахован от того, что с их родственниками или близкими людьми не произойдет несчастье, когда они будут нуждаться в переливании крови. Это нужно осознавать. Почти все мои одногруппники и знакомые были донорами или пытались ими стать. Иногда бывают отводы — низкий гемоглобин или другие показания. Но все пытались, и все хотели. И у многих получилось», — говорит Мурад Ибрагимов.«Это стало традицией»
Антон и Андрей Даниловы стали донорами семь лет назад, будучи студентами первого курса Российского национального исследовательского медицинского университета имени Н.И. Пирогова. С тех пор регулярно сдавали кровь сначала по два раза в год, потом — по четыре. Со временем стали принимать участие в организации акций.
Братья-близнецы все делают вместе, даже осваивают одну профессию. Молодые люди — ординаторы в НИИ скорой помощи имени Н. В. Склифосовского по специальности «хирургия», готовятся к выпускным экзаменам.
В. Склифосовского по специальности «хирургия», готовятся к выпускным экзаменам.
«Мы поступили в вуз осенью 2012 году. Весной 2013-го мы впервые пошли сдавать кровь и как-то втянулись. Для нас это стало доброй традицией. В первый раз, честно говоря, просто было интересно попробовать, что это такое. Потом уже подходили к делу более осознанно — это действительно возможность помочь людям. Десятки, а может, и сотни людей в Москве ежедневно нуждаются в донорской крови. И мне кажется, это отличная возможность проявить себя, помочь людям, даже если ты их абсолютно не знаешь или даже никогда не встретишь», — говорит Антон Данилов.
Отцу Антона и Андрея присвоено звание «Почетный донор России». Однако братья утверждают: решение стать донорами приняли сами. Недавно они также стали почетными донорами Москвы — сдали кровь в 20-й раз. Молодые люди стараются рассказывать о своем опыте друзьям и знакомым, привлекая новых доноров на акции.
«Мы постоянно размещаем посты, сторис в “Инстаграме”, агитируем всех приходить. Уже несколько наших знакомых регулярно участвуют в акциях. Мы продолжаем пропагандировать этот образ жизни, помогать, и на самом деле радует, что получилось привлечь несколько человек. Это, может, и небольшой вклад, но считаем его нашей маленькой победой», — заключает Антон Данилов.
Уже несколько наших знакомых регулярно участвуют в акциях. Мы продолжаем пропагандировать этот образ жизни, помогать, и на самом деле радует, что получилось привлечь несколько человек. Это, может, и небольшой вклад, но считаем его нашей маленькой победой», — заключает Антон Данилов.
Донорство — выбор ответственных, небезразличных людей, считает региональный координатор ВОД «Волонтеры-медики» в Москве Дарья Белимова.
«По моим наблюдениям, донорство — это выбор не только молодежи, но и вообще выбор осознанного, понимающего человека, готового помогать людям. Мне кажется, что донорство уже вошло в культуру тех, кто готов быть активным»», — отмечает она.
К студенческим акциям могут присоединиться не только студенты и сотрудники вузов, но и все желающие. Информация о них активно распространяется в социальных сетях.
Кроме того, сдать кровь можно в двух подразделениях Центра крови имени О.К. Гаврилова, в НИИ скорой помощи имени Н. В. Склифосовского и еще 11 городских больницах. Узнать больше о донорстве в Москве можно на сайте столичного Департамента здравоохранения.
В. Склифосовского и еще 11 городских больницах. Узнать больше о донорстве в Москве можно на сайте столичного Департамента здравоохранения.
Как стать донором крови
Часто задаваемые вопросы — Центр крови
Почему именно я должен сдавать кровь? Разве доноров и так не достаточно?
По показателю численности населения, по возрасту подходящего для того, чтобы быть донорами, мы занимаем в Европе среднее место. Однако по процентной доле доноров среди всего населения (2,8% в 2014 г.) мы все еще значительно отстаем от других стран. С каждым годом количество доноров понемногу возрастает, но для того, чтобы нам и в дальнейшем удавалось успешно предупреждать кризисы, нам постоянно нужны новые и постоянные доноры – люди, готовые помогать, для которых сдавать кровь не менее двух раз в год стало уже стилем жизни. Для того чтобы обеспечить достаточный запас крови, необходимо, чтобы хотя бы 4% населения было донорами. Донорство — это благотворительность, которая не требует много времени и посильна многим из нас. Кроме того, не стоит забывать, что в роли нуждающегося в помощи может когда-то оказаться каждый из нас.
Донорство — это благотворительность, которая не требует много времени и посильна многим из нас. Кроме того, не стоит забывать, что в роли нуждающегося в помощи может когда-то оказаться каждый из нас.
Почему в Эстонии донорство не оплачивается?
Неоплачиваемое и добровольное донорство дает максимально безопасную донорскую кровь, а кроме того это является и рекомендацией Всемирной организации здравоохранения (ВОЗ). Например, в Литве и Германии существует как платное, так и неоплачиваемое донорство, и статистика показывает, что в крови оплачиваемых доноров обнаруживается до восьми раз больше возбудителей заболеваний, передающихся через кровь, чем в крови неоплачиваемых доноров. Этим подтверждается то, что искреннее желание донора помогать нуждающимся и его честность при заполнение анкеты и в ходе медицинского осмотра обеспечивают максимальную безопасность переливания крови для пациентов, что находится в интересах всех нас как потенциальных пациентов.
Сколько требуется переливаний крови в год? И сколько крови для этого нужно?
Каждая доза донорской крови может помочь спасти чью-то жизнь. В 2014 году Центр крови посетило свыше 36 000 доноров, которые сдали в общей сложности около 60 500 доз крови. Из них было подготовлено около 85 000 компонентов крови для больниц, которые были перелиты около 20 000 пациентов. Каждая доза крови имеет неоценимое значение, потому что за этим стоит донор и его желание помогать нуждающимся.
Когда центр крови присылает донорам персональные приглашения на сдачу крови?
Центр крови ежедневно высылает донорам открытки с приглашением, э-письма и текстовые сообщения, согласно нуждам в данный день. Цель сообщений заключается в уведомлении как о днях донора, так и о требующихся группах крови. Центр крови высылает также и экстренные приглашения в случае неожиданного увеличения потребности в крови.
Мы всегда говорим нашим донорам, что донорская кровь требуется в больницах постоянно, поэтому не надо ждать персонального приглашения из Центра крови. Мы призываем доноров сдавать кровь регулярно и следить за состоянием запасов крови на нашей интернет-странице.
Мы призываем доноров сдавать кровь регулярно и следить за состоянием запасов крови на нашей интернет-странице.
Что показывает кровеметр на домашней странице Центра крови?
Кровеметр, т.е. красные капли в верхней части нашей домашней страницы, показывает состояние запасов крови в данный день и предназначен для оперативного информирования доноров и людей, желающих стать донорами.
Для удовлетворения ежедневной потребности больниц в крови необходим определенный оптимальный запас крови.
Красный уровень в каплях крови показывает запасы каждой соответствующей группы крови:
- Сверхнизкий уровень (с восклицательным знаком) – до 20% от оптимального запаса крови
- Низкий уровень – до 30% от оптимального запаса крови
- Уровень ниже среднего (капля крови в основном белого цвета) – до 50% от оптимального запаса крови
- Уровни выше среднего (капля крови в основном красного цвета) – 50-80% от оптимального запаса крови
- Высокий уровень и доверху красная капля крови – 80-100% от оптимального запаса крови
Кровеметр
Достаточно ли у меня крови, чтобы делится ею?
Взрослый человек имеет от четырех до пяти литров крови. Донор отдает 450 мл крови – это, в зависимости от веса тела, составляет всего 7-13% общего объема крови. Объем плазмы восстанавливается, в среднем, в течение 24 часов, а количество клеток крови – в среднем за три недели. Сдача крови не повреждает здоровье донора, но, напротив, активизирует процесс кроветворения. Количество клеток крови не падает из-за сдачи крови ниже разрешенной нормы.
Донор отдает 450 мл крови – это, в зависимости от веса тела, составляет всего 7-13% общего объема крови. Объем плазмы восстанавливается, в среднем, в течение 24 часов, а количество клеток крови – в среднем за три недели. Сдача крови не повреждает здоровье донора, но, напротив, активизирует процесс кроветворения. Количество клеток крови не падает из-за сдачи крови ниже разрешенной нормы.
Сколько времени занимает процедура сдачи крови?
Когда Вы идете сдавать кровь, рассчитывайте примерно на 45 минут. Столько времени уйдет на заполнение анкеты, медосмотр и отдых после сдачи крови. Сама кроводача занимает всего от пяти до десяти минут.
Если Вы сдаете кровь впервые, то времени уйдет немного больше, т.к. Вам оформят карту донора, а во время медосмотра Вам разъяснят условия донорства. У повторных доноров на это время не расходуется.
Как выбирают доноров?
Все доноры перед каждой сдачей крови проходят медосмотр. В это время происходит основательное собеседование с медицинским работником центра крови, который просматривает заполненную анкету и, исходя из состояния здоровья донора, определяет, подходит ли человек для донорства. Поэтому очень важно, чтобы донор, заполняя анкету, вдумывался в каждый вопрос и отвечал на него честно. Вся информация о доноре конфиденциальна.
Поэтому очень важно, чтобы донор, заполняя анкету, вдумывался в каждый вопрос и отвечал на него честно. Вся информация о доноре конфиденциальна.
Могу ли я заразиться вирусной инфекцией во время кроводачи?
Заражение донора вирусным заболеванием во время кроводачи невозможно, т.к. его кровь не соприкасается с кровью никакого другого человека, а при проведении процедуры используются ТОЛЬКО одноразовые стерильные иглы и мешки для забора крови. Все процедуры с донором проводятся с соблюдением установленных в ЕС требований безопасности.
Почему надо отдыхать после кроводачи?
Каждый донор должен отдохнуть после кроводачи хотя бы 10 минут. Даже если Вы чувствуете себя хорошо, выпейте после кроводачи сок или кофе. Это помогает восполнить потерю жидкости в организме. Если Вы почувствуете слабость после сдачи крови, то опытный персонал Центра крови сможет быстро оказать Вам помощь.
Сколько раз в год можно сдавать кровь?
Мужчины могут сдавать кровь 4-5 раз в год, с интервалом не менее 2 месяцев.
Женщины могут сдавать кровь 3-4 раза в год, с интервалом как минимум два, а желательно три месяца.
Центр крови побуждает сдавать кровь регулярно, три-четыре раза в год
Имеет ли донор право получить освобождение от работы на время сдачи крови?
С 01 июля 2009 года право донора на получение от работодателя свободного времени для сдачи крови регулируется пунктом 5 части 3 статьи 7 Закона о крови (Vereseadus).
Я не помню, когда в последний раз сдавал кровь. Как мне это узнать?
У повторных доноров есть карта донора, где записана дата последней сдачи крови, а также рекомендуемая дата следующей. Если у Вас нет под рукой карты донора, эту информацию можно получить в регистратуре Центра крови (Эдала 2) по телефону 617 3001 (на вопросы доноров мы отвечаем по Пн. и Пт. с 8.00 до 16.00 и со Вт. по Чт. с 11.00 до 19.00) или в Ülemiste Doonorikeskus (Валукоя 7, 1-й этаж) по телефону 664 0470 (Пн., Cp.-Пт. 9-17; Bт. 9-18).
Если донор сдавал кровь не менее трех раз, он может получить информацию также и в электронной базе данных Центра крови e-Doonor.
Что такое e-Doonor?
E-Doonor — это среда для доноров, в которой доноры после третьей сдачи крови могут посмотреть на сайте Центра крови данные о своих анализах и сдачах крови, а также откорректировать свои контактные данные. Если уровень гемоглобина в крови донора не соответствовал норме, то в среде e-Doonor он увидит также и рекомендации относительно здоровья и питания.
Кроме того, для экономии времени донор может в среде e-Doonor еще перед приходом на сдачу крови заполнить анкету о состоянии своего здоровья и о своем образе жизни. После заполнения анкеты донор может прийти на сдачу крови в течение семи (в случае процедуры афереза – пяти) календарных дней, поскольку таков срок действия ответов электронной анкеты. После этого данные стираются и анкету надо заполнять заново.
NB! Дигитально заполненная анкета действует в Центре крови на ул. Эдала, в Ülemiste Doonorikeskus и при выездах в различные места Эстонии. Анкету в e-Doonor следует заполнить не позднее, чем в предшествующий выезду день.
Эдала, в Ülemiste Doonorikeskus и при выездах в различные места Эстонии. Анкету в e-Doonor следует заполнить не позднее, чем в предшествующий выезду день.
В e-Doonor можно заходить при помощи ID-карты или Mobiil-ID.
Что будут делать с моей кровью?
Специалисты Центра крови тщательно исследуют кровь каждого донора. Сначала определяется группа крови по системе АВО и резус-фактор. Это необходимо для того, чтобы пациент получил при переливании подходящую ему кровь. Затем, чтобы обеспечить безопасное переливание крови, кровь исследуется на наличие вирусов ВИЧ-инфекции, гепатита В, гепатита С и сифилиса.
Для переливания не используют цельную кровь, полученную от донора. Каждую дозу крови разделяют на эритроциты (красные кровяные тельца), плазму и тромбоциты (кровяные пластинки). Пациент получает именно тот компонент, который ему необходим. Важно знать, что одна порция крови донора может спасти жизнь нескольким пациентам.
Компоненты упаковывают и хранят в подходящих для этого условиях – плазму в условиях глубокой заморозки (-30°С), эритроциты при температуре обычного холодильника, а тромбоциты при температуре +22°С и при постоянном покачивании. Центр крови выдает компоненты только по заказу больниц.
Центр крови выдает компоненты только по заказу больниц.
Существует ли заменитель крови?
Кровь – это живая ткань, которую нельзя изготовить промышленным способом. Единственным источником крови является другой человек.
Что такое аферез?
Метод афереза получил свое название от греческого слова Aphairesis. Он подразумевает отделение от цельной крови кровяных клеток или плазмы при помощи специального оборудования. Например, если для остановки кровотечения больного необходимо такое количество тромбоцитов, которое содержится в четырех порциях цельной крови, то при помощи афереза из можно получить от одного донора. Читать подробнее…
Что я получу за сдачу крови?
Прежде всего донор получит хорошее ощущение от того, что помог нуждающимся. Ценность этого невозможно измерить деньгами. Кроме этого постоянный донор всегда будет информирован о состоянии своего здоровья. Денег за сдачу крови не платят, т. к. донорство в Эстонии добровольное и неоплачиваемое. Центр крови может со своей стороны предложить маленькие подарки для донора.
к. донорство в Эстонии добровольное и неоплачиваемое. Центр крови может со своей стороны предложить маленькие подарки для донора.
Сувенир для донора – молочная шоколадка
Что такое „кризис крови“?
Несчастья невозможно спрогнозировать заранее. Поэтому в критической ситуации Центр крови вынужден приглашать на сдачу крови больше доноров, чем обычно. В Эстонии меньше доноров, чем должно было бы быть для того, чтобы покрывать нужды больниц в любой ситуации.
Срок хранения различных компонентов крови небольшой: эритроцитов, или суспензии красных кровяных телец, — примерно 35 дней; тромбоцитов, или кровяных пластинок, – семь дней, а свежезамороженной плазмы – до трех лет. По этой причине заранее надолго запастись кровью в большом количестве невозможно.
Какая группа крови нужна больше всего?
Поскольку среди населения Эстонии преобладают люди с резус-положительной кровью групп A и 0, можно сказать, что больше всего нужна именно такая кровь. В то же время ясно, что необходима кровь всех групп, поскольку как редкие, так и распространенные группы крови отмечаются у доноров и у пациентов, нуждающихся в переливании крови, с одинаковой частотой. Человеку с наиболее редко встречающейся у нас резус-отрицательной кровью группы AB не стоит бояться, что его кровь не пригодится – в больницы все время попадают люди и с такой группой крови.
В то же время ясно, что необходима кровь всех групп, поскольку как редкие, так и распространенные группы крови отмечаются у доноров и у пациентов, нуждающихся в переливании крови, с одинаковой частотой. Человеку с наиболее редко встречающейся у нас резус-отрицательной кровью группы AB не стоит бояться, что его кровь не пригодится – в больницы все время попадают люди и с такой группой крови.
Как мне узнать мою группу крови?
Группа крови донора определяется в различных системах (AB0-, Резус- и Kell-системы). Первичный донор получает информацию о своей группе крови согласно системе АВ0 уже при первом посещении Центра крови, потому что она определяется при помощи экспресс-теста при медицинском осмотре, а затем контролируется в лаборатории. Резус-принадлежность определяется только в лаборатории, и донор может узнать ее при втором посещении Центра крови.
В Центре крови можно определить свою группу крови также и при отсутствии намерения сдавать кровь, но в этом случае определение будет платным – 16. 58 евро, причем платить можно только наличными. В случае, если человек когда-то уже сдавал кровь (даже если в этот раз он не собирается этого делать), то он, как донор, получит справку бесплатно.
58 евро, причем платить можно только наличными. В случае, если человек когда-то уже сдавал кровь (даже если в этот раз он не собирается этого делать), то он, как донор, получит справку бесплатно.
ФГБУ РосНИИГТ ФМБА России — Донорам
Донорство – акт патриотизма и милосердия! Сдав кровь, ты можешь спасти чью-то жизнь!
В Федеральном государственном бюджетном учреждении «Российский научно-исследовательский институт гематологии и трансфузиологии Федерального медико-биологического агентства» проходят лечение больные тяжелыми онкологическими и гематологическими заболеваниями, в том числе гемофилией.
Ты можешь подарить шанс тем, для кого донорская кровь – это единственная надежда на выздоровление, единственная возможность выжить!
Приглашаем сдать кровь для оказания помощи пациентам клиник института по адресу:
СПб, 2-я Советская ул., д.16 с понедельника по пятницу с 8.15 до 11:30
Контактный телефон: (812) 274-57-21
Что должен знать человек, желающий стать донором крови?
- Перед кроводачей необходимо отдохнуть.

- Кроводача нежелательна после ночной смены, тяжелой физической работы, нервного перенапряжения, длительного ограничения в еде.
- За трое суток до кроводачи следует воздержаться от употребления алкоголя, от приема аспирина, анальгина и лекарств, содержащих аспирин и анальгетики.
- За один — два дня до сдачи крови или ее компонентов следует исключить из рациона жирное, жаренное, острое, копченое, молочные продукты, яйца, масло. Рекомендуется включить в рацион сладкий чай, варенье, хлеб, сухари, сушки, отварные крупы, макароны на воде без масла, соки, морсы, компоты, минеральная вода (без газа), овощи, фрукты.
- Перед кроводачей противопоказано курение.
- Следует воздержаться от кроводачи, если за последние 10 дней Вам производилось удаление зуба.
- На кроводачу следует явиться с паспортом или военным билетом.
Как стать донором?
-
Донором может стать каждый дееспособный гражданин в возрасте с 18 лет, прошедший медицинское обследование.

-
Перед врачебным осмотром донору необходимо заполнить анкету с вопросами, позволяющими врачу определить состояние здоровья донора. Поэтому Ваши ответы должны быть объективными и лаконичными, особенно о перенесенных заболеваниях.
-
Сведения о Вашем здоровье, полученные при обследовании крови, не разглашаются.
Перед каждой кроводачей проводится лабораторное обследование донора.
Проверяется уровень гемоглобина, уровень АлАТ (печеночный фермент).
Нормы гемоглобина: Женщины не менее 120 г/л, мужчины не менее 130 г/л
Нормы АлАТ: Женщины до 32 Ед/л, мужчины до 41 Ед/л.
В случае незначительного отклонения от нормы, донор временно отстраняется от кроводачи.
15 июня 2021 года ФГБУ РосНИИГТ ФМБА России приглашает принять участие в донорской акции, приуроченной к празднованию Всемирного дня донора.
Ждем всех желающих по адресу: ул. 2-ая Советская, д. 16 с 08:15 до 11:30.

С собой необходимо иметь паспорт с постоянной или временной регистрацией в Санкт-Петербурге.
Контактная информация по вопросам участия в акции по телефонам: 274-57-21, 717-03-34.
История возникновения Всемирного дня донора крови.
14 июня 2004 года прошел первый День донора, а уже через год праздник был утвержден на 58-й сессии Всемирной ассамблеи здравоохранения в Женеве, обзаведясь постоянной датой. 14 июня было выбрано не случайно, в этот день родился австрийский врач и иммунолог Карл Ландштейнер (1868-1943), который в 1930 году получил Нобелевскую премию за открытие групп крови у человека.
Инициаторами Всемирного дня донора выступили такие значимые организации, как ВОЗ (Всемирная организация здравоохранения), Международная федерация Красного Креста и Красного полумесяца (гуманитарное движение, которое объединяет волонтеров по всему миру), Международная Федерация Организаций Доноров Крови и Международное общество по переливанию крови — все они призывают людей к добровольной и бесплатной сдаче крови.
Цель Всемирного дня донора крови – повысить осведомленность всего мира о потребностях в безопасной крови и ее продуктах для переливания и о важности безвозмездного добровольного донорства крови для национальных систем здравоохранения. Этот день также служит поводом призвать правительства и национальные органы здравоохранения обеспечить надлежащие ресурсы и создать системы и инфраструктуру для расширения безвозмездного добровольного донорства крови.
Для обеспечения доступа к безопасной крови всех, кто в ней нуждается, все страны должны иметь доноров, готовых добровольно и безвозмездно сдавать кровь на регулярной основе. На протяжении всей пандемии COVID-19, несмотря на ограниченные возможности передвижения и другие трудности, доноры крови во многих странах продолжали сдавать кровь и плазму для пациентов, нуждающихся в переливании. Данные чрезвычайные усилия в период беспрецедентного кризиса лишь подтверждают важную роль эффективно организованного активного добровольного и безвозмездного донорства крови в обеспечении безопасных достаточных запасов крови как в обычные, так и чрезвычайные времена.
Главная тема кампании этого года
Лозунг Всемирного дня донора крови – «Сдавайте кровь, пусть в мире пульсирует жизнь». Он передает важный вклад доноров крови в то, чтобы в мире сохранялась жизнь, в спасение жизни одних и улучшение качества жизни других. Он подкрепляет глобальный призыв к тому, чтобы больше людей во всем мире регулярно сдавали кровь и тем самым вносили вклад в улучшение здоровья.
Непосредственными целями кампании этого года являются следующие:
- выражение благодарности донорам крови во всем мире и повышение осведомленности широкой общественности о необходимости регулярно и безвозмездно сдавать кровь;
- укоренение общественной ценности донорства крови путем усиления общей солидарности и социальной сплоченности;
- поощрение молодежи отозваться на гуманитарный призыв сдавать кровь и побудить других последовать этому примеру;
- признание потенциала молодежи как партнера в деле укрепления здоровья.

Как стать донором крови
Если вы готовы сдать кровь, то следующие ваши шаги такие:
Выберете медицинское учреждение, где будете сдавать кровь и (или) ее компоненты.
Запишитесь на дотацию (сдачу крови) по телефону или через сайт учреждения.
Пройдите обследования у врача-трансфузиолога, по результатам которых он выдаст вам рекомендации.
Подготовьтесь к сдаче:
- за 48 часов полностью исключается прием алкоголя;
- за сутки: хорошо отдохните (например, после ночных дежурств сдавать кровь нельзя), исключите из рациона копченое, жареное, жирное, молоко, сливки, сметану, а также семечки, орехи и бананы и пейте много воды;
- в день сдачи откажитесь от курения, обязательно позавтракайте, проведите гигиенические процедуры.
Внимание! Женщинам нельзя сдавать кровь во время месячных (можно только через 5 дней после окончания), а также во время беременности и в период лактации. Сдавать кровь можно только через год после родов и не раньше, чем через 3 месяца после окончания кормления грудью.
Сдавать кровь можно только через год после родов и не раньше, чем через 3 месяца после окончания кормления грудью.
И помните, что если вы себя чувствуете плохо, то сдавать кровь не следует.
Выделите время на сдачу крови, вся процедура может занять от 2 до 5 часов, в зависимости от состояния после сдачи крови и того, какие компоненты вы сдаете.
Возьмите с собой паспорт, он необходим для регистрации донора, никакие другие документы не подходят.
Заполните анкету донора, в которой содержатся основные вопросы о вашем здоровье — это обязательная часть процедуры, даже если вы уже неоднократно сдавали кровь и заполняли подобную анкету.
После того, как вы зарегистрируетесь, вам нужно пройти медицинское обследование.
Перед самой дотацией обязательно выпейте сладкий чай с печеньем, это поддержит ваше состояние во время и после сдачи.
Сама процедура забора крови осуществляется в специальном кресле стерильными одноразовыми материалами. Также у донора берут дополнительно 30 мл крови для лабораторных исследований.
После сдачи крови оставайтесь в спокойном состоянии еще 10-15 минут, а повязку рекомендуется снимать только через 3-4 часа. Физические нагрузки в этот день исключены.
В конце дотации выдается справка, которая дает право на 2 оплачиваемых дня отдыха (ст. 186 ТК РФ). А также денежная компенсация на питание.
Максимально возможное число сдачи крови в год:
- для мужчин — 5 раз;
- для женщин — 4 раза;
- интервал — 60 дней.
ФГБУ РосНИИГТ ФМБА России — Льготы и компенсации донорам крови и (или) ее компонентов
В Федеральном государственном бюджетном учреждении «Российский научно-исследовательский институт гематологии и трансфузиологии Федерального медико-биологического агентства» проходят лечение больные тяжелыми онкологическими и гематологическими заболеваниями.
Приглашаем сдать кровь и ее компоненты для оказания помощи пациентам клиник института по адресу:
СПб, 2-я Советская ул. , д.16 с понедельника по пятницу с 8.30 до 11.30
, д.16 с понедельника по пятницу с 8.30 до 11.30
Контактный телефон: (812) 274-57-21
Что должен знать человек, желающий стать донором крови?
- Перед кроводачей необходимо отдохнуть.
- Кроводача нежелательна после ночной смены, тяжелой физической работы, нервного перенапряжения, длительного ограничения в еде.
- За трое суток до кроводачи следует воздержаться от употребления алкоголя, от приема аспирина, анальгина и лекарств, содержащих аспирин и анальгетики.
- За один — два дня до сдачи крови или ее компонентов следует исключить из рациона жирное, жаренное, острое, копченое, молочные продукты, яйца, масло. Рекомендуется включить в рацион сладкий чай, варенье, хлеб, сухари, сушки, отварные крупы, макароны на воде без масла, соки, морсы, компоты, минеральная вода (без газа), овощи, фрукты.
Не рекомендуются: копченая, острая и жареная пища, соленья, молочные продукты (в том числе йогурты, сыр, сливки, масло), яйца, орехи, финики, бананы, свекла, черника, колбасные изделия, халва, семечки, снеки (чипсы, сухарики и т. д.), кетчуп, майонез, соусы и маринады, жирные сорта мяса или рыбы.
д.), кетчуп, майонез, соусы и маринады, жирные сорта мяса или рыбы.
- Перед кроводачей противопоказано курение.
- Следует воздержаться от кроводачи, если за последние 10 дней производилось удаление зуба.
- На кроводачу следует явиться с паспортом или военным билетом.
Как стать донором?
- Донором может стать каждый дееспособный гражданин в возрасте с 18 лет, прошедший медицинское обследование. Перед врачебным осмотром донору необходимо заполнить анкету с вопросами, позволяющими врачу определить состояние здоровья донора. Поэтому ответы должны быть объективными и лаконичными, особенно о перенесенных заболеваниях. Сведения о здоровье, полученные при обследовании крови, не разглашаются.
- Перед каждой кроводачей проводится лабораторное обследование донора. Нормы гемоглобина: женщины — не менее 120 г/л, мужчины — не менее 130 г/л
В случае незначительного отклонения от нормы, донор временно отстраняется от кроводачи.
Решение о допуске к донации и виде донации принимает врач-трансфузиолог учреждения службы крови на основании результатов медицинского обследования.
Основание: Федеральный закон от 20.07.2012 № 125-ФЗ «О донорстве крови и ее компонентов», Приказ Минздрава России от 28.10.2020 № 1166н «Об утверждении порядка прохождения донорами медицинского обследования и перечня медицинских противопоказаний (временных и постоянных) для сдачи крови и (или) ее компонентов и сроков отвода, которому подлежит лицо при наличии временных медицинских показаний, от донорства крови и (или) ее компонентов» (Зарегистрировано в Минюсте России 26.11.2020 № 61104).
После взятия крови или ее компонентов донор получает справку для предъявления по месту работы об освобождении от работы в день кроводачи и предоставлении ему дополнительного дня отдыха (форма 402/у). В день сдачи крови и (или) ее компонентов, а также в день связанного с этим медицинского обследования работник освобождается от работы.
В случае, если по соглашению с работодателем работник в день сдачи крови и ее компонентов вышел на работу (за исключением тяжелых работ и работ с вредными и (или) опасными условиями труда, когда выход работника на работу в этот день невозможен), ему предоставляется по его желанию другой день отдыха.
В случае сдачи крови и ее компонентов в период ежегодного оплачиваемого отпуска, в выходной или нерабочий праздничный день, работнику по его желанию предоставляется другой день отдыха.
После каждого дня сдачи крови и ее компонентов работнику предоставляется дополнительный день отдыха. Указанный день отдыха по желанию работника может быть присоединен к ежегодному оплачиваемому отпуску или использован в другое время в течение года после дня сдачи крови и ее компонентов.
При сдаче крови и ее компонентов работодатель сохраняет за работником его средний заработок за дни сдачи и предоставленные в связи с этим дни отдыха.
(статья 186 Трудового кодекса Российской Федерации).
В день сдачи крови и (или) ее компонентов донор, безвозмездно сдавший кровь и (или) ее компоненты, обеспечивается бесплатным питанием (Федеральный закон от 20 июля 2012 г. № 125-ФЗ «О донорстве крови и ее компонентов»).
По заявлению донора, бесплатное питание может быть заменено денежной компенсацией.
В РосНИИГТ ФМБА России денежная компенсация донорам крови и ее компонентов рассчитывается на основании Приказа Минздрава России «О случаях возможности замены бесплатного питания донора крови и (или) ее компонентов денежной компенсацией и порядке установления ее размера» от 26.04.2013 г. № 265н, Постановлениях Правительства г. Санкт-Петербурга «Об установлении величины прожиточного минимума на душу населения и для основных социально-демографических групп населения в Санкт-Петербурге».
Донор может сдать кровь и (или) ее компоненты за плату (Приказ Минздрава России «Об утверждении случаев, в которых возможна сдача крови и (или) ее компонентов за плату, а также размеров такой платы» № 1069н от 17. 12.2012 г., Постановления Правительства г. Санкт-Петербурга).
12.2012 г., Постановления Правительства г. Санкт-Петербурга).
Однако донации, совершенные донором за плату, не учитываются при определении возможности награждения нагрудным знаком «Почетный донор России».
К награждению нагрудным знаком «Почетный донор России» представляются:
- Доноры, сдавшие безвозмездно кровь и (или) ее компоненты (за исключением плазмы крови) сорок и более раз.
- Сдавшие кровь и (или) ее компоненты двадцать пять и более раз, и плазму крови в общем количестве крови и (или) ее компонентов и плазмы крови сорок раз.
- Сдавшие кровь и (или) ее компоненты менее двадцати пяти раз и плазму крови в общем количестве крови и (или) ее компонентов и плазмы крови шестьдесят и более раз.
- Сдавшие плазму крови шестьдесят и более раз.
(Федеральный закона от 20 июля 2012 г. N 125-ФЗ «О донорстве крови и ее компонентов» с изменениями, внесенными Федеральным законом Российской Федерации от 25 ноября 2013 г. N 317-ФЗ «О внесении изменений в отдельные законодательные акты Российской Федерации и признании утратившими силу отдельных положений законодательных актов Российской Федерации по вопросам охраны здоровья граждан в Российской Федерации») с изменениями на 8 декабря 2020 года.
N 317-ФЗ «О внесении изменений в отдельные законодательные акты Российской Федерации и признании утратившими силу отдельных положений законодательных актов Российской Федерации по вопросам охраны здоровья граждан в Российской Федерации») с изменениями на 8 декабря 2020 года.
Доноры, награжденные нагрудным знаком «Почетный донор России» имеют право на следующие меры социальной поддержки:
- предоставление ежегодного оплачиваемого отпуска в удобное для них время года в соответствии с трудовым законодательством;
- внеочередное оказание медицинской помощи в медицинских организациях государственной системы здравоохранения или муниципальной системы здравоохранения в рамках программы государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи;
- первоочередное приобретение по месту работы или учебы путевок для санаторно-курортного лечения
- ежегодную денежную выплату гражданам в размере, определяемом в установленном законодательством порядке.

Статья 12. Требования к донору, его права и обязанности / КонсультантПлюс
Статья 12. Требования к донору, его права и обязанности
1. Донором вправе быть дееспособное лицо, являющееся гражданином Российской Федерации либо проживающим на территории Российской Федерации на законных основаниях не менее одного года иностранным гражданином или лицом без гражданства, достигшее возраста восемнадцати лет или приобретшее полную дееспособность до достижения им возраста восемнадцати лет в соответствии с законодательством Российской Федерации, изъявившее добровольное желание сдать кровь и (или) ее компоненты, прошедшее добровольно медицинское обследование и не имеющее медицинских противопоказаний для сдачи крови и (или) ее компонентов.
2. Донор имеет право на:
1) сдачу крови и (или) ее компонентов безвозмездно или за плату в соответствии с настоящим Федеральным законом;
2) защиту государством его прав и охрану здоровья;
3) ознакомление с результатами его медицинского обследования;
4) полное информирование о возможных последствиях сдачи крови и (или) ее компонентов для здоровья;
5) получение бесплатной медицинской помощи в соответствии с установленными стандартами ее оказания в случаях возникновения у него реакций и осложнений, связанных с выполнением донорской функции;
6) возмещение вреда, причиненного его жизни или здоровью в связи с выполнением донорской функции;
7) меры социальной поддержки, установленные настоящим Федеральным законом, нормативными правовыми актами субъектов Российской Федерации, муниципальными правовыми актами.
3. Донор для выполнения донорской функции обязан:
1) предъявить паспорт или иной удостоверяющий личность документ;
2) сообщить известную ему информацию о перенесенных инфекционных заболеваниях, нахождении в контакте с инфекционными больными, пребывании на территориях, на которых существует угроза возникновения и (или) распространения массовых инфекционных заболеваний или эпидемий, об употреблении наркотических средств, психотропных веществ, о работе с вредными и (или) опасными условиями труда, а также вакцинациях и хирургических вмешательствах, выполненных в течение года до даты сдачи крови и (или) ее компонентов;
3) пройти медицинское обследование.
4. Донор, умышленно скрывший или исказивший известную ему информацию о состоянии здоровья при выполнении донорской функции, несет ответственность, установленную законодательством Российской Федерации, если такие действия повлекли или могли повлечь за собой нанесение вреда жизни или здоровью реципиентов.
5. На доноров, сдающих кровь за плату, распространяются права и обязанности доноров, установленные настоящим Федеральным законом, за исключением прав, предоставление которых предусмотрено настоящим Федеральным законом только для доноров, сдающих кровь и (или) ее компоненты безвозмездно.
На доноров, сдающих кровь за плату, распространяются права и обязанности доноров, установленные настоящим Федеральным законом, за исключением прав, предоставление которых предусмотрено настоящим Федеральным законом только для доноров, сдающих кровь и (или) ее компоненты безвозмездно.
6. На донора при аутологичной трансфузии (переливании) донорской крови и (или) ее компонентов не распространяются меры социальной поддержки, установленные статьей 22 настоящего Федерального закона.
Открыть полный текст документа
Использование донорского грудного молока
Преимущества грудного вскармливания хорошо известны, и грудное вскармливание настоятельно рекомендуется медицинскими работниками и Министерством здравоохранения и социальных служб США. Информацию о грудном вскармливании можно найти по телефону:
. В некоторых ситуациях вместо грудного вскармливания родители могут искать альтернативные источники человеческого грудного молока для кормления своих детей.
В некоторых ситуациях вместо грудного вскармливания родители могут искать альтернативные источники человеческого грудного молока для кормления своих детей.
Сначала проконсультируйтесь с поставщиком медицинских услуг
Выбор для кормления ребенка грудным молоком из источника, отличного от матери ребенка, должен быть сделан после консультации с врачом ребенка, поскольку потребности каждого ребенка в питании зависят от многих факторов. факторов, включая возраст и состояние здоровья ребенка.
Учитывайте возможные риски для безопасности
Если вы планируете кормить ребенка грудным молоком из источника, отличного от матери ребенка, вы должны знать, что существуют возможные риски для здоровья и безопасности ребенка.Риски для ребенка включают заражение инфекционными заболеваниями, включая ВИЧ, воздействие химических загрязнителей, таких как некоторые запрещенные наркотики, и ограниченное количество отпускаемых по рецепту лекарств, которые могут быть в материнском молоке, если донор не прошел надлежащий скрининг.![]() Кроме того, если человеческое молоко не обрабатывается и не хранится должным образом, оно, как и любой тип молока, может стать загрязненным и небезопасным для питья.
Кроме того, если человеческое молоко не обрабатывается и не хранится должным образом, оно, как и любой тип молока, может стать загрязненным и небезопасным для питья.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) не рекомендует кормить ребенка грудным молоком, приобретенным непосредственно у отдельных лиц или через Интернет.
. риск загрязнения.Кроме того, маловероятно, что грудное молоко собиралось, обрабатывалось, тестировалось или хранилось таким образом, чтобы снизить возможные риски для безопасности ребенка.
FDA рекомендует, чтобы, если после консультации с поставщиком медицинских услуг вы решили кормить ребенка грудным молоком из источника, отличного от матери ребенка, вы должны использовать молоко только из источника, который проверил своих доноров молока и взял другие меры предосторожности для обеспечения безопасности своего молока.
Существуют банки грудного молока, которые принимают добровольные меры для проверки доноров молока и безопасного сбора, обработки, обработки, тестирования и хранения молока. В нескольких штатах существуют обязательные стандарты безопасности для таких молочных банков. FDA не участвовало в разработке этих добровольных руководств или государственных стандартов.
В нескольких штатах существуют обязательные стандарты безопасности для таких молочных банков. FDA не участвовало в разработке этих добровольных руководств или государственных стандартов.
Вы можете связаться с департаментом здравоохранения вашего штата, чтобы узнать, есть ли у него информация о банках грудного молока в вашем регионе. Другим источником информации является Североамериканская ассоциация банков грудного молока (HMBANA), добровольная профессиональная ассоциация банков грудного молока (http://www.hmbana.org/). HMBANA выпускает добровольные рекомендации по безопасности для банков-участников по проверке доноров, а также по сбору, обработке, обработке, тестированию и хранению молока.
Текущее содержание:
Пастеризованное и непастеризованное донорское грудное молоко
Канадское педиатрическое общество разрешает печатать отдельные копии этого документа с нашего веб-сайта.Чтобы получить разрешение на перепечатку или воспроизведение нескольких копий, ознакомьтесь с нашей политикой в отношении авторских прав.
Основной автор(ы)
Кэтрин М. Паунд, Шэрон Унгер, Бекки Блэр; Канадское педиатрическое общество, Комитет по питанию и гастроэнтерологии
Paediatr Child Health 2020 25(8):549. (Абстрактный).
Abstract
Общепризнано, что грудное молоко является оптимальным, исключительным источником питания для младенцев в возрасте от 0 до 6 месяцев и может оставаться частью здорового рациона младенцев в течение первых 2 лет и старше.Несмотря на достижения в области детских смесей, человеческое молоко обеспечивает широкий спектр преимуществ, отчасти благодаря своей биоактивной матрице, которую нельзя воспроизвести ни в одном другом источнике питания. Когда объем материнского молока недостаточен для уязвимых новорожденных, следует предоставить пастеризованное донорское грудное молоко в качестве моста к материнскому молоку и в качестве первой альтернативы вскармливания, за которой следует коммерческая смесь. В Канаде имеется ограниченное количество донорского молока, и приоритет отдается распределению больных, госпитализированных новорожденных.Неофициальное совместное использование молока — это практика пожертвования и получения сцеженного грудного молока без обращения в банк грудного молока. Неофициальное совместное использование молока сопряжено с риском передачи бактерий и вирусов, а также непоследовательностью и неопределенностью в отношении скрининга доноров. Педиатры и другие поставщики медицинских услуг должны быть осведомлены о рисках неформального совместного использования молока и иметь возможность надлежащим образом консультировать семьи по поводу более безопасных альтернатив.
Когда объем материнского молока недостаточен для уязвимых новорожденных, следует предоставить пастеризованное донорское грудное молоко в качестве моста к материнскому молоку и в качестве первой альтернативы вскармливания, за которой следует коммерческая смесь. В Канаде имеется ограниченное количество донорского молока, и приоритет отдается распределению больных, госпитализированных новорожденных.Неофициальное совместное использование молока — это практика пожертвования и получения сцеженного грудного молока без обращения в банк грудного молока. Неофициальное совместное использование молока сопряжено с риском передачи бактерий и вирусов, а также непоследовательностью и неопределенностью в отношении скрининга доноров. Педиатры и другие поставщики медицинских услуг должны быть осведомлены о рисках неформального совместного использования молока и иметь возможность надлежащим образом консультировать семьи по поводу более безопасных альтернатив.
Ключевые слова: Грудное молоко; донорское молоко; грудное молоко; Совместное использование молока
Пастеризованное и непастеризованное донорское грудное молоко
Кормление грудным молоком исключительно в возрасте от 0 до 6 месяцев и длительное кормление грудным молоком с соответствующим прикормом до 2 лет и старше является нормальным и непревзойденным способ обеспечения питанием детей раннего возраста [1] . Грудное молоко видоспецифично и заметно превосходит все альтернативы для вскармливания новорожденных. Хотя молочные смеси на основе коровьего, козьего молока и сои приближаются по составу жиров, белков и углеводов к грудному молоку, они не воспроизводят сложность или функциональность биоактивных факторов, обнаруженных в грудном молоке. Грудное вскармливание или кормление сцеженным грудным молоком помогает обеспечить оптимальный рост [2] [3] , иммунную функцию [4] — [6] и развитие нервной системы [7] , при минимальных финансовых затратах семьи.Преимущества можно увидеть как в краткосрочной, так и в долгосрочной перспективе, с положительным влиянием на здоровье ребенка и матери [8] [9] .
Грудное молоко видоспецифично и заметно превосходит все альтернативы для вскармливания новорожденных. Хотя молочные смеси на основе коровьего, козьего молока и сои приближаются по составу жиров, белков и углеводов к грудному молоку, они не воспроизводят сложность или функциональность биоактивных факторов, обнаруженных в грудном молоке. Грудное вскармливание или кормление сцеженным грудным молоком помогает обеспечить оптимальный рост [2] [3] , иммунную функцию [4] — [6] и развитие нервной системы [7] , при минимальных финансовых затратах семьи.Преимущества можно увидеть как в краткосрочной, так и в долгосрочной перспективе, с положительным влиянием на здоровье ребенка и матери [8] [9] .
Недоношенные и больные дети могут быть не в состоянии сосать грудь непосредственно с рождения, но могут – при соответствующей поддержке – начать грудное вскармливание, когда они станут достаточно готовыми или стабильными в своем развитии [10] . Когда кормление грудью невозможно, в первую очередь следует кормить сцеженным молоком собственной матери ребенка [1] .Когда материнское молоко не рекомендуется, недоступно или ограничено в объеме, несмотря на поддержку лактации, пастеризованное донорское человеческое молоко (ПДГМ) из регулируемого банка молока рекомендуется для дополнительного, промежуточного или заместительного кормления. Поскольку доступность PDHM ограничена, неформальное непастеризованное донорское человеческое молоко (UDHM), совместное использование [11] в качестве альтернативы заменителям грудного молока (то есть коммерческим смесям), становится все более распространенным. Решение семьи использовать НДГМ может быть основано на известной пользе грудного молока для здоровья, возможно, не полностью осознавая риски, связанные с этой практикой.Обмен грудным молоком часто осуществляется через Интернет и общественные группы. Министерство здравоохранения Канады, Канадское педиатрическое общество и Североамериканская ассоциация банков грудного молока (HMBANA) предостерегают от использования UDHM.
Когда кормление грудью невозможно, в первую очередь следует кормить сцеженным молоком собственной матери ребенка [1] .Когда материнское молоко не рекомендуется, недоступно или ограничено в объеме, несмотря на поддержку лактации, пастеризованное донорское человеческое молоко (ПДГМ) из регулируемого банка молока рекомендуется для дополнительного, промежуточного или заместительного кормления. Поскольку доступность PDHM ограничена, неформальное непастеризованное донорское человеческое молоко (UDHM), совместное использование [11] в качестве альтернативы заменителям грудного молока (то есть коммерческим смесям), становится все более распространенным. Решение семьи использовать НДГМ может быть основано на известной пользе грудного молока для здоровья, возможно, не полностью осознавая риски, связанные с этой практикой.Обмен грудным молоком часто осуществляется через Интернет и общественные группы. Министерство здравоохранения Канады, Канадское педиатрическое общество и Североамериканская ассоциация банков грудного молока (HMBANA) предостерегают от использования UDHM.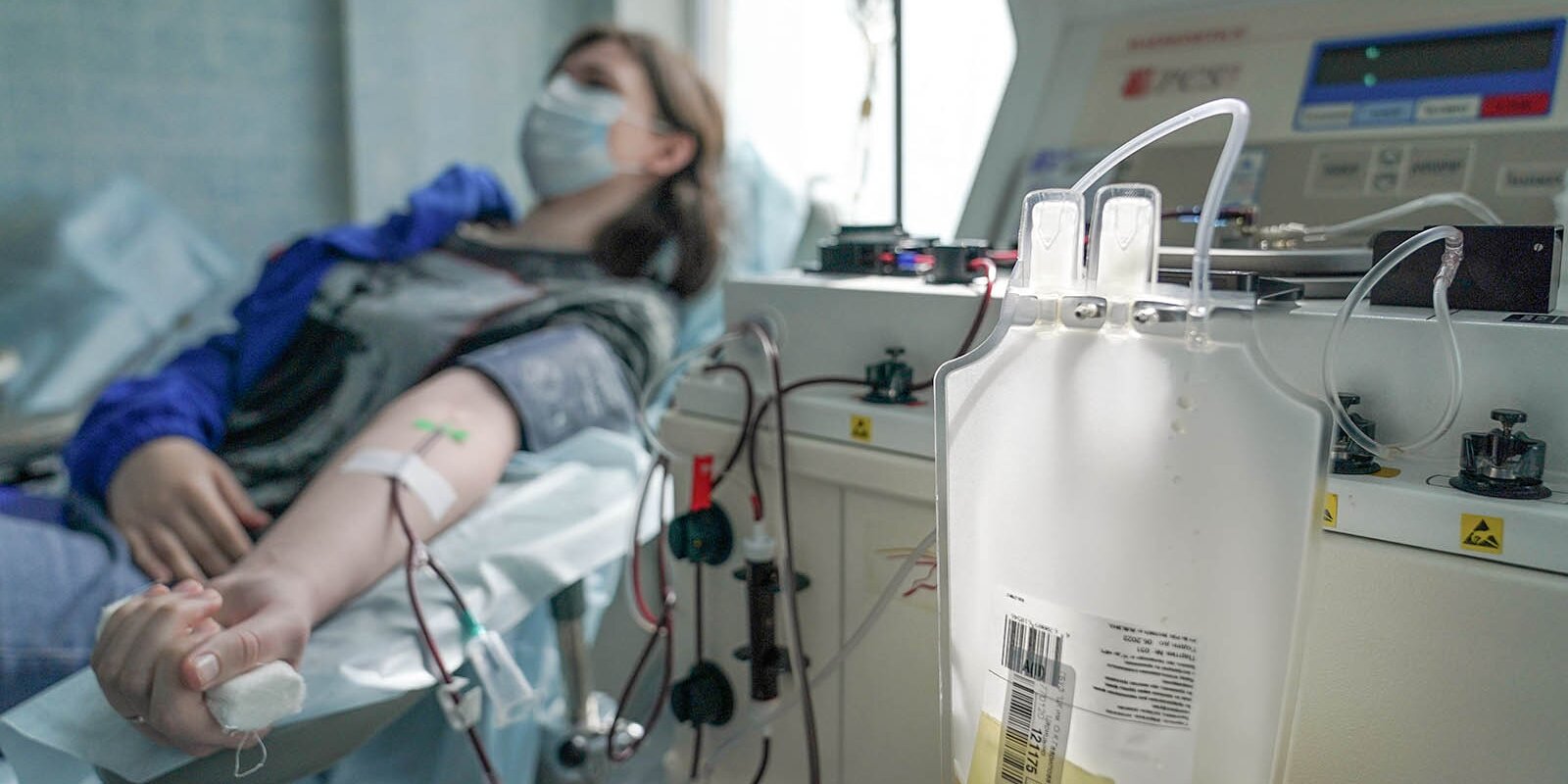
В этом заявлении о позиции рассматриваются преимущества грудного молока для недоношенных детей, а также преимущества ПДГМ при недостаточном количестве материнского молока. В нем также рассматривается практика обмена UDHM и даются рекомендации врачам по консультированию семей.
Грудное молоко для недоношенных и больных детей
Ежегодно в Канаде рождается почти 400 000 детей, и примерно 8% [12] из этих новорожденных рождаются недоношенными. Кормление грудным молоком особенно важно для недоношенных детей, а для детей с массой тела <1500 г грудное молоко должно быть обогащено, чтобы обеспечить оптимальное потребление питательных веществ [13] . Обогащение включает в себя добавление в молоко определенных макроэлементов, витаминов и минералов.
Исследования показали, что у младенцев, которых кормят грудным молоком в отделении интенсивной терапии новорожденных (ОИТН), может быть меньше тяжелых инфекций [14] — [16] , меньше некротического энтероколита (НЭК) [17] и более короткое пребывание в ОИТН [18] . Кормление грудным молоком также было связано с дозозависимым улучшением исходов развития нервной системы [19] .
Кормление грудным молоком также было связано с дозозависимым улучшением исходов развития нервной системы [19] .
Пастеризованное донорское человеческое молоко
Благодаря проактивной поддержке лактации PDHM может помочь матерям преодолеть трудности или перейти на грудное вскармливание. Диады мать-младенец часто разделяются во время поступления в ОИТН, и иногда это может происходить на большие расстояния, когда младенцев необходимо транспортировать в больницу подальше от матерей для специализированной помощи.Некоторые матери не могут вырабатывать достаточное количество молока для вскармливания новорожденного из-за болезни, стресса, оперативных родов или приема лекарств [20] или из-за недостаточного развития эпителия молочных желез из-за преждевременных родов [21] . Затем PDHM можно использовать в качестве моста, пока их собственное молоко не станет доступным. Было показано, что ПДГМ вместе с материнским молоком значительно снижает заболеваемость НЭК [22] [23] . Обсервационные исследования также связывают PDHM с улучшенной переносимостью питания, более коротким временем до полноценного кормления и более короткой продолжительностью пребывания в больнице [22] .Кратковременная скорость прибавки веса и линейный рост недоношенных детей, которых кормят обогащенной питательными веществами PDHM, может быть ниже, чем у детей, получающих смесь для недоношенных детей, но в долгосрочной перспективе рост не изменяется [23] . Использование PDHM не препятствует матерям сцеживать собственное молоко. Напротив, исследования показали, что отделения интенсивной терапии, которые обеспечивают поддержку грудного вскармливания и имеют PDHM, имеют более высокие показатели грудного вскармливания при выписке, чем отделения, которые не предлагают PDHM [24] — [26] .
Обсервационные исследования также связывают PDHM с улучшенной переносимостью питания, более коротким временем до полноценного кормления и более короткой продолжительностью пребывания в больнице [22] .Кратковременная скорость прибавки веса и линейный рост недоношенных детей, которых кормят обогащенной питательными веществами PDHM, может быть ниже, чем у детей, получающих смесь для недоношенных детей, но в долгосрочной перспективе рост не изменяется [23] . Использование PDHM не препятствует матерям сцеживать собственное молоко. Напротив, исследования показали, что отделения интенсивной терапии, которые обеспечивают поддержку грудного вскармливания и имеют PDHM, имеют более высокие показатели грудного вскармливания при выписке, чем отделения, которые не предлагают PDHM [24] — [26] .
Банки донорского молока в Канаде
В августе 2020 года в Канаде было четыре банка грудного молока: B.C. Женский провинциальный банк молока, Банк материнского молока NorthernStar в Альберте, Банк человеческого молока Rogers Hixon, Онтарио, и Государственный банк материнского молока Héma-Québec. Все канадские государственные банки молока работают на некоммерческой основе и соблюдают правила Министерства здравоохранения Канады в отношении пищевых веществ [27] . Трое из них являются членами Ассоциации банков грудного молока Северной Америки (HMBANA) [28] , которая разработала рекомендации по переработке грудного молока для Северной Америки [29] .В каждом банке молока есть список приоритетной сортировки для предоставления PDHM, сначала стационарным пациентам, а затем младенцам в сообществе, когда позволяют запасы и в зависимости от банка.
Все канадские государственные банки молока работают на некоммерческой основе и соблюдают правила Министерства здравоохранения Канады в отношении пищевых веществ [27] . Трое из них являются членами Ассоциации банков грудного молока Северной Америки (HMBANA) [28] , которая разработала рекомендации по переработке грудного молока для Северной Америки [29] .В каждом банке молока есть список приоритетной сортировки для предоставления PDHM, сначала стационарным пациентам, а затем младенцам в сообществе, когда позволяют запасы и в зависимости от банка.
Наличие PDHM зависит от государственных доноров, которые предоставляют сцеженное молоко из альтруистических побуждений. Перед тем, как сделать свою первую донорскую кровь, все потенциальные доноры должны пройти строгий процесс проверки, который включает собеседование, медицинское одобрение и серологическое тестирование в соответствии с практикой Канадских служб крови. Женщины принимаются в качестве доноров только в том случае, если они являются серонегативными в отношении гепатита В и С, вируса иммунодефицита человека (ВИЧ), вируса Т-клеточного лейкоза человека (HTLV) и сифилиса.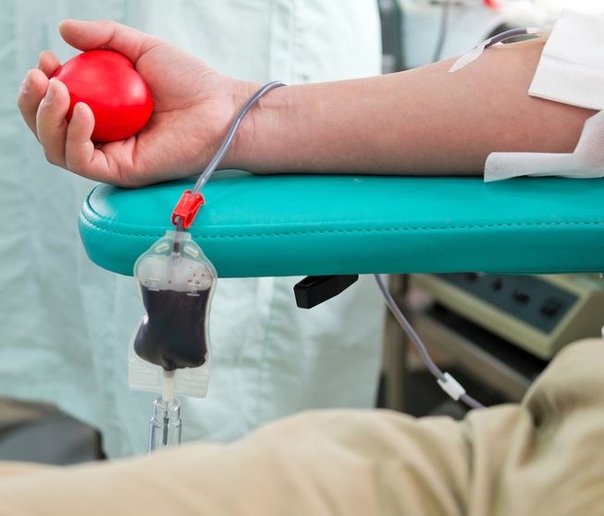 Женщин не принимают, если они принимают лекарства (за некоторыми исключениями), употребляют алкоголь, табак или каннабис или употребляют запрещенные наркотики. Они временно исключаются в периоды интеркуррентных заболеваний или приема безрецептурных лекарств. Доноров обучают правильной гигиене рук и методам обращения с грудным молоком. Чтобы сделать пожертвование в банк молока, они могут сцеживать одно дополнительное кормление или несколько кормлений в день (как это может быть в случае с матерью, потерявшей близких). Это молоко замораживается, хранится и транспортируется в банк молока.Для всех банков молока, кроме Квебекского, женщина должна сдать не менее 150–160 унций молока в первые 18 месяцев после родов. В Квебеке нет минимальной суммы пожертвования.
Женщин не принимают, если они принимают лекарства (за некоторыми исключениями), употребляют алкоголь, табак или каннабис или употребляют запрещенные наркотики. Они временно исключаются в периоды интеркуррентных заболеваний или приема безрецептурных лекарств. Доноров обучают правильной гигиене рук и методам обращения с грудным молоком. Чтобы сделать пожертвование в банк молока, они могут сцеживать одно дополнительное кормление или несколько кормлений в день (как это может быть в случае с матерью, потерявшей близких). Это молоко замораживается, хранится и транспортируется в банк молока.Для всех банков молока, кроме Квебекского, женщина должна сдать не менее 150–160 унций молока в первые 18 месяцев после родов. В Квебеке нет минимальной суммы пожертвования.
Существуют значительные различия в содержании макронутриентов в сцеженном грудном молоке у разных людей [30] [31] . В молочном банке молоко сортируется от разных доноров для стандартизации содержания питательных веществ. Молоко обрабатывается методом пастеризации по Холдеру (62,5°C в течение 30 минут) в пастеризаторе промышленного класса, затем после пастеризации культивируется.Любое молоко с положительной культурой после пастеризации выбрасывается. Молоко повторно замораживают в ожидании окончательных результатов посева. Когда в банк поступает больничный заказ на PDHM, молоко транспортируется замороженным, размораживается на месте в больнице-получателе и выдается по мере необходимости. Ведется тщательный учет, чтобы можно было отследить доноров и реципиентов и, при необходимости, отозвать все неизрасходованное молоко.
Молоко обрабатывается методом пастеризации по Холдеру (62,5°C в течение 30 минут) в пастеризаторе промышленного класса, затем после пастеризации культивируется.Любое молоко с положительной культурой после пастеризации выбрасывается. Молоко повторно замораживают в ожидании окончательных результатов посева. Когда в банк поступает больничный заказ на PDHM, молоко транспортируется замороженным, размораживается на месте в больнице-получателе и выдается по мере необходимости. Ведется тщательный учет, чтобы можно было отследить доноров и реципиентов и, при необходимости, отозвать все неизрасходованное молоко.
В соответствии с рекомендациями HMBANA, PDHM следует отпускать только после получения письменного информированного согласия родителей или опекунов.Письменный рецепт от поставщика медицинских услуг требуется помимо начального кормления, и непрерывное снабжение может быть предписано любому младенцу, когда добавки показаны по медицинским показаниям и доступен PDHM.
Влияние пастеризации на грудное молоко
Процесс пастеризации грудного молока деактивирует бактериальные и вирусные загрязнители, такие как цитомегаловирус [32] — [34] . Известно, что спорообразующие виды Bacillus выживают при обычной пастеризации по Холдеру, но их можно обнаружить в контрольных культурах, полученных после пастеризации [35] .Как отмечалось выше, рекомендации HMBANA требуют, чтобы доноры были серонегативными в отношении гепатитов В и С, ВИЧ и HTLV, несмотря на способность пастеризации деактивировать большинство вирусов, включая ЦМВ, гепатиты В и С, ВИЧ и SARS-CoV-2 [36]. [37] .
Известно, что спорообразующие виды Bacillus выживают при обычной пастеризации по Холдеру, но их можно обнаружить в контрольных культурах, полученных после пастеризации [35] .Как отмечалось выше, рекомендации HMBANA требуют, чтобы доноры были серонегативными в отношении гепатитов В и С, ВИЧ и HTLV, несмотря на способность пастеризации деактивировать большинство вирусов, включая ЦМВ, гепатиты В и С, ВИЧ и SARS-CoV-2 [36]. [37] .
Многие питательные компоненты женского молока лишь минимально изменяются или уменьшаются в результате пастеризации [38] [39] . Некоторое содержание белка денатурируется, но жирорастворимые витамины остаются относительно неизменными.Хотя не все водорастворимые витамины были изучены в этом контексте, было показано, что фолиевая кислота и витамин С разлагаются во время пастеризации [40] . Нагревание при пастеризации может значительно уменьшить количество биологически активных белков, обнаруженных в грудном молоке [41] . Пастеризация снижает уровень иммуноглобулина А, который связывает микробы в пищеварительном тракте, и лактоферрина, который связывает железо, необходимое для роста многих бактерий, тем самым подавляя их рост. Фермент лизоцим, атакующий стенки бактериальных клеток, также теряет активность [39] .
Пастеризация снижает уровень иммуноглобулина А, который связывает микробы в пищеварительном тракте, и лактоферрина, который связывает железо, необходимое для роста многих бактерий, тем самым подавляя их рост. Фермент лизоцим, атакующий стенки бактериальных клеток, также теряет активность [39] .
Рентабельность
Финансовые последствия пропаганды грудного вскармливания и использования ПДГМ в отделении интенсивной терапии трудно оценить. Одно недавнее канадское исследование показало, что общие затраты на докорм материнского молока PDHM в течение 90 дней или до выписки из больницы были эквивалентны затратам на использование смеси для недоношенных детей [42] . Интересно, что наблюдалось значительное снижение затрат после выписки для группы PDHM, что, по мнению авторов исследования, было обусловлено более высокой потерей заработной платы среди лиц, осуществляющих уход за младенцами в группе искусственного питания [42] .Авторы использовали цену смеси и фортификатора, уплачиваемую участвующим неонатальным отделением в больнице, доброжелательной к ребенку, для учета расходов, не связанных с PDHM. Затраты на обработку PDHM скромны по сравнению с лечением одного случая НЭК или синдрома короткой кишки, вторичного по отношению к НЭК.
Затраты на обработку PDHM скромны по сравнению с лечением одного случая НЭК или синдрома короткой кишки, вторичного по отношению к НЭК.
Еще одним сопутствующим преимуществом использования PDHM и банков донорского молока может быть повышение осведомленности населения о методах и вариантах грудного вскармливания с соответствующим улучшением показателей грудного вскармливания и преимуществами для здоровья населения [43] .
Неофициальное совместное использование непастеризованного донорского грудного молока
Вторичный по отношению к ограниченным поставкам, ПДГМ не всегда доступен для здоровых доношенных детей, которые не имеют доступа к материнскому молоку. Распределение PDHM является приоритетным для недоношенных и больных детей. Неформальное совместное использование молока относится к практике обмена сцеженного грудного молока на грудное вскармливание без участия банка грудного молока [44] . Неофициальное совместное использование молока может происходить в сообществе (равный-равному) или через Интернет [45] и не подлежит регулированию или контролю безопасности. Есть некоторые свидетельства того, что семьи все чаще обращаются к неформальному обмену молоком [46] , возможно, отчасти потому, что молочные банки не могут обеспечить молоком население в целом [47] . Кроме того, там, где PDHM более доступен, он может быть более дорогим.
Есть некоторые свидетельства того, что семьи все чаще обращаются к неформальному обмену молоком [46] , возможно, отчасти потому, что молочные банки не могут обеспечить молоком население в целом [47] . Кроме того, там, где PDHM более доступен, он может быть более дорогим.
Имеются задокументированные опасения по поводу безопасности UDHM, в том числе отсутствие стандартизированных процессов скрининга доноров и контроля качества, а также невозможность контролировать методы хранения и транспортировки молока [48] .Педиатры и другие поставщики медицинских услуг (HCP) должны знать, что имеет место неформальное совместное использование молока, и иметь возможность надлежащим образом консультировать семьи. Канадское педиатрическое общество (CPS), Министерство здравоохранения Канады, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США и HMBANA не одобряют практику неформального обмена молоком.
Покупка UDHM вызывает особое беспокойство, когда молоко приобретается через Интернет без обсуждения или знания истории болезни донора.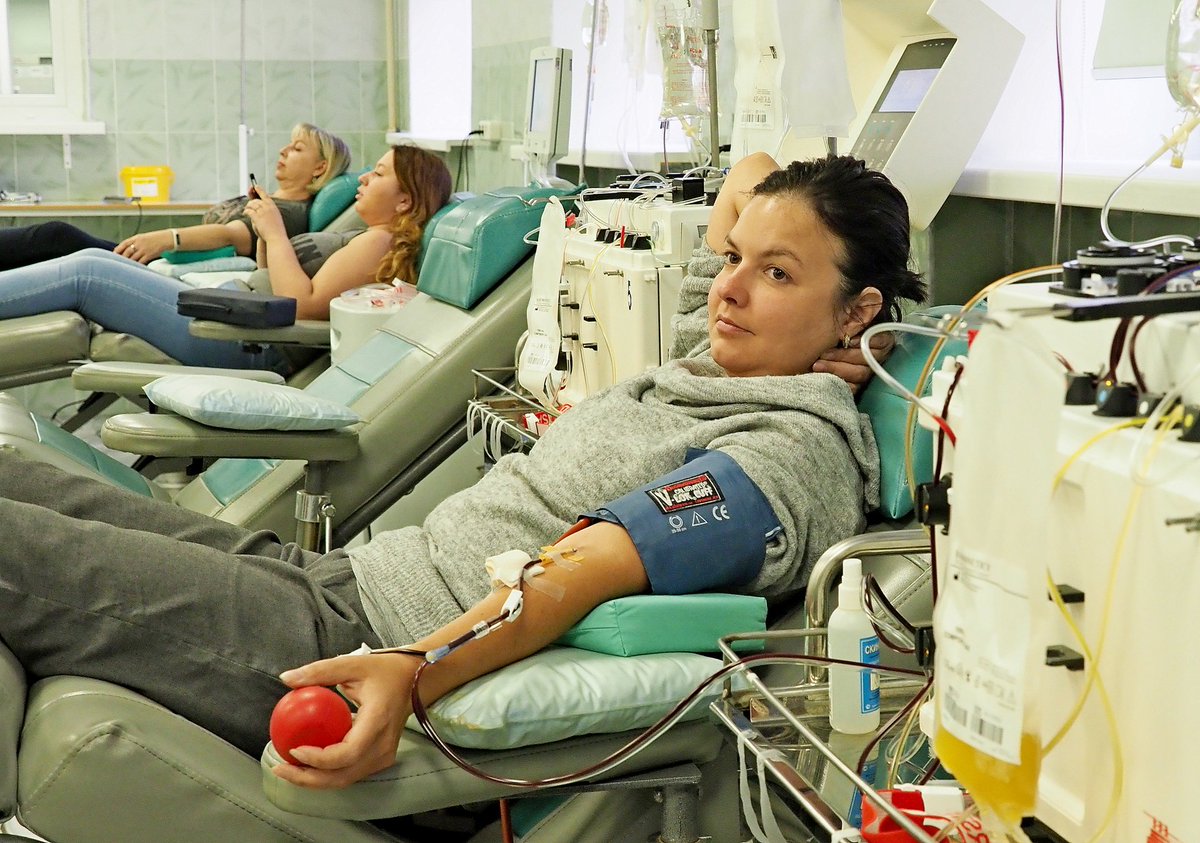 В настоящее время опубликованы отчеты о случаях покупки зараженного UDHM через Интернет у непроверенных доноров [49] — [51] .UDHM, приобретенный через Интернет, как сообщается, подвергался бактериальному заражению [52] (в частности, Salmonella и Streptococcus группы B ), а также риску передачи вируса от цитомегаловируса (CMV), гепатита, ВИЧ и HTLV . [53] — [54] . В одном исследовании, проведенном в США, 74% образцов, полученных через Интернет, содержали уровни бактерий (в частности, грамотрицательных бактерий, видов S тафилококков , кишечных палочек и стрептококков видов ), которые не соответствуют критериям HMBANA [48], и 10. % образцов имели концентрацию бычьей ДНК, достаточно высокую, чтобы можно было предположить, что в образец был добавлен продукт из коровьего молока [45] .Эти образцы молока были куплены в Интернете, а не пожертвованы, что может увеличить риск фальсификации или заражения, аналогично явлению, наблюдаемому, когда донорам крови платят [55] .
В настоящее время опубликованы отчеты о случаях покупки зараженного UDHM через Интернет у непроверенных доноров [49] — [51] .UDHM, приобретенный через Интернет, как сообщается, подвергался бактериальному заражению [52] (в частности, Salmonella и Streptococcus группы B ), а также риску передачи вируса от цитомегаловируса (CMV), гепатита, ВИЧ и HTLV . [53] — [54] . В одном исследовании, проведенном в США, 74% образцов, полученных через Интернет, содержали уровни бактерий (в частности, грамотрицательных бактерий, видов S тафилококков , кишечных палочек и стрептококков видов ), которые не соответствуют критериям HMBANA [48], и 10. % образцов имели концентрацию бычьей ДНК, достаточно высокую, чтобы можно было предположить, что в образец был добавлен продукт из коровьего молока [45] .Эти образцы молока были куплены в Интернете, а не пожертвованы, что может увеличить риск фальсификации или заражения, аналогично явлению, наблюдаемому, когда донорам крови платят [55] . Другие риски связаны с возможным заражением рецептурными и безрецептурными лекарствами и фармакологически активными травами.
Другие риски связаны с возможным заражением рецептурными и безрецептурными лекарствами и фармакологически активными травами.
В Канаде риск передачи ВИЧ при совместном использовании UDHM низок, но все же присутствует. В 2017 году только 240 младенцев родились от матерей с ВИЧ, и более 96% этих женщин получали антиретровирусную терапию [56] .Однако ЦМВ-инфекция распространена среди канадских женщин (около 55%) [57] , и вирус может присутствовать в UDHM. В то время как ЦМВ-инфекция редко поражает здоровых доношенных детей, она может быть серьезной болезнью у недоношенных или с ослабленным иммунитетом [58] .
Соображения
Госпитализированные новорожденные из группы риска получают наибольшую пользу от избытка грудного молока, при этом ПДГМ, полученный из банка грудного молока, является наиболее безопасным запасом. Медицинские работники могут поделиться этим сообщением с потенциальными, кормящими грудью или осиротевшими матерями и призвать подходящих доноров пройти скрининг, прежде чем сдавать молоко в утвержденный банк молока для обработки и распределения среди младенцев в случае наибольшей потребности.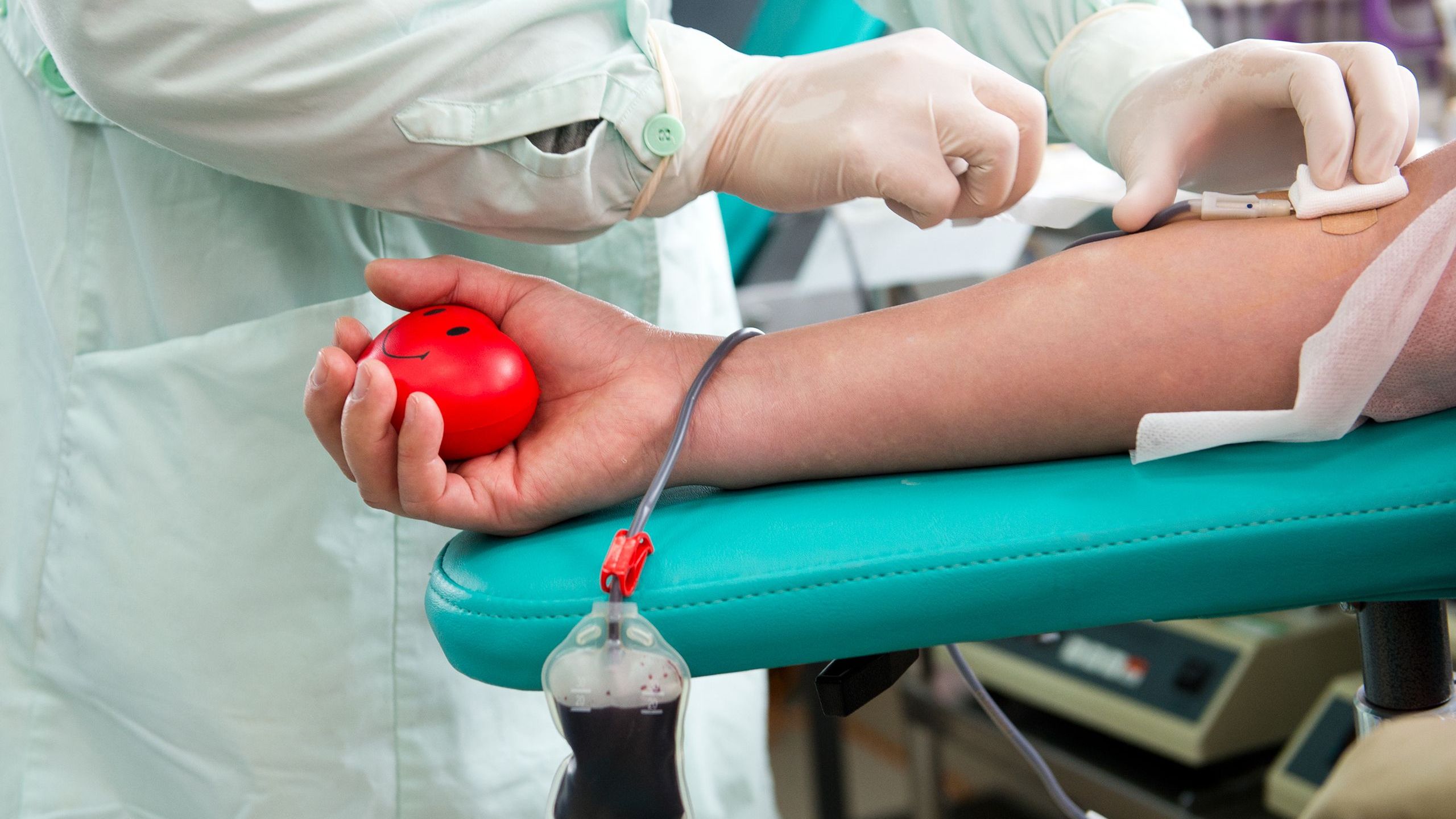
Пока здоровые дети не имеют полного доступа к PDHM из банков молока, неформальное совместное использование молока, вероятно, будет продолжаться [59] . Одно исследование, проведенное в США в 2014 году, показало, что 4% женщин неформально делятся молоком [47] . Сети онлайн-обмена, объединяющие доноров и реципиентов, продолжают расти, а группы обмена молоком в социальных сетях активны в каждой канадской провинции и территории.
В то время как CPS не поощряет неформальное совместное использование молока как потенциально небезопасное, педиатры и другие медицинские работники должны быть осведомлены об этой практике и должным образом консультировать потенциальных и новых родителей.Кормящим матерям следует рассказать о рисках для здоровья, связанных с неформальным совместным использованием молока, а также о мерах предосторожности, направленных на снижение этих рисков. Если семья решит делиться молоком неофициально, консультирование должно включать следующее:
- Родители, которые делятся молоком, должны убедиться, что доноры имеют отрицательный результат на гепатит B и C, ВИЧ, HTLV и сифилис, и что они не подвержены риску продолжающегося воздействие.

- Они также должны убедиться, что потенциальные доноры не употребляют запрещенные наркотики, каннабис, табачные изделия или алкоголь [45] .
- Доноры должны быть здоровы. Они не должны регулярно принимать какие-либо лекарства или добавки, включая травы.
- Доноры должны временно прекратить донорство молока при интеркуррентном заболевании.
- Родители должны быть тщательно проинформированы о правилах безопасного обращения и хранения грудного молока. Техника мгновенного нагрева [45] , которая, как было показано, деактивирует ВИЧ [60] , может быть одной из стратегий снижения вреда, если родители используют НДГМ.Тем не менее, родители должны знать, что грудное молоко, обработанное таким образом, может быть не таким полноценным.
Рекомендации
Лучшим источником питания для новорожденных является материнское молоко. При отсутствии или недостаточном объеме наилучшей добавкой, заменой или «мостиком» для кормления больных или госпитализированных новорожденных является пастеризованное донорское грудное молоко (ПДГМ). Канадское педиатрическое общество не одобряет совместное использование непастеризованного донорского грудного молока (UDHM).Детская смесь, когда это необходимо, считается более безопасным заменителем грудного молока для здоровых новорожденных.
Канадское педиатрическое общество не одобряет совместное использование непастеризованного донорского грудного молока (UDHM).Детская смесь, когда это необходимо, считается более безопасным заменителем грудного молока для здоровых новорожденных.
Педиатры и другие медицинские работники должны:
- Поощрять и поддерживать матерей в вопросах грудного вскармливания и сцеживания молока для вскармливания младенцев и, по возможности, для донорства банка молока.
- Помогите оптимизировать планы кормления для пациентов, когда требуется дополнительный или альтернативный источник грудного молока. Поддержка включает в себя получение согласия на PDHM, когда это необходимо, и объяснение того, почему PDHM является приоритетным для больных или госпитализированных новорожденных.
- Спросите родителей, рассматривают ли они возможность использования (или используют) UDHM, и расскажите о рисках, связанных с этой практикой, предложите более безопасные альтернативы и при необходимости обсудите стратегии снижения вреда.

- Выступайте за дополнительные программы банка донорского молока в Канаде, чтобы облегчить доступ к PHDM.
Банки грудного молока должны участвовать в пропаганде грудного вскармливания и исследованиях грудного молока, включая рандомизированные испытания для оценки преимуществ и рисков ПДГМ среди других групп населения, кроме недоношенных детей, находящихся в отделении интенсивной терапии.
Благодарности
Авторы выражают благодарность Дебби Стоун, RN IBCLC, из Банка человеческого молока Роджерса Хиксона, Онтарио, Дебби О’Коннор, доктору философии, доктору медицинских наук, с факультета пищевых наук Университета Торонто, и Танису Р. Фентон, RD, MHSc, PhD, с Департаментом общественного здравоохранения, Детская больница Альберты (Калгари). Их помощь в исследовании и редактировании этого утверждения была неоценимой. Это заявление с изложением позиции было рассмотрено Педиатрическим сообществом и комитетами по плоду и новорожденным Канадского педиатрического общества.
КАНАДСКОЕ ПЕДИАТРИЧЕСКОЕ ОБЩЕСТВО КОМИТЕТ ПО ПИТАНИЯ И ГАСТРОЭНТЕРОЛОГИИ
Члены: Линда М. Кейси, доктор медицины, Эдди Лау, доктор медицины (представитель правления), Кэтрин М. Паунд, доктор медицины (председатель), Ана М. Сант’Анна, доктор медицины, Пуш MD, Rilla Schneider MD (постоянный член), Christopher Tomlinson MB, ChB, PhD
Связи: Sanjukta Basak MD, Canadian Pediatric Endocrine Group; Бекки Блэр MSc RD, диетологи Канады; Субхадип Чакрабарти, доктор философии, Бюро пищевых наук, Министерство здравоохранения Канады; Patricia D’Onghia MPH RD, Министерство здравоохранения Канады; Танис Р.Фентон доктор медицинских наук, диетологи Канады; Лаура Хайек, Комитет по грудному вскармливанию Канады
Основные авторы: Кэтрин М. Паунд, доктор медицинских наук, Шэрон Унгер, доктор медицины, Бекки Блэр, магистр наук, доктор медицинских наук
Ссылки
- Питание для здоровых доношенных детей: рекомендации от рождения до шести месяцев.
 Совместное заявление Министерства здравоохранения Канады, Канадского педиатрического общества, диетологов Канады и Комитета по грудному вскармливанию Канады: www.canada.ca/en/health-canada/services/food-nutrition/healthy-eating/infant-feeding/nutrition-healthy -доношенные-младенцы-рекомендации-рождения-шесть месяцев.html (по состоянию на 26 февраля 2020 г.).
Совместное заявление Министерства здравоохранения Канады, Канадского педиатрического общества, диетологов Канады и Комитета по грудному вскармливанию Канады: www.canada.ca/en/health-canada/services/food-nutrition/healthy-eating/infant-feeding/nutrition-healthy -доношенные-младенцы-рекомендации-рождения-шесть месяцев.html (по состоянию на 26 февраля 2020 г.). - О’Коннор Д.Л., Джейкобс Дж., Холл Р. и др. Рост и развитие недоношенных детей, получающих преимущественно грудное молоко, преимущественно смесь для недоношенных детей или смесь грудного молока и смеси для недоношенных детей. J Pediatr Gastroenterol Nutr 2003;37(4):437-46.
- Всемирная организация здравоохранения. Нормы роста детей ВОЗ:. http://www.who.int/childgrowth/en/ (по состоянию на 26 февраля 2020 г.).
- Beaudry M, Dufour R, Marcoux S. Связь между кормлением младенцев и инфекциями в течение первых шести месяцев жизни.J Pediatr 1995;126(2):191-7.
- Бхандари Н., Бахл Р., Мазумдар С. и др. Влияние пропаганды исключительно грудного вскармливания на уровне сообщества на диарейные заболевания и рост: кластерное рандомизированное контролируемое исследование.
 Ланцет 2003;361(9367):1418-23.
Ланцет 2003;361(9367):1418-23. - Oddy WH, Sly PD, de Klerk NH, et al. Грудное вскармливание и респираторные заболевания в младенчестве: когортное исследование рождения. Arch Dis Child 2003; 88 (3): 224-8.
- Horta BL, Lovet de Mola C, Victora CG. Грудное вскармливание и интеллект: систематический обзор и метаанализ.Acta Pediatr 2015;104(467):14-9.
- Ип С., Чанг М., Раман Г. и др. Грудное вскармливание и последствия для здоровья матери и ребенка в развитых странах. Evid Rep Technol Assess (Full Rep) 2007; 153:1-186.
- Чоудхури Р., Синха Б., Санкар М.Дж. и др. Результаты грудного вскармливания и материнского здоровья: систематический обзор и метаанализ. Acta Paediatr 2015;104(467):96-113.
- Нюквист К.Х., Хэггквист А.П., Хансен М.Н. и др. Расширение инициативы больницы, доброжелательной к ребенку, десять шагов к успешному грудному вскармливанию в реанимацию новорожденных: рекомендации группы экспертов.J Hum Lact 2013;29(3):300-9.
- Гриббл К.
 Д. «Лучшая альтернатива»: почему женщины используют совместное молоко «равный-равному». Грудное вскармливание, ред. 2014; 22(1):11–21.
Д. «Лучшая альтернатива»: почему женщины используют совместное молоко «равный-равному». Грудное вскармливание, ред. 2014; 22(1):11–21. - Агентство общественного здравоохранения Канады, Канадская система перинатального наблюдения (CPSS). Показатели перинатального здоровья для Канады, 2017 г.: www.canada.ca/en/public-health/services/injury-prevention/health-surveillance-epidemiology-division/maternal-infant-health/perinatal-health-indicators-2017.html (доступ 26 февраля 2020 г.).
- Американская академия педиатрии, секция грудного вскармливания.Грудное вскармливание и использование грудного молока. Педиатрия 2012;129(3):e827-41.
- Хайландер М.А., Стробино Д.М., Дханиредди Р. Кормление грудным молоком и инфекция среди младенцев с очень низкой массой тела при рождении. Педиатрия 1998;102(3):E38.
- Эль-Мохандес А.Э., Пикард М.Б., Симменс С.Дж., Кайзер Дж.Ф. Использование грудного молока в отделениях интенсивной терапии снижает заболеваемость внутрибольничным сепсисом.
 Дж. Перинатол 1997;17(2):130-4.
Дж. Перинатол 1997;17(2):130-4. - Нараянан И., Пракаш К., Бала С., Верма Р.К., Гуджрал В.В. Частичное докармливание сцеженным грудным молоком для профилактики инфекций у детей с низкой массой тела при рождении.Ланцет 1980;2(8194):561-3.
- Лукас А., Коул Т.Дж. Грудное молоко и неонатальный некротизирующий энтероколит. Ланцет 1990;336(8730):1519-23.
- Schanler RJ, Shulman RJ, Lau C. Стратегии кормления недоношенных детей: положительные результаты кормления обогащенным грудным молоком по сравнению со смесью для недоношенных. Педиатрия 1999;103(6 ч.1):1150-7.
- Лукас А., Морли Р., Коул Т.Дж., Листер Г., Лисон-Пейн С. Грудное молоко и последующий коэффициент интеллекта у детей, рожденных недоношенными. Ланцет 1992;339(8788):261-4.
- Henderson JJ, Hartmann PE, Newnham JP, Simmer K. Влияние преждевременных родов и антенатального лечения кортикостероидами на лактогенез II у женщин. Педиатрия 2008;121(1):e92-100.
- Геддес Д., Хартманн П., Джонс Э.
 Преждевременные роды: Стратегии обеспечения адекватного производства молока и успешной лактации. Semin Fetal Neonatal Med 2013;18(3):155-9
Преждевременные роды: Стратегии обеспечения адекватного производства молока и успешной лактации. Semin Fetal Neonatal Med 2013;18(3):155-9 - Асад М., Эллиотт М.Дж., Авраам Дж.Х. Снижение затрат и улучшение переносимости кормления у детей с ОНМТ, получающих исключительно грудное молоко.Дж. Перинатол 2016;36(3):216-20.
- Quigley M, Embleton ND, McGuire W. Сравнение смеси с донорским грудным молоком для вскармливания недоношенных детей или детей с низкой массой тела при рождении. Кокрановская система базы данных, ред. 2019: CD002971.
- Parker MG, Burnham L, Mao W, Philipp BL, Merewood A. Внедрение программы донорского молока связано с более высоким потреблением материнского молока среди детей с ОНМТ в ОИТН 3-го уровня в США. J Hum Lact 2016;32(2):221-8.
- Williams T, Nair H, Simpson J, Embleton N. Использование донорского грудного молока и уровень грудного вскармливания: систематический обзор.J Hum Lact 2016;32(2):212-20.
- Арсланоглу С., Моро Г.
 Э., Беллу Р. и др. Наличие банка грудного молока связано с повышенным уровнем исключительно грудного вскармливания у детей с ОНМТ. J Perinat Med 2013;41(2):129-31.
Э., Беллу Р. и др. Наличие банка грудного молока связано с повышенным уровнем исключительно грудного вскармливания у детей с ОНМТ. J Perinat Med 2013;41(2):129-31. - Правительство Канады. Здоровье Канады. Безопасность донорского грудного молока в Канаде: www.canada.ca/en/health-canada/services/canada-food-guide/resources/infant-feeding/safety-donor-human-milk-canada.html (по состоянию на 26 февраля 2014 г.). 2020).
- Ассоциация банков грудного молока Северной Америки: www.hmbana.org (по состоянию на 26 февраля 2020 г.).
- ХМБАНА. Руководство по созданию и функционированию банка донорского грудного молока. Роли, Северная Каролина: MMBANA, 2018: https://www.hmbana.org/our-work/publications.html (по состоянию на 20 июля 2020 г.).
- Купер А.Р., Барнетт Д., Джентлс Э., Кэрнс Л., Симпсон Дж.Х. Содержание макронутриентов в донорском грудном молоке. Arch Dis Child Fetal Neonatal Ed 2013;98(6):F539-41.
- Джон А., Сан Р., Майяр Л., Шефер А., Гамильтон Спенс Э.
 , Перрин М.Т. Изменчивость макронутриентов в грудном молоке от доноров до банка молока: последствия для вскармливания недоношенных детей.PLoS One 2019;14(1):e01210610.
, Перрин М.Т. Изменчивость макронутриентов в грудном молоке от доноров до банка молока: последствия для вскармливания недоношенных детей.PLoS One 2019;14(1):e01210610. - Фриис Х., Андерсен Х.К. Скорость инактивации цитомегаловируса в сыром консервированном молоке при хранении при -20°С и пастеризации. Br Med J (Clin Res Ed) 1982;285(6355):1604-5.
- Ямато К., Тагучи Х., Йошимото С. и др. Инактивация трансформирующей лимфоциты активности вируса Т-клеточного лейкоза человека типа I при нагревании. Jpn J Cancer Res 1986;77(1):13-5.
- Орлофф С.Л., Уоллингфорд Дж.С., Макдугал Дж.С. Инактивация вируса иммунодефицита человека типа I в грудном молоке: влияние внутренних факторов на грудное молоко и пастеризацию.J Hum Lact 1993;9(1):13-7.
- Криелли Э.М., Логан Н.А., Андертон А. Исследования бациллярной флоры молока и молочных продуктов. J Appl Bacteriol 1994;77(3):256-63.
- Питнио М.А., О’Конур Д.Л., МакГир А.Дж., Унгер С. Влияние термической пастеризации на вирусную нагрузку и обнаруживаемые живые вирусы в грудном молоке и других матрицах: быстрый обзор.
 Appl Physiol Nutr Metabl 2020; Онлайн перед печатью. DOI: 10.1139/apnm-2020-0388.
Appl Physiol Nutr Metabl 2020; Онлайн перед печатью. DOI: 10.1139/apnm-2020-0388. - Унгер С., Кристи-Хоумс Н., Гювенб Ф. и др. Холдерная пастеризация донорского грудного молока эффективна для инактивации SARS-CoV-2.CMAJ 2020;192(31):E871-E874.
- Талли Д.Б., Джонс Ф., Талли М.Р. Донорское молоко: что в нем есть, а чего нет. J Hum Lact 2001;17(2):152-5.
- О’Коннор Д.Л., Эващук Дж.Б., Унгер С. Пастеризация грудного молока: преимущества и риски. Curr Opin Clin Nutr Metab Care 2015;18(3):269-75.
- Питино М.А., Унгер С., Дойен А. и др. Обработка высоким гидростатическим давлением лучше сохраняет питательный и биологически активный состав человеческого донорского молока. Дж Нутр 2019;149(3):497-504.
- Чанк С., Прайм Д.К., Хартманн Б., Симмер К., Хартманн П.Е.Сохранение иммунологических белков пастеризованного грудного молока в связи с конструкцией пастеризатора и практикой. Педиатр Рез 2009;66(4):374-9.
- Транг С., Зупанчич JAF, Унгер С. и др.
 Экономическая эффективность дополнительного донорского молока по сравнению со смесью для младенцев с очень низкой массой тела при рождении. Педиатрия 2018;141(3):pii.e20170737.
Экономическая эффективность дополнительного донорского молока по сравнению со смесью для младенцев с очень низкой массой тела при рождении. Педиатрия 2018;141(3):pii.e20170737. - Мержане Н., Уильямс П., Инман С. и др. Влияние на показатель исключительно грудного вскармливания в возрасте 6 месяцев введения дополнительного донорского молока в ясли для новорожденных 1-го уровня.J Perinatol 2020;40(7):1109-14.
- Палмквист А.Э.Л., Долер К. Практика совместного использования грудного молока в питании матери и ребенка в США 2016;12(2):278-90.
- Шрираман Н.К., Эванс А.Е., Лоуренс Р., Нобл Л.; Совет директоров Академии медицины грудного вскармливания. Заявление Академии медицины грудного вскармливания от 2017 г. в отношении неформального совместного использования грудного молока для доношенного здорового ребенка. Медицинское пособие по грудному вскармливанию 2018;13(1):2-4.
- Кейм С.А., Макнамара К.А., Диллон К.Э. и др. Разделение грудного молока: осведомленность и участие женщин в исследовании Moms2Moms.
 грудное вскармливание 2014; 9 (8): 398–406.
грудное вскармливание 2014; 9 (8): 398–406. - Кейм С.А., Кулкарни М.М., Макнамара К. и др. Заражение коровьего молока грудным молоком, приобретенным через Интернет. Педиатрия 2015;135(5):e1157-62.
- Американская академия педиатрии, Комитет по питанию; Раздел о грудном вскармливании; Комитет по плодам и новорожденным. Донорское грудное молоко для детей из групп высокого риска: приготовление, безопасность и варианты использования в Соединенных Штатах. Педиатрия 2017;139(1):pii:e20163440.
- Годамбе С., Шах П.С., Шах В. Грудное молоко как источник позднего неонатального сепсиса.Pediatr Infect Dis J 2005;24(4):381–2.
- Бехари П., Инглунд Дж., Алкасид Г., Гарсия-Хучинс С., Вебер С.Г. Передача метициллин-резистентного золотистого стафилококка недоношенным детям через грудное молоко. Infect Control Hosp Epidemiol 2004;25(9):778–80.
- Qutaishat SS, Stemper ME, Spencer SK, et al. Передача Salmonella enterica серотипа typhimurium DT104 младенцам через грудное молоко матери.
 Pediatrics 2003;111(6 Pt 1):1442–6
Pediatrics 2003;111(6 Pt 1):1442–6 - Keim SA, Hogan JS, McNamara KA, et al.Микробное загрязнение грудного молока, приобретенного через Интернет. Педиатрия 2013;132(5):e1227-35.
- Lindemann PC, Foshaugen I, Lindemann R. Характеристики грудного молока и серология женщин, сдающих грудное молоко в банк молока. Arch Dis Child Fetal Neonatal Ed 2004;89(5):F440–1.
- Гриббл К.Д., Хаусман Б.Л. Совместное использование молока и кормление смесями: риски кормления младенцев в сравнительной перспективе? Australas Med J 2012;5(5):275-83.
- Ван дер Поэль К.Л., Зайфрид Э., Шаасберг В.П.Плата за донорство крови: все еще риск? Vox Sang 2002; 83 (4): 285–93.
- Хаддад Н., Ли Дж.С., Тоттен С., МакГуайр М. ВИЧ в Канаде — отчет о надзоре, 2017 г. Can Commun Dis Rep 2018;44(12):248-56.
- Vaudry W, Rosychuk RJ, Lee BE, Cheung PY, Pang X, Preiksaitis JK. Врожденная цитомегаловирусная инфекция у канадских младенцев из группы высокого риска: отчет о пилотном скрининговом исследовании.
 Can J Infect Dis Med Microbiol 2010;21(1):e12-9.
Can J Infect Dis Med Microbiol 2010;21(1):e12-9. - Шляйсс МР. Роль грудного молока в заражении цитомегаловирусной инфекцией: последние достижения.Curr Opin Pediatr 2006;18(1):48-52.
- Перрин М.Т., Гуделл С., Аллен Дж.С., Фоглеман А. Обсервационное исследование смешанных методов сообществ обмена грудным молоком на Facebook. грудное вскармливание 2014; 9 (3): 128-34.
- Исраэль-Баллард К., Донован Р., Чантри С. и др. Инактивация ВИЧ-1 в женском молоке при мгновенном нагревании: потенциальный метод снижения постнатальной передачи в развивающихся странах. J Acquir Immune Defic Syndr 2007;45(3):318-23.
Заявление об отказе от ответственности: Рекомендации в этом заявлении не указывают исключительного курса лечения или процедуры, которой необходимо следовать.Могут быть уместны вариации с учетом индивидуальных обстоятельств. Интернет-адреса актуальны на момент публикации.
Использование донорского грудного молока для вскармливания уязвимых доношенных детей: серия случаев в Квазулу-Наталь, Южная Африка | Международный журнал по грудному вскармливанию
Подробные истории болезни многих младенцев, помещенных на попечение в ITL, часто были недоступны из-за плохих социально-экономических условий и частого отказа от них. Недавние улучшения в профилактике передачи инфекции от матери ребенку путем лечения ВИЧ-позитивных женщин привели к уменьшению числа младенцев, инфицированных ВИЧ при рождении.Этого не было, когда начал работать общественный банк молока. Некоторые из описанных случаев относятся к 2003 и 2006 годам, но были включены, поскольку эти младенцы были серьезно скомпрометированы по прибытии в ITL, и вместе с медицинской помощью они достигли заметного прогресса в DHM. Учитывая нехватку задокументированных историй болезни исключительного питания DHM у младенцев вне стационара и детей старшего возраста, их включение важно.
Недавние улучшения в профилактике передачи инфекции от матери ребенку путем лечения ВИЧ-позитивных женщин привели к уменьшению числа младенцев, инфицированных ВИЧ при рождении.Этого не было, когда начал работать общественный банк молока. Некоторые из описанных случаев относятся к 2003 и 2006 годам, но были включены, поскольку эти младенцы были серьезно скомпрометированы по прибытии в ITL, и вместе с медицинской помощью они достигли заметного прогресса в DHM. Учитывая нехватку задокументированных историй болезни исключительного питания DHM у младенцев вне стационара и детей старшего возраста, их включение важно.
Стандартное медицинское ведение ВИЧ-позитивных младенцев в ITL включало скрининг на туберкулез и профилактическое лечение котримоксазолом, которое начинали через четыре-шесть недель после рождения и продолжали до пятилетнего возраста.Кроме того, они получали антиретровирусное лечение (АРВ), когда оно стало доступным. В первые дни лечения ВИЧ-позитивных детей раннее плановое АРВ-лечение не практиковалось. Медицинское обслуживание обеспечивала местная учебная больница. Чесотку лечили мылом с тетмозолом и лосьоном на основе бензилбензоата, а экзему лечили водным кремом и различными смягчающими средствами. Туберкулез лечили интенсивной 2-месячной фазой рифампицина/изониазида, пиразинамидом с терапией в более низких дозах с использованием тех же препаратов в течение еще четырех месяцев.
Медицинское обслуживание обеспечивала местная учебная больница. Чесотку лечили мылом с тетмозолом и лосьоном на основе бензилбензоата, а экзему лечили водным кремом и различными смягчающими средствами. Туберкулез лечили интенсивной 2-месячной фазой рифампицина/изониазида, пиразинамидом с терапией в более низких дозах с использованием тех же препаратов в течение еще четырех месяцев.
Случай 1
Ребенок А родился в срок путем кесарева сечения из-за дистресса плода. Ее вес при рождении был 3,1 кг, длина (Д) 45 см, окружность головы (ГГ) 36 см. Мать была ВИЧ-инфицирована. Ребенок А был брошен в возрасте шести недель с сумкой с одеждой, банкой детской смеси и записью о рождении. Не имея возможности найти мать, она была помещена под опеку и прибыла в ITL 21 сентября 2006 г., когда ей было восемь месяцев. Она весила 8,18 кг, была ВИЧ-позитивной, Манту-положительной и отрицательной на сифилис.Ее экзема была тяжелой, как обычно бывает у ВИЧ-позитивных детей. Она была запущена на DHM сразу. Она проходила лечение от туберкулеза с октября 2006 г. по май 2007 г. В июне 2007 г. количество клеток CD4 у нее было 18, и она начала принимать АРВ-препараты. Она перенесла серьезную дозу ветряной оспы и эпидемического паротита в возрасте двух лет, но, кроме этого, у нее не было повторных инфекций, обычно связанных с ВИЧ-инфицированными детьми. Ее достижения соответствовали ее возрасту. Она продолжала получать DHM, пока ей не исполнилось три года.Было принято решение продолжать лечение в течение более длительного периода времени, чем обычно, поскольку всякий раз, когда DHM прекращали, ее экзема обострялась. Она была счастливой, уверенной в себе, умной маленькой девочкой, у которой было хорошее здоровье, несмотря на ее состояние здоровья и продолжающееся лечение. Она была удочерена в июле 2011 года в возрасте пяти лет (рис. 1).
Она проходила лечение от туберкулеза с октября 2006 г. по май 2007 г. В июне 2007 г. количество клеток CD4 у нее было 18, и она начала принимать АРВ-препараты. Она перенесла серьезную дозу ветряной оспы и эпидемического паротита в возрасте двух лет, но, кроме этого, у нее не было повторных инфекций, обычно связанных с ВИЧ-инфицированными детьми. Ее достижения соответствовали ее возрасту. Она продолжала получать DHM, пока ей не исполнилось три года.Было принято решение продолжать лечение в течение более длительного периода времени, чем обычно, поскольку всякий раз, когда DHM прекращали, ее экзема обострялась. Она была счастливой, уверенной в себе, умной маленькой девочкой, у которой было хорошее здоровье, несмотря на ее состояние здоровья и продолжающееся лечение. Она была удочерена в июле 2011 года в возрасте пяти лет (рис. 1).
Таблица веса для ребенка А; темная сплошная вертикальная линия обозначает вмешательство с помощью DHM
Случай 2
Ребенок Б родился весом 2,5 кг. У его матери и бабушки был развернутый СПИД, а у него при рождении был диагностирован ВИЧ. Он был найден в своем доме заброшенным, так как его мать была слишком больна, чтобы заботиться о нем, и она отдала его на усыновление. Он прибыл в ИТЛ в 2,5 месяца, весом всего 3,1 кг. Он страдал от недоедания, туберкулеза, дыхательной недостаточности и был ВИЧ-инфицирован. Кроме того, у него была чесотка и сильная экзема. DHM был запущен по прибытии. Через месяц, в 3,5 месяца, начал лечение от туберкулеза. Помимо дренирования нескольких кожных абсцессов в возрасте четырех месяцев, его общее состояние улучшилось на DHM, как и его экзема, и он процветал и достиг всех своих вех надлежащим образом.Он оставался на DHM, пока ему не исполнилось 14 месяцев. В возрасте 21 месяца ему начали принимать АРВ-препараты, которые увеличили количество CD 4 с 13 до 30 % за шестимесячный период, и в это время он был усыновлен.
У его матери и бабушки был развернутый СПИД, а у него при рождении был диагностирован ВИЧ. Он был найден в своем доме заброшенным, так как его мать была слишком больна, чтобы заботиться о нем, и она отдала его на усыновление. Он прибыл в ИТЛ в 2,5 месяца, весом всего 3,1 кг. Он страдал от недоедания, туберкулеза, дыхательной недостаточности и был ВИЧ-инфицирован. Кроме того, у него была чесотка и сильная экзема. DHM был запущен по прибытии. Через месяц, в 3,5 месяца, начал лечение от туберкулеза. Помимо дренирования нескольких кожных абсцессов в возрасте четырех месяцев, его общее состояние улучшилось на DHM, как и его экзема, и он процветал и достиг всех своих вех надлежащим образом.Он оставался на DHM, пока ему не исполнилось 14 месяцев. В возрасте 21 месяца ему начали принимать АРВ-препараты, которые увеличили количество CD 4 с 13 до 30 % за шестимесячный период, и в это время он был усыновлен.
Случай 3
Ребенок С родился недоношенным. Записей о беременности нет, и он весил 1500 г.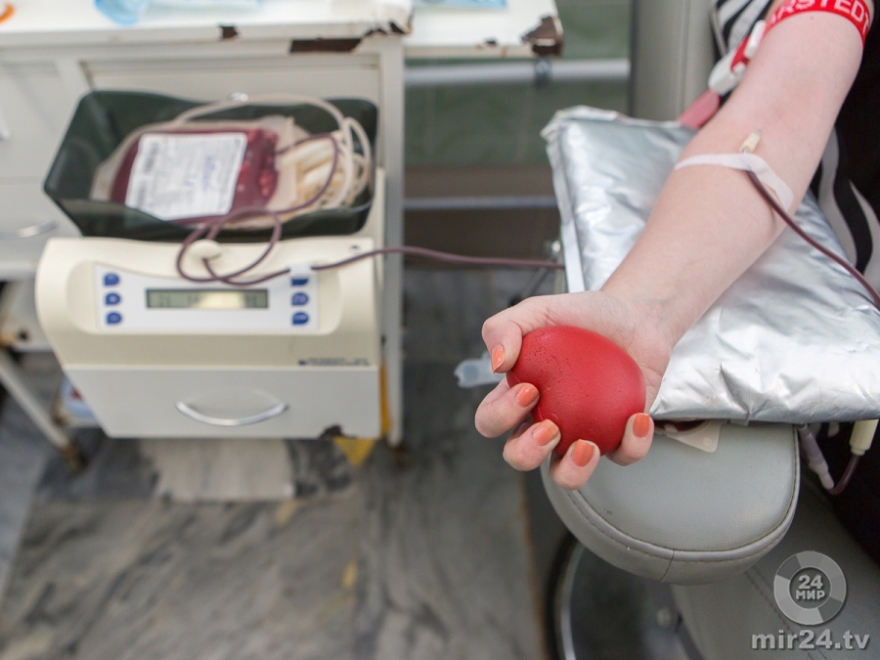 Матери было 25 лет, она была ВИЧ-инфицирована и бросила младенца в больнице, где ему также был поставлен диагноз ВИЧ-положительный. Ему был назначен курс лечения ко-тримоксазолом (сульфаметоксазол и триметоприм) и антиретровирусной профилактикой.Он не смог процветать. В пять месяцев он был госпитализирован в критическом состоянии. УЗИ головы показало выступание желудочка и ликворного пространства, что свидетельствовало об атрофии головного мозга. Из-за плохого прогноза АРВ-препараты не рекомендовались. Его перевели в ИТЛ в возрасте семи месяцев с весом 2,7 кг. Его сразу же начали с ДГМ, и после двух недель эксклюзивного ДГМ он набрал 550 г. За семь месяцев исключительного искусственного вскармливания он набрал всего 1200 г. Он продолжал набирать вес, но в восемь месяцев был переведен в хоспис для ухода, так как был слишком болен, чтобы быть помещенным в приемную семью или быть усыновленным, и вскоре умер (рис.2).
Матери было 25 лет, она была ВИЧ-инфицирована и бросила младенца в больнице, где ему также был поставлен диагноз ВИЧ-положительный. Ему был назначен курс лечения ко-тримоксазолом (сульфаметоксазол и триметоприм) и антиретровирусной профилактикой.Он не смог процветать. В пять месяцев он был госпитализирован в критическом состоянии. УЗИ головы показало выступание желудочка и ликворного пространства, что свидетельствовало об атрофии головного мозга. Из-за плохого прогноза АРВ-препараты не рекомендовались. Его перевели в ИТЛ в возрасте семи месяцев с весом 2,7 кг. Его сразу же начали с ДГМ, и после двух недель эксклюзивного ДГМ он набрал 550 г. За семь месяцев исключительного искусственного вскармливания он набрал всего 1200 г. Он продолжал набирать вес, но в восемь месяцев был переведен в хоспис для ухода, так как был слишком болен, чтобы быть помещенным в приемную семью или быть усыновленным, и вскоре умер (рис.2).
График массы тела к возрасту для ребенка С с быстрым набором веса после начала введения донорского молока; темная сплошная вертикальная линия обозначает вмешательство с помощью DHM
Случай 4
Ребенок D поступил в больницу в Дурбане, Южная Африка, в возрасте двух месяцев с тяжелым гастроэнтеритом, обезвоживанием и маразмом. Примерно через четыре месяца он все еще находился в больнице, его вес составлял 3,9 кг, диарея не уменьшилась, и он не прибавил в весе в больнице, несмотря на интенсивное питание.Младенец был доставлен в ITL во время забастовки работников больницы медицинскими работниками больницы. Он не переносил специализированную формулу, которую принесли врачи, поэтому ему предложили ДГМ. За две недели пребывания в больнице его состояние улучшилось. Диарея прошла, он начал набирать вес, начал улыбаться и реагировать. К сожалению, поскольку он не был младенцем, помещенным на попечение ITL, не велось никаких записей о его прибавке в весе за время, проведенное под нашим присмотром. Двое медицинских работников, которые забрали его после разрешения забастовки, дали следующие комментарии:
Примерно через четыре месяца он все еще находился в больнице, его вес составлял 3,9 кг, диарея не уменьшилась, и он не прибавил в весе в больнице, несмотря на интенсивное питание.Младенец был доставлен в ITL во время забастовки работников больницы медицинскими работниками больницы. Он не переносил специализированную формулу, которую принесли врачи, поэтому ему предложили ДГМ. За две недели пребывания в больнице его состояние улучшилось. Диарея прошла, он начал набирать вес, начал улыбаться и реагировать. К сожалению, поскольку он не был младенцем, помещенным на попечение ITL, не велось никаких записей о его прибавке в весе за время, проведенное под нашим присмотром. Двое медицинских работников, которые забрали его после разрешения забастовки, дали следующие комментарии:
“ Улучшение радикальное, дерматит прошел, гастроэнтерит прошел, ребенок стал более внимательным и отзывчивым, даже фистинг несколько улучшился.Это исследование было ретроспективным, и у него плохие записи, но если медицинскую науку можно считать и наукой, и искусством, то, что грудное молоко сделало для этого ребенка, является шедевром ».
Медицинские офицеры.
Случай 5
Ребенок Е родился в результате нормальных вагинальных родов на 33 неделе беременности. У него было два близнеца, вес при рождении 2,250 г, оценка по шкале Апгар 6/10, 8/10, длина 44 см и рост 33 см. Его матери было 24 года, и она была ВИЧ-отрицательной. Оба младенца были брошены на попечение соседки, когда им было три месяца.Ребенок Е был госпитализирован с тяжелым недоеданием вскоре после того, как весил 2,9 кг, с двуногими отеками и уровнем гемоглобина 7,5. 15 августа 2016 года в возрасте четырех месяцев, с весом 3,5 кг, длиной 53 см и ростом 39 см, он был переведен в ITL и сразу же начал получать DHM. При осмотре у него были обнаружены низко посаженные уши, эпикантические складки и широкое основание носа, поэтому он был направлен на генетическое тестирование. Его прибавка в весе с рождения была плохой. После месяца приема ДГМ он набрал 1,3 кг, столько же, сколько он набрал за предыдущие четыре месяца. Хорошая прибавка в весе продолжалась на DHM, с добавлением бесплатного питания в шесть месяцев, и DHM продолжалась до восьмимесячного возраста. Его генетическое тестирование было нормальным, а кровь, взятая на ВИЧ, сифилис и гепатит В, была отрицательной. Вехи несколько запаздывали, в шесть месяцев он перевернулся, в девять месяцев сел, в год начал ползать, а в 16 месяцев подтягивался и ходил вокруг мебели. За ним все еще ухаживают в ITL (рис. 3 и 4).
Хорошая прибавка в весе продолжалась на DHM, с добавлением бесплатного питания в шесть месяцев, и DHM продолжалась до восьмимесячного возраста. Его генетическое тестирование было нормальным, а кровь, взятая на ВИЧ, сифилис и гепатит В, была отрицательной. Вехи несколько запаздывали, в шесть месяцев он перевернулся, в девять месяцев сел, в год начал ползать, а в 16 месяцев подтягивался и ходил вокруг мебели. За ним все еще ухаживают в ITL (рис. 3 и 4).
Таблица массы тела к возрасту для ребенка Е; показывает плохую прибавку в весе до госпитализации и темную сплошную вертикальную линию, обозначающую быструю прибавку в весе после начала приема донорского молока
Рис.4Таблица соотношения длины тела к возрасту для ребенка Е; сплошная вертикальная линия, показывающая быстрое увеличение длины после госпитализации
Случай 6
Ребенок F родился в результате экстренного кесарева сечения по поводу дистресса плода. Несмотря на срок, масса тела при рождении 2 кг, длина 47 см, окружность головы 34 см. Мать была ВИЧ-позитивным подростком. Младенец находился на исключительно искусственном вскармливании в течение 10 дней и получал сироп невирапина в качестве АРВ-профилактики в течение шести недель. Она прибыла в ITL 14 августа 2014 года, когда ей было 10 дней, и сразу же начала получать DHM.Все анализы крови на ВИЧ, сифилис и гепатит В были отрицательными. В три месяца она весила 5 кг, длина 57 см, высота 40,5 см. Ее кормили ДГМ до ее усыновления в шесть месяцев. Рис. (рис. 5 и 6).
Несмотря на срок, масса тела при рождении 2 кг, длина 47 см, окружность головы 34 см. Мать была ВИЧ-позитивным подростком. Младенец находился на исключительно искусственном вскармливании в течение 10 дней и получал сироп невирапина в качестве АРВ-профилактики в течение шести недель. Она прибыла в ITL 14 августа 2014 года, когда ей было 10 дней, и сразу же начала получать DHM.Все анализы крови на ВИЧ, сифилис и гепатит В были отрицательными. В три месяца она весила 5 кг, длина 57 см, высота 40,5 см. Ее кормили ДГМ до ее усыновления в шесть месяцев. Рис. (рис. 5 и 6).
Таблица массы тела к возрасту для ребенка F; темная сплошная вертикальная линия обозначает вмешательство с помощью DHM
Рис. 6Диаграмма длины тела для ребенка F; темная сплошная вертикальная линия обозначает вмешательство с помощью DHM
Случай 7
Ребенок G прибыл в ITL в 2015 г., когда ему был однодневный возраст с весом 1. 9 кг. Его мать скрывала свою беременность. Мальчика кормили ДГМ со дня прибытия. Его перевели на детскую смесь в ноябре и декабре 2015 года, когда закончились запасы ДГМ; однако он плохо переносил искусственный заменитель и у него началась рвота после кормления. Когда в январе 2016 года DHM снова стал доступен, его состояние улучшилось, рвота прекратилась, и он снова набрал вес. Он был усыновлен в шесть месяцев весом 7,4 кг (рис. 7).
9 кг. Его мать скрывала свою беременность. Мальчика кормили ДГМ со дня прибытия. Его перевели на детскую смесь в ноябре и декабре 2015 года, когда закончились запасы ДГМ; однако он плохо переносил искусственный заменитель и у него началась рвота после кормления. Когда в январе 2016 года DHM снова стал доступен, его состояние улучшилось, рвота прекратилась, и он снова набрал вес. Он был усыновлен в шесть месяцев весом 7,4 кг (рис. 7).
Таблица веса и возраста ребенка G, которому при рождении начали давать DHM
Использование человеческого донорского молока педиатрическое питание2,
- 1 Больница для женщин и детей Дананга, Дананг, Вьетнам
- 2 , Вьетнам
- Адрес для переписки: TT Nguyen tnguyen{at}fhi360.org
Что вам нужно знать
Когда собственное молоко матери недоступно для недоношенных или маловесных детей, пастеризованное донорское молоко защищает от некротизирующего энтероколита по сравнению с молочными смесями
Пастеризованное донорское молоко также можно использовать для добавка к собственному молоку матери для удовлетворения пищевых потребностей ребенка и может вводиться так же, как и собственное сцеженное молоко матери
Единственным абсолютным противопоказанием к использованию пастеризованного донорского молока является галактоземия.
 Матерям с активным туберкулезом легких или простым герпесом на груди следует рекомендовать кормить сцеженным грудным молоком, а матерям с covid-19 следует рекомендовать продолжать грудное вскармливание
Матерям с активным туберкулезом легких или простым герпесом на груди следует рекомендовать кормить сцеженным грудным молоком, а матерям с covid-19 следует рекомендовать продолжать грудное вскармливание
25-летняя женщина преждевременно родила первого ребенка , на 27 неделе беременности, в больнице для женщин и детей Дананга, в центральном Вьетнаме. Младенец мужского пола весил 980 граммов и нуждался в постоянной респираторной поддержке с положительным давлением в дыхательных путях в отделении интенсивной терапии новорожденных.Медсестры по уходу за новорожденными консультировали и поддерживали мать по грудному вскармливанию, а младенец получал собственное молоко матери, а также пастеризованное донорское молоко в первые четыре дня жизни. С пятого дня жизни мать могла вырабатывать достаточно грудного молока, чтобы удовлетворить потребности сына в питании. Во время пребывания в больнице неонатальные медсестры поощряли мать кормить грудью, запасать грудное молоко для своего сына и сдавать излишки грудного молока в банк грудного молока. Она стала донором грудного молока, когда ее сыну было 45 дней, и он все еще находился в больнице.Мать продолжала сдавать грудное молоко по возвращении домой, в конечном итоге пожертвовав 62 л грудного молока за пять месяцев. Мать гордилась тем, что является донором грудного молока для нуждающихся новорожденных.
Она стала донором грудного молока, когда ее сыну было 45 дней, и он все еще находился в больнице.Мать продолжала сдавать грудное молоко по возвращении домой, в конечном итоге пожертвовав 62 л грудного молока за пять месяцев. Мать гордилась тем, что является донором грудного молока для нуждающихся новорожденных.
В соответствии с глобальными рекомендациями Всемирной организации здравоохранения (ВОЗ), Национального института здравоохранения и совершенствования медицинской помощи Великобритании (NICE) и другими национальными рекомендациями по кормлению детей грудного возраста подчеркивается, что грудное молоко является лучшим питанием для младенцев, и младенцы должны исключительно грудное вскармливание в первые 6 месяцев жизни.12 Действительно, высококачественные исследования и метаанализы показывают, что грудное вскармливание связано со снижением детской смертности от диареи и пневмонии и снижением риска детского ожирения и диабета3, а также экономией средств.4 Однако некоторые младенцы не имеют доступа к своим биологического материнского молока по целому ряду причин. Исторически сложилось так, что для кормления этих младенцев использовались кормилицы и молоко животных.5 Инновации в бутылочках для младенцев, достижения в области гигиены и изобретение молочных смесей в 19 веке значительно расширили возможности искусственного вскармливания младенцев, и показатели грудного вскармливания во всем мире снизились в связи с большей доступностью. и маркетинг молочной смеси для детского питания.5 Однако с 1979 г. ВОЗ и ЮНИСЕФ рекомендуют использовать пастеризованное грудное молоко из банка грудного молока для вскармливания маловесных и недоношенных детей в качестве первой альтернативы, когда матери не могут обеспечить себя собственным молоком.6
Исторически сложилось так, что для кормления этих младенцев использовались кормилицы и молоко животных.5 Инновации в бутылочках для младенцев, достижения в области гигиены и изобретение молочных смесей в 19 веке значительно расширили возможности искусственного вскармливания младенцев, и показатели грудного вскармливания во всем мире снизились в связи с большей доступностью. и маркетинг молочной смеси для детского питания.5 Однако с 1979 г. ВОЗ и ЮНИСЕФ рекомендуют использовать пастеризованное грудное молоко из банка грудного молока для вскармливания маловесных и недоношенных детей в качестве первой альтернативы, когда матери не могут обеспечить себя собственным молоком.6
В чем причина для использования человеческого донорского молока?
Пастеризованное донорское молоко обеспечивает питательные и иммунологические преимущества грудного молока и снижает инфекционные осложнения у недоношенных или маловесных детей по сравнению с молочными смесями. В систематическом обзоре использование пастеризованного донорского молока было связано со снижением частоты некротизирующего энтероколита на 46% по сравнению с детской смесью (доношенной или недоношенной) у недоношенных детей или детей с низкой массой тела при рождении. 7 Пастеризованное человеческое грудное молоко также было связано со снижением вероятности развития сепсиса на 19% на каждые 10 мл/кг, потребляемые каждый день в течение первых 28 дней жизни у младенцев с очень низкой массой тела при рождении, по сравнению с детскими смесями.8 Среди недоношенных детей тех, кто получает некоторое количество собственного молока своей матери, у тех, кто получал докорм донорским грудным молоком, частота бронхолегочной дисплазии была на 22% ниже, и им требовалось почти на три дня меньше искусственной вентиляции легких, чем недоношенным детям, которых докармливали смесью для недоношенных.9
7 Пастеризованное человеческое грудное молоко также было связано со снижением вероятности развития сепсиса на 19% на каждые 10 мл/кг, потребляемые каждый день в течение первых 28 дней жизни у младенцев с очень низкой массой тела при рождении, по сравнению с детскими смесями.8 Среди недоношенных детей тех, кто получает некоторое количество собственного молока своей матери, у тех, кто получал докорм донорским грудным молоком, частота бронхолегочной дисплазии была на 22% ниже, и им требовалось почти на три дня меньше искусственной вентиляции легких, чем недоношенным детям, которых докармливали смесью для недоношенных.9
Использование донорского грудного молока и наличие банка грудного молока также связаны с более высокими показателями грудного вскармливания после родов, даже среди младенцев, госпитализированных в отделения интенсивной терапии новорожденных.910 В исследовании 83 отделений интенсивной терапии новорожденных в В Италии, например, распространенность исключительно грудного вскармливания при выписке была на 14 процентных пунктов выше в отделениях с банком грудного молока, чем в отделениях без него. 11 А в США небольшое исследование 122 младенцев, госпитализированных для лечения гипогликемии, Гипербилирубинемия и потеря массы тела >8% за 40 часов жизни показали, что у новорожденных, получавших донорское грудное молоко, в 6 месяцев вероятность исключительно грудного вскармливания была в пять раз выше, чем у новорожденных, получавших смесь.12
11 А в США небольшое исследование 122 младенцев, госпитализированных для лечения гипогликемии, Гипербилирубинемия и потеря массы тела >8% за 40 часов жизни показали, что у новорожденных, получавших донорское грудное молоко, в 6 месяцев вероятность исключительно грудного вскармливания была в пять раз выше, чем у новорожденных, получавших смесь.12
Что такое банк грудного молока?
Банк грудного молока — это служба, занимающаяся набором доноров грудного молока; собирает, пастеризует и хранит донорское молоко; проверяет молоко на бактериальное загрязнение; а затем раздает донорское молоко младенцам-реципиентам и семьям.13 Донорами грудного молока обычно являются здоровые кормящие грудью женщины в послеродовом периоде с избытком молока, которые добровольно сдают молоко.13 Пастеризация практически устраняет риск токсического, бактериального или вирусного заражения (включая ВИЧ и атипичную пневмонию). -CoV-2) при сохранении питательных и иммунологических качеств грудного молока. 131415
131415
Глобальная сеть банков грудного молока расширилась с менее чем 10 в 1979 г. до 700 банков грудного молока в более чем 60 странах в 2020 г.1316 Спрос на донорское молоко даже из новых банков молока может быть высоким. Например, за первые два года работы первый во Вьетнаме банк грудного молока при больнице для женщин и детей Дананга — учреждение, в котором ежегодно принимают около 15 000 родов — собрал 4400 литров молока от 315 доноров и распределил более 3000 л пастеризованного грудного молока на 8100 детей.17 В Бразилии в 2019 г. сеть из 224 банков грудного молока собрала 223 000 л молока от 189 000 доноров и распределила 192 000 л пастеризованного грудного молока среди 215 000 детей.18
Когда следует рекомендовать пастеризованное донорское молоко?
Если собственное молоко матери недоступно, грудное вскармливание противопоказано или мать грудного ребенка не может обеспечить себя достаточным количеством собственного грудного молока после оказания поддержки лактации, пастеризованное донорское молоко показано в качестве первой альтернативы для любого младенца ( поле 1). 2131925 Младенцы с тяжелыми заболеваниями, недоношенные дети или дети с очень низкой массой тела при рождении (<1500 г) имеют приоритет, когда спрос на донорское молоко превышает предложение. 21319 Обычно требуется согласие родителей перед использованием донорского молока в большинстве банков грудного молока, в том числе из Бразилии, Франции, Индии и Северной Америки.13
2131925 Младенцы с тяжелыми заболеваниями, недоношенные дети или дети с очень низкой массой тела при рождении (<1500 г) имеют приоритет, когда спрос на донорское молоко превышает предложение. 21319 Обычно требуется согласие родителей перед использованием донорского молока в большинстве банков грудного молока, в том числе из Бразилии, Франции, Индии и Северной Америки.13
Общие показания к использованию пастеризованного донорского молока1319
Мать отсутствует по причине разлучения, болезни, смерти или отказа от ребенка1319
Матери, инфицированные ВИЧ ( в определенных случаях), Т-клеточный лимфотропный вирус человека типа I или II, нелеченный бруцеллез, болезнь, вызванная вирусом Эбола, или рак молочной железы с двойной мастэктомией2021
хлорамфеникол, эрготамин, соли золота, фениндион, радиоактивные препараты, ретиноиды, тетрациклины (применение для сроком более 3 недель) и некоторые психотропные препараты222324
Матери, употребляющие фенциклидин, кокаин и каннабис, могут быть кандидатами из-за беспокойства по поводу долгосрочного нейроповеденческого развития у младенцев222324
Лесбиянки, геи, бисексуалы и трансгендеры ( ЛГБТ) пары, приемные или другие родители без лактации1319
Матери, которым не хватает грудного молока в первые дни после родов, несмотря на поддержку лактации1319
Есть ли противопоказания к пастеризованному донорскому молоку?
Единственным абсолютным противопоказанием к использованию пастеризованного донорского молока является классическая галактоземия, редкое врожденное нарушение обмена галактозы (сахар содержится в грудном молоке и в обычной молочной смеси). 20 Сцеженное материнское молоко рекомендуется для младенцев, рожденных от матерей с активным нелеченным туберкулезом легких, диагностированным до или после родов, поражением груди простым герпесом, ветряной оспой от пяти дней до родов до двух дней после родов или гриппом h2N1.2226 ВОЗ а Центры по контролю и профилактике заболеваний США рекомендовали матерям, инфицированным SARS-CoV-2, продолжать грудное вскармливание, используя при этом методы инфекционного контроля, такие как мытье рук и ношение маски для лица, чтобы ограничить риск заражения своего ребенка.2728
20 Сцеженное материнское молоко рекомендуется для младенцев, рожденных от матерей с активным нелеченным туберкулезом легких, диагностированным до или после родов, поражением груди простым герпесом, ветряной оспой от пяти дней до родов до двух дней после родов или гриппом h2N1.2226 ВОЗ а Центры по контролю и профилактике заболеваний США рекомендовали матерям, инфицированным SARS-CoV-2, продолжать грудное вскармливание, используя при этом методы инфекционного контроля, такие как мытье рук и ношение маски для лица, чтобы ограничить риск заражения своего ребенка.2728
Рекомендуется ли пастеризованное донорское молоко для младенцев от женщин, инфицированных ВИЧ?
Страны обычно используют или адаптируют руководства по ВИЧ-инфекции и вскармливанию младенцев от ВОЗ21, Американской академии педиатрии22 и других организаций, таких как Британская ассоциация по ВИЧ29. В странах с высоким уровнем дохода, таких как США и Великобритания, матери, живущие с ВИЧ-инфицированным вне зависимости от вирусной нагрузки матери и антиретровирусной терапии рекомендуется не кормить детей грудью.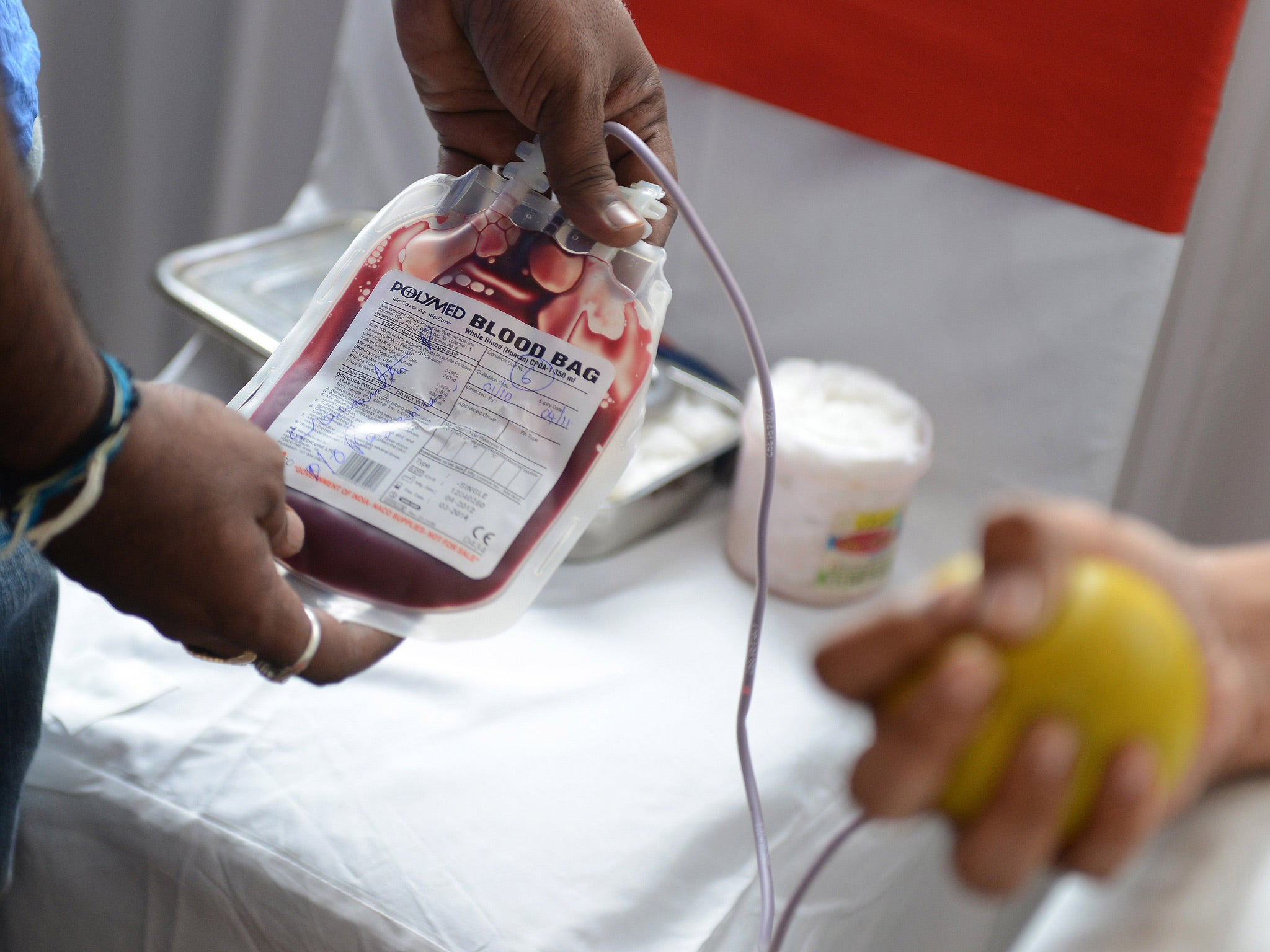 Поэтому рекомендуется пастеризованное донорское молоко или детская смесь.2229 В других условиях, где снабжение чистой водой ненадежно или банки грудного молока не функционируют, ВОЗ и ЮНИСЕФ рекомендуют, чтобы женщины, о которых известно, что они инфицированы ВИЧ, и дети которых не инфицированы или ВИЧ-статус которых неизвестен, кормили своих детей исключительно грудью в течение первых 6 лет. месяцев жизни, после чего вводят соответствующий прикорм и продолжают кормить грудью в течение не менее 12 месяцев.21 Мы рекомендуем клиницистам привлекать ВИЧ-позитивных женщин к раннему обсуждению рисков и преимуществ различных способов вскармливания младенцев в соответствии с местными рекомендациями.
Поэтому рекомендуется пастеризованное донорское молоко или детская смесь.2229 В других условиях, где снабжение чистой водой ненадежно или банки грудного молока не функционируют, ВОЗ и ЮНИСЕФ рекомендуют, чтобы женщины, о которых известно, что они инфицированы ВИЧ, и дети которых не инфицированы или ВИЧ-статус которых неизвестен, кормили своих детей исключительно грудью в течение первых 6 лет. месяцев жизни, после чего вводят соответствующий прикорм и продолжают кормить грудью в течение не менее 12 месяцев.21 Мы рекомендуем клиницистам привлекать ВИЧ-позитивных женщин к раннему обсуждению рисков и преимуществ различных способов вскармливания младенцев в соответствии с местными рекомендациями.
Как кормить младенцев пастеризованным донорским молоком
Перед использованием пастеризованное донорское молоко необходимо разморозить (бокс 2). Как и любое сцеженное грудное молоко, пастеризованное донорское молоко может даваться медицинским персоналом или членами семьи из чашки, ложки, через маленькие трубки, которые младенец сосет вместе с соской, или через желудочный зонд, и должно вводиться в соответствии с клиническими рекомендациями. .13 Требуемый объем донорского молока зависит от возраста новорожденного, гестационного возраста и веса, а также переносимости кормления и прибавки в весе (например, 15-20 г/кг/день) и представляет собой разницу между рекомендуемым потреблением жидкости. доступное количество собственного молока матери (и перелитое парентеральное питание, если применимо).Рекомендуемое количество потребляемой жидкости (таблица 1)30 распределяется по количеству кормлений каждый день (например, 1-3 кормления в час)2530. Решения о необходимости постоянного донорского молока регулярно пересматриваются, принимая во внимание рост ребенка, баланс жидкости и потребности в питательных веществах.2530
.13 Требуемый объем донорского молока зависит от возраста новорожденного, гестационного возраста и веса, а также переносимости кормления и прибавки в весе (например, 15-20 г/кг/день) и представляет собой разницу между рекомендуемым потреблением жидкости. доступное количество собственного молока матери (и перелитое парентеральное питание, если применимо).Рекомендуемое количество потребляемой жидкости (таблица 1)30 распределяется по количеству кормлений каждый день (например, 1-3 кормления в час)2530. Решения о необходимости постоянного донорского молока регулярно пересматриваются, принимая во внимание рост ребенка, баланс жидкости и потребности в питательных веществах.2530
Как приготовить замороженное пастеризованное донорское молоко для кормления11325
Медленно размораживайте контейнеры с донорским молоком в течение 24 часов в холодильнике при 4°C (следя за тем, чтобы температура молока не достигла 8 °C для предотвращения роста микроорганизмов)
В экстренных, исключительных случаях контейнеры можно разморозить при комнатной температуре или (менее предпочтительно) под теплой водой
Молоко, размороженное в холодильнике, использовать в течение 24 часов
Молоко, подвергшееся быстрой разморозке, следует использовать сразу и не охлаждать повторно
 Таблица 1
Таблица 1Рекомендуемое потребление жидкости (мл/кг/день) в течение первых 30 дней жизни у недоношенных новорожденных с низкой массой тела при рождении30
Поощряйте матерей младенцев в отделении интенсивной терапии новорожденных сцеживать грудное молоко как можно скорее.19 Как только младенцы научаться координировать сосание, глотание и дыхание (около 32–34 недель гестации), матери могут пробовать прямое грудное вскармливание. 31 В случаях, когда матери не могут кормить грудью, пастеризованное донорское молоко можно давать после выписки из больницы.
Использование донорского молока дополняет другие стратегии поддержки грудного вскармливания
Пастеризованное донорское молоко может и должно даваться одновременно с другими мерами по укреплению грудного вскармливания и здоровья новорожденных в ближайшем послеродовом периоде, включая контакт кожа к коже для здоровых новорожденных и метод «кенгуру». материнский уход» (длительный контакт кожа к коже, обеспечиваемый матерью или членами семьи) для детей с низкой массой тела при рождении или недоношенных детей в стабильном состоянии. 32 Хотя данные подтверждают использование пастеризованного донорского молока в странах с высоким и низким доходом, а количество банков грудного молока растет, основными ограничениями являются операционные расходы и, в некоторых случаях, социальные нормы, касающиеся совместного использования молока.1733
32 Хотя данные подтверждают использование пастеризованного донорского молока в странах с высоким и низким доходом, а количество банков грудного молока растет, основными ограничениями являются операционные расходы и, в некоторых случаях, социальные нормы, касающиеся совместного использования молока.1733
Человеческое история реципиента донорского молока
32-летняя мать родила третьего ребенка естественным путем на 32-й неделе беременности весом 1800 г в провинциальной больнице Центрального нагорья Вьетнама. У него был диагностирован респираторный дистресс, и он получал постоянное положительное давление в дыхательных путях (CPAP) в течение 15 дней.Антибиотики и пролонгированное парентеральное введение жидкости вводили без энтерального питания. Мать разлучили с сыном, за исключением нескольких ежедневных посещений, согласно обычной практике в этой больнице для младенцев, нуждающихся в респираторной поддержке. На 20-й день жизни ему давали несколько миллилитров материнского молока, но он не переносил это питание.
Он был переведен в Больницу для женщин и детей Дананга на 23-й день жизни для обследования по поводу подозрения на кишечную непроходимость. После исключения кишечной непроходимости ребенок был переведен с парентерального питания на постепенно увеличивающиеся объемы пастеризованного донорского молока через назогастральный зонд, так как грудного молока у матери не было.Матери была оказана помощь в обеспечении ухода по методу кенгуру, а также психологическая поддержка и поддержка в период грудного вскармливания. Ей удалось возобновить выработку молока, и ее ребенка начали кормить грудью сразу на 30-й день жизни. Выписан домой на 40-й день жизни для продолжения грудного вскармливания с докормом пастеризованным донорским молоком.
Его мать продолжала кормить грудью и к 65 дню жизни смогла полностью удовлетворить потребности сына в питании за счет собственного грудного молока. Она была счастлива, что смогла кормить своего сына грудью и спасла около 2.5 миллионов вьетнамских донгов (~ 110 долларов США) в месяц, что составляет более половины дохода родителей, за счет отказа от использования детских смесей.
Как создавалась эта статья
Эта статья была создана с использованием рекомендаций и советов экспертов (как неонатологов, так и врачей общей практики) и общепризнанной литературы (путем поиска литературы в Medline и Google Scholar до августа 2020 г. по теме «Банк грудного молока, грудное вскармливание»). недоношенных и с низким весом при рождении».
Каким образом медицинский персонал может максимизировать преимущества банка грудного молока? исследования, регулярно собираемые Банком человеческого молока в больнице для женщин и детей Дананга.Эти истории показывают важность пастеризованного донорского молока для больных и маловесных детей, помогая матерям кормить своих детей исключительно человеческим грудным молоком и поддерживать лактацию во время пребывания в больнице, при выписке и в последующий период.
Благодарности
Мы благодарим Эми Вайсман из Азиатско-Тихоокеанского регионального офиса FHI 360, Маккензи Мэйо из штаб-квартиры Alive and Thrive, а также рецензентов и редакторов из BMJ за их комментарии и предложения по улучшению этой рукописи.
Сноски
Авторы: Все авторы разработали концепцию исследования, составили и отредактировали рукопись, прочитали и утвердили окончательный вариант рукописи. HTT и TTN получили соответствующие данные; и HTT собрали тематические исследования.
Финансирование: время, затраченное сотрудниками на написание этой рукописи, было оплачено Больницей для женщин и детей Дананга (HTT), Фондом Билла и Мелинды Гейтс (грант № OPP50838) и Irish Aid to Alive and Thrive/FHI 360 (TTN). , РМ).
Конкурирующие интересы: Мы прочитали и поняли политику BMJ в отношении декларирования интересов и не имеем соответствующих интересов для декларирования.
Происхождение и рецензирование: по заказу; рецензируется внешними экспертами.
Распространение: Информация будет распространяться среди министерств здравоохранения, медицинских школ, профессиональных медицинских ассоциаций, крупных родильных и детских больниц, а также других партнеров Alive and Thrive в Южной и Юго-Восточной Азии, Восточной и Западной Африке.
 Мы также будем распространять информацию в глобальных и региональных сетях, уделяя особое внимание услугам банка грудного молока и здоровью новорожденных.
Мы также будем распространять информацию в глобальных и региональных сетях, уделяя особое внимание услугам банка грудного молока и здоровью новорожденных.
Улучшение будущего». Обзор работы европейских банков донорского грудного молока
Аннотация
Фон
Поставками донорского грудного молока занимаются созданные банки грудного молока, которые принимают все необходимые меры для обеспечения его безопасности и качества. Подробные рекомендации по банкам грудного молока на европейском уровне в настоящее время отсутствуют, в то время как доступная информация о реальной практике, которой придерживаются европейские банки грудного молока, остается ограниченной.Цель этого исследования заключалась в сборе подробных данных о фактической практике хранения молока в Европе с особым акцентом на практике, влияющей на безопасность и качество донорского грудного молока.
Материалы и методы
Исследовательская группа Европейской ассоциации банков молока (EMBA) разработала веб-опросник для распространения среди европейских банков грудного молока. Анкета включала 35 вопросов, охватывающих каждый этап от набора доноров до предоставления донорского грудного молока каждому реципиенту.Чтобы оценить различия в методах, все ответы затем были проанализированы для каждой страны отдельно и для всех банков грудного молока вместе.
Анкета включала 35 вопросов, охватывающих каждый этап от набора доноров до предоставления донорского грудного молока каждому реципиенту.Чтобы оценить различия в методах, все ответы затем были проанализированы для каждой страны отдельно и для всех банков грудного молока вместе.
Результаты
Всего анкету заполнили 123 банка грудного молока, что составляет 85% европейских стран, в которых есть банки молока. Для большинства практик хранения молока были задокументированы как межстрановые, так и внутристрановые различия. Наибольшая изменчивость наблюдалась в методах пастеризации, хранения и проверки молока как до, так и после пастеризации.
Заключение
Мы показываем, что практика хранения молока в Европе сильно различается, включая методы, которые могут еще больше повысить эффективность работы банка донорского грудного молока. Результаты этого исследования могут послужить инструментом для глобального обсуждения эффективности и разработки дополнительных руководств, основанных на фактических данных, которые могли бы еще больше улучшить эти методы.
Образец цитирования: Контоподи Э., Арсланоглу С., Бернатович-Лойко У., Бертино Э., Беттинелли М.Е., Баффин Р. и др.(2021) «Банковское обслуживание донорского молока: улучшение будущего». Обзор работы европейских банков донорского грудного молока. ПЛОС ОДИН 16(8): e0256435. https://doi.org/10.1371/journal.pone.0256435
Редактор: Рикардо К. Гургель, Федеральный университет Сержипи, БРАЗИЛИЯ
Получено: 20 февраля 2021 г.; Принято: 8 августа 2021 г .; Опубликовано: 19 августа 2021 г.
Copyright: © 2021 Kontopodi et al.Это статья с открытым доступом, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Доступность данных: Минимальные базовые данные исследования доступны в виде файла вспомогательной информации (S7).
Финансирование: Авторы не получали специального финансирования для этой работы.
Конкурирующие интересы: Авторы заявили об отсутствии конкурирующих интересов.
Введение
Банки грудного молока (HMB) отбирают, собирают, проверяют, хранят, обрабатывают и распределяют донорское грудное молоко (DHM), которое предназначено для младенцев с высоким риском [1–3]. Поскольку эксплуатационная безопасность и обеспечение качества считаются ключевым приоритетом для всех HMB, каждая практика должна тщательно контролироваться, и должна быть внедрена система контроля качества [1, 4, 5]. Набор и скрининг доноров, сцеживание молока, обработка и хранение (условия, температура, продолжительность) как на дому у доноров, так и в ОМК, транспортировка в банк молока (если применимо), бактериологическое тестирование, контроль качества, объединение, размораживание и пастеризация ДГМ входят в эти практики.
По данным Европейской ассоциации молочных банков (EMBA), в настоящее время насчитывается 248 HMB, расположенных в 26 европейских странах [6]. Большинство HMB работают на основе местных стандартов, опубликованных на национальном или международном уровне руководств. Руководства, опубликованные или переведенные на английский язык, доступны в Великобритании, Франции, Италии, Испании и Швеции. Другие страны с общепризнанными рекомендациями включают Германию, Австрию, Норвегию, Словакию и Швейцарию [1]. ИСБ в Польше и Эстонии следуют внутренним процедурам поведения, которые не подпадают под действие законодательства и не контролируются на национальном уровне.В настоящее время DHM не подпадает под действие законодательства ЕС. В Австрии существующие рекомендации имеют обязательную юридическую силу, и только во Франции и Италии федеральные власти строго регулируют услуги DHM [7, 8]. Различия между существующими руководствами в основном связаны с различиями в практике, организации и регулировании ИСБ в Европе. Эти различия включают юридическую классификацию DHM, местонахождение и область распространения каждого HMB, а также отсутствие доказательств стандартизации некоторых операционных точек [1, 2, 7].
Большинство HMB работают на основе местных стандартов, опубликованных на национальном или международном уровне руководств. Руководства, опубликованные или переведенные на английский язык, доступны в Великобритании, Франции, Италии, Испании и Швеции. Другие страны с общепризнанными рекомендациями включают Германию, Австрию, Норвегию, Словакию и Швейцарию [1]. ИСБ в Польше и Эстонии следуют внутренним процедурам поведения, которые не подпадают под действие законодательства и не контролируются на национальном уровне.В настоящее время DHM не подпадает под действие законодательства ЕС. В Австрии существующие рекомендации имеют обязательную юридическую силу, и только во Франции и Италии федеральные власти строго регулируют услуги DHM [7, 8]. Различия между существующими руководствами в основном связаны с различиями в практике, организации и регулировании ИСБ в Европе. Эти различия включают юридическую классификацию DHM, местонахождение и область распространения каждого HMB, а также отсутствие доказательств стандартизации некоторых операционных точек [1, 2, 7].
Поскольку общеевропейских опубликованных руководств не было, в 2015 году была созвана рабочая группа EMBA по разработке руководств для выполнения этой задачи. Члены группы из 13 стран (Австрия, Франция, Германия, Италия, Норвегия, Польша, Португалия, Сербия, Словения, Словакия, Испания, Швейцария и Великобритания) провели подробное исследование методов, которым следуют их национальные ИСБ. Группа исследовала, был ли очевиден консенсус в отношении практики и были ли доступны опубликованные данные в поддержку рекомендаций.Рекомендации EMBA по созданию и функционированию банков грудного молока в Европе стали доступны в 2019 г. [1]. Несмотря на вышеизложенное и исследования реальных процедур в некоторых европейских странах, общеевропейский обзор практики хранения молока отсутствует и может отличаться от этих рекомендаций даже среди ИСБ в отдельных странах. Цель настоящего исследования состояла в том, чтобы собрать подробные данные о практике хранения грудного молока в Европе, уделяя особое внимание донорству, хранению, обработке, скринингу и обработке грудного молока. Результаты этого исследования будут использованы для дальнейшего усиления руководств и рекомендаций по хранению грудного молока.
Результаты этого исследования будут использованы для дальнейшего усиления руководств и рекомендаций по хранению грудного молока.
Материалы и методы
Рабочая группа по исследованию EMBA разработала структурированный веб-вопросник по практике хранения молока для последующего распространения среди всех HMB, которые активно работали в Европе в то время (n = 226, апрель 2019 г., EMBA [6] ). Список с названиями и местонахождением 194 действующих HMB в 26 европейских странах был создан совместными усилиями EMBA и НПО PATH.Первоначально были доступны адреса электронной почты 152 HMB. Затем список был обновлен, и в итоге было получено 215 ИСБ с доступной контактной информацией. Из-за отсутствия контактных данных ИСБ в Словакии и Венгрии (n = 11) не смогли быть включены в окончательный список. Были назначены национальные координаторы из всех 26 стран для оказания помощи в распространении и завершении обследования. Их роль заключалась в обновлении количества активных ИСБ в своих странах, поощрении участия этих ИСБ и, наконец, в сведении к минимуму языковых барьеров путем предоставления при необходимости версии вопросника на родном языке (рис. 1).
1).
Для облегчения сбора данных использовалась онлайн-платформа, соответствующая общим правилам защиты данных (SurveyMonkey, Портленд, США). Выбранные вопросы (n = 35) были нацелены на наиболее важные аспекты стандартных процедур, применяемых в HMB: скрининг доноров, обработка, хранение, обработка и микробиологическое тестирование DHM. HMB должны были ответить на все вопросы, за исключением HMB, которые не пастеризуют DHM. В этом случае ИСБ могли пропустить группу вопросов, касающихся пастеризации (n = 7).Комитет по биоэтике Варшавского медицинского университета рассмотрел текущее исследование и заявил об отсутствии возражений против его проведения (KB/O/23/2021).
Электронное письмо с приглашением пройти опрос с веб-ссылкой на анкету было впервые отправлено в апреле 2019 года вместе с сопроводительным письмом, объясняющим цель исследования. В письме дополнительно содержалась подробная информация о конфиденциальности, проведении опроса и контактные данные руководителя рабочей группы на случай, если потребуются дополнительные пояснения. Напоминания были разосланы всем участвующим HMB в июле и августе 2019 года.Затем авторы связались со всеми ИСБ с неполными или неясными ответами, а также со всеми ИСБ с контактными данными, полученными после июля 2019 года. Ссылка на опрос оставалась активной до ноября 2019 года.
Напоминания были разосланы всем участвующим HMB в июле и августе 2019 года.Затем авторы связались со всеми ИСБ с неполными или неясными ответами, а также со всеми ИСБ с контактными данными, полученными после июля 2019 года. Ссылка на опрос оставалась активной до ноября 2019 года.
После завершения опроса все ответы были проверены и классифицированы (по странам, по вопросам, по HMB и в целом) с использованием Microsoft Excel (2010). Затем для анализа и визуализации данных использовали программное обеспечение GraphPad Prism 8.0 (GraphPad Inc., La Jolla, CA). Для оценки различий в методах хранения молока, соблюдения руководящих принципов и масштабов деятельности по хранению молока ответы на каждый вопрос были проанализированы как для каждой страны отдельно, так и для всех ИСБ вместе.Все рассчитанные проценты были округлены до ближайшего целого числа. Анкета и список ответов, полученных по странам, доступны в виде файлов S1 и S2.
Результаты
Всего было получено 123 ответа (коэффициент ответов = 57%) из 22 из 26 европейских стран (85%) (файл S1).
Обеспечение качества
В большинстве руководств HMB рекомендуется внедрять системы отслеживания и отслеживания DHM и проводить все операционные процессы на основе анализа рисков и критических контрольных точек (HACCP) и принципов надлежащего производственного процесса (GMP) [1, 4, 5].Все HMB реализуют как минимум одну из трех систем; Приблизительно 40% HMB внедряют все три вышеупомянутые системы, 30% внедряют две из трех систем (HACCP и отслеживание и отслеживание 7%, GMP и HACCP 2%, GMP и отслеживание и отслеживание 21%) и еще 30% только одну из них. три системы (HACCP 10%, GMP 9%, отслеживание 11%).
Скрининг доноров
В рекомендациях EMBA говорится, что как устные интервью, так и письменные анкеты о состоянии здоровья должны выполняться в качестве начальных шагов скрининга доноров [1].На втором этапе все доноры должны пройти серологический скрининг на определенный набор заболеваний [1]. Все ИСБ указали, что отбор доноров основывался на конкретных квалификационных требованиях, хотя и с различиями в требованиях среди ИСБ (таблица 1).
Некоторые требования показали очень небольшие различия; Критерии образа жизни, такие как курение, употребление алкоголя, наркотических средств и лекарств, серологический скрининг на вирус иммунодефицита человека (ВИЧ), гепатиты В и С, а также возможность заражения донора ВИЧ в течение определенного периода, предшествующего донорству, включаются в список доноров. процессы скрининга большинства ИСБ (>94%).Тем не менее, значительные межстрановые и внутристрановые различия наблюдались для серологического скрининга цитомегаловируса (ЦМВ) и Т-лимфотропного вируса человека ( HTLV), скрининга на ограниченную диету (например, веганов), аспартатаминотрансферазы/аланинаминотрансферазы (АЛАТ/АСАТ). соотношение и тестирование после поездок в конкретные регионы с повышенным риском передачи заболевания.
Из 123 участвующих HMB семь HMB выдают только необработанный DHM. По этой причине все доноры тщательно проверяются.Серологический скрининг на ЦМВ проводится в шести из этих семи HMB, тогда как в пяти проводится серологический скрининг на HTLV. Однако при адекватной пастеризации скрининг ЦМВ не считается необходимым [4, 5].
Однако при адекватной пастеризации скрининг ЦМВ не считается необходимым [4, 5].
Начало и продолжительность пожертвования
В 75% ИСБ донорам разрешено сдавать молоко с рождения, в то время как в оставшихся 25% разрешено донорство только с определенной послеродовой недели. Максимальная продолжительность донорства молока после родов указана в 63% ИСБ.Максимальная продолжительность 6 месяцев установлена в 26% ИСБ, в то время как 20% ИСБ допускают донорство на срок более 6 месяцев и до одного года (файл S3).
Сцеживание и хранение грудного молока в домашних условиях
Почти все HMB (99%) предоставляют донорам инструкции по сцеживанию, хранению и обращению с молоком. Большинство HMB (76%) поставляют донорам молокоотсосы для сцеживания DHM (85% электрические, 15% ручные).
В недавно опубликованных рекомендациях EMBA говорится, что HMB должны просить своих доноров заморозить DHM как можно скорее, но не менее чем в течение 24 часов (48 часов, если их собирают и хранят в больничном холодильнике) [1]. Наши данные показывают, что 75% ИСБ следуют этим рекомендациям. Максимальная продолжительность хранения ДХМ в бытовом морозильнике перед транспортировкой в ТМБ колеблется от 1 недели до 6 месяцев (табл. 2).
Наши данные показывают, что 75% ИСБ следуют этим рекомендациям. Максимальная продолжительность хранения ДХМ в бытовом морозильнике перед транспортировкой в ТМБ колеблется от 1 недели до 6 месяцев (табл. 2).
Обработка донорского грудного молока в банках грудного молока
По прибытии в HMB ДГМ следует проверить на предмет надлежащей маркировки (должны быть четкими время экспрессии и идентификация донора) и на предмет того, оставался ли он замороженным во время транспортировки [1, 4, 5]. Наши данные показывают, что около половины ИСБ (52%) имеют службу сбора на дому, чтобы обеспечить безопасную транспортировку.В то же время 82% HMB проверяют, чтобы DHM, поступающие в HMB, были заморожены и должным образом маркированы. Тем не менее, 18% HMB либо принимают DHM, который поступает уже частично размороженным, либо вообще не проверяют температуру молока.
В целом, 62% HMB сообщили, что непастеризованный DHM хранится в холодильнике до 24 часов в ожидании пастеризации или хранится непосредственно в морозильной камере, тогда как 22% допускают хранение в холодильнике до 48 часов и 10% до 72 часов. В целом, 59% ТМБ установили 3 или 6 месяцев в качестве максимальной продолжительности хранения непастеризованного ДХМ в морозильной камере (табл. 2).
В целом, 59% ТМБ установили 3 или 6 месяцев в качестве максимальной продолжительности хранения непастеризованного ДХМ в морозильной камере (табл. 2).
Половина HMB (50%) сообщили, что для DHM используется более одного метода оттаивания. Различные методы могут быть объединены по практическим причинам, таким как нехватка времени или варианты предпочтительного используемого оборудования (например, холодильник, водяная баня, нагревательные блоки, подогреватели для бутылок с воздухом). Размораживание ДХМ в холодильнике осуществляется в 73% ОМК, но только половина из них использует только этот метод. (рис. 2).
Рис. 2. Методы оттаивания DHM (RF = холодильник, WB = водяная баня, RT = комнатная температура, LRW = чуть теплая проточная вода, OI = орбитальный инкубатор, PF = функция пастеризации, ABW = подогреватели бутылок с воздухом, HB = нагревательные блоки, ICW = Погружение в холодную воду, M = микроволновая печь).
Ответы представлены в абсолютных значениях. Участники могли выбрать несколько категорий, если в их практики были включены несколько методов размораживания.
https://doi.org/10.1371/journal.pone.0256435.g002
Из ИСБ 26 % не объединяют DHM, в то время как 54 % объединяют средства от одного донора и 20 % объединяют средства от нескольких доноров (пулы от 2 до 3 донора, n = 11, пулы из 4–8 доноров, n = 11, максимальное количество доноров не указано, n = 2).
Скрининг донорского грудного молока до и после пастеризации
Существуют большие различия в методах микробиологического скрининга непастеризованного ДГМ среди ТМБ.Рекомендации EMBA предполагают, что все пулы молока должны быть протестированы перед пастеризацией, а каждая партия (имеется в виду бутылки в одном цикле пастеризации) должна быть протестирована после пастеризации [1]. Наши данные свидетельствуют о том, что перед пастеризацией 23% HMB тестируют микробиологически каждый отдельный контейнер с DHM, в то время как 33% тестируют каждый образец объединенного DHM. Только 2% проводят микробиологический скрининг как отдельных, так и объединенных образцов ДГМ (рис. S1).
S1).
Наблюдались широкие различия в микробиологических критериях, определяющих приемлемость ДГМ перед пастеризацией (Таблица 3).В нашем исследовании 15% HMB сообщили, что либо не проводят микробиологический скрининг ДГМ перед пастеризацией, либо не знают о применяемых критериях. DHM с более чем 10 6 колониеобразующих единиц (КОЕ)/мл для общего количества жизнеспособных бактерий (TVC) и 10 4 КОЕ/мл для Staphylococcus aureus отбрасывается в 13% HMB, хотя это количество относится к HMB, расположенным только в одной стране. ДХМ с TVC>10 4 КОЕ/мл выбрасывается в 9% HMB, в то время как в 8% HMB ДХМ выбрасывается при TVC>10 5 КОЕ/мл.В рекомендациях NICE указано, что DHM следует выбрасывать, если TVC>10 5 КОЕ/мл или >10 4 КОЕ/мл для Enterobacteriaceae или S . aureus , за которым следует 8% HMBs [5]. Рекомендации EMBA предлагают принимать ДХМ, содержащие ≤10 5 КОЕ/мл непатогенных организмов и не содержащие патогенов, для каждого пула ДХМ, проверенного перед пастеризацией [1], что выполняется 7% ТМБ. Применяемые критерии сильно различались не только между странами, но и внутри них.HMB только из двух стран (из восьми стран, которые были представлены n > 3 HMB в этом исследовании) следуют конкретным рекомендациям с соблюдением ≥60% в каждой стране.
Применяемые критерии сильно различались не только между странами, но и внутри них.HMB только из двух стран (из восьми стран, которые были представлены n > 3 HMB в этом исследовании) следуют конкретным рекомендациям с соблюдением ≥60% в каждой стране.
Микробиологическое тестирование после пастеризации всегда проводится в 56% HMB и регулярно в 27%, где регулярно включает раз в месяц, каждые 10 циклов пастеризации, только когда есть опасения по поводу обработки или когда вводятся новое оборудование или сотрудники. Микробиологическое тестирование после пастеризации никогда не проводится в 11% ТМБ, а 6% не пастеризуют ДХМ.
После пастеризации 62% HMB принимают только DHM без обнаруженного микробного роста. Пастеризованный ДХМ с TVC≤10 КОЕ/мл допускается в 13% ИСБ, в то время как 8% принимают ДХМ с количеством ≥100 КОЕ/мл или не имеют определенных порогов. Остальные 17% либо не пастеризуют ДГМ (6%), либо не проводят микробиологические исследования после пастеризации (11%).
Лечение донорским грудным молоком
Пастеризация в держателе (62,5°C в течение 30 минут) рекомендуется для обработки DHM.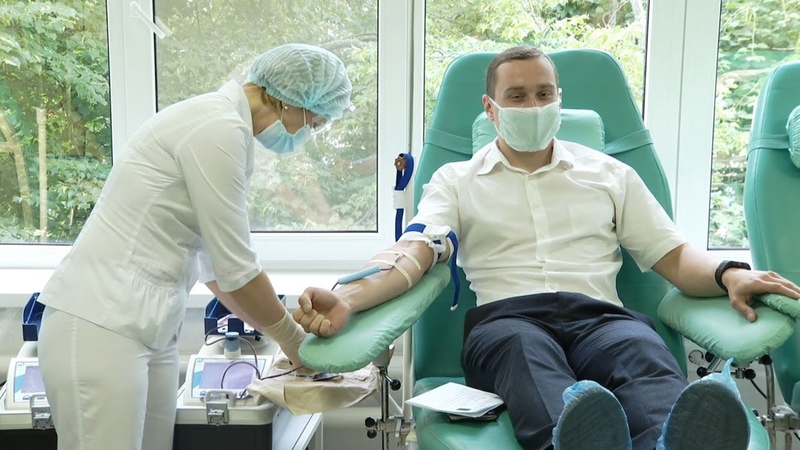 Идеальный процесс должен состоять из фазы быстрого нагрева, за которой следует фаза, при которой температура остается постоянной, и, наконец, фаза быстрого охлаждения [1, 4, 5, 9].Наши результаты показывают, что DHM подвергается термической обработке в 94% HMB. Четыре HMB в Норвегии, два HMB в Германии и один HMB в Швеции составляют оставшиеся 6% (n = 7), которые не пастеризуют ДГМ. ДГМ нагревают при 62,5°С в течение 30 минут в 95% ТМБ, пастеризующих ДГМ, при этом несколько иные параметры (60–64°С в течение 30–65 мин, n = 5 и 75°С в течение 15 с, n = 1) применяется оставшимися 5%. Большинство HMB (70%) сообщили об использовании стандартных пастеризаторов с водой в качестве теплоносителя. Меньше используются водяные бани со встряхиванием и пастеризаторы с сухим нагревом (11% и 11% соответственно), а 8% не указали конструкцию пастеризатора.
Идеальный процесс должен состоять из фазы быстрого нагрева, за которой следует фаза, при которой температура остается постоянной, и, наконец, фаза быстрого охлаждения [1, 4, 5, 9].Наши результаты показывают, что DHM подвергается термической обработке в 94% HMB. Четыре HMB в Норвегии, два HMB в Германии и один HMB в Швеции составляют оставшиеся 6% (n = 7), которые не пастеризуют ДГМ. ДГМ нагревают при 62,5°С в течение 30 минут в 95% ТМБ, пастеризующих ДГМ, при этом несколько иные параметры (60–64°С в течение 30–65 мин, n = 5 и 75°С в течение 15 с, n = 1) применяется оставшимися 5%. Большинство HMB (70%) сообщили об использовании стандартных пастеризаторов с водой в качестве теплоносителя. Меньше используются водяные бани со встряхиванием и пастеризаторы с сухим нагревом (11% и 11% соответственно), а 8% не указали конструкцию пастеризатора.
Один и тот же объем ДГМ включен в каждую бутылку в рамках цикла пастеризации 66% ГМБ. Из оставшихся 34% HMB, которые пастеризуют разные объемы DHM в рамках одного цикла, 6% ответили, что объемы зависят от их потребностей, доступных размеров бутылок или что они не знают об используемых объемах. Различия в объеме DHM в пределах от 40 мл до 90 мл в пределах одного и того же цикла пастеризации были отмечены 16% HMB и от 100 мл до 210 мл — 12% HMB.
Различия в объеме DHM в пределах от 40 мл до 90 мл в пределах одного и того же цикла пастеризации были отмечены 16% HMB и от 100 мл до 210 мл — 12% HMB.
Время, необходимое для повышения температуры ДГМ до температуры пастеризации (время нагревания), и время охлаждения, которые являются важными факторами эффективности обработки, показали большие различия между ГМБ; Зарегистрированная продолжительность варьировалась от 10 до 120 минут и от 5 до 110 минут соответственно, в то время как общее время обработки, которое соответствует сумме времени нагрева, времени выдержки и времени охлаждения, составляло от 20 до 200 минут (рис. 3).Это можно объяснить сочетанием различных конструкций пастеризаторов, объемов DHM и вариациями выполнения этапа охлаждения. Наконец, 12% HMB не отслеживают изменение температуры/времени во время процесса пастеризации.
Фаза охлаждения автоматически выполняется пастеризатором в 78 % HMB и вручную в оставшихся 22 % HMB, т.е. с банями с ледяной водой (n = 10), морозильными камерами (n = 3), холодильниками (n = 4), шоковыми охладителями (n = 7) или при комнатной температуре (n = 2). Большинство ТМБ (68%) охлаждают ДХМ до температуры от 2 до 6°C.
Большинство ТМБ (68%) охлаждают ДХМ до температуры от 2 до 6°C.
Хранение после пастеризации
Пастеризованный ДХМ хранится при температуре от -18°С до -30°С в 88% ТМБ. Почти все (96%) этих HMB хранят пастеризованный DHM от 3 до 6 месяцев, а 3% превышают этот период хранения. Лишь 5 % хранят пастеризованный ДХМ в течение 1–3 сут при температуре охлаждения (табл. 2).
Общая продолжительность хранения ДХМ в морозильной камере (в бытовом морозильнике и в ТМБ до и после пастеризации) сильно отличалась среди ТМБ.Различные применяемые сроки хранения показаны в таблице 2.
Обсуждение
Наши результаты показали огромные различия в методах, применяемых в настоящее время в европейских ИСБ. Различия в практике наблюдались не только между странами, но и внутри стран, что указывает на то, что даже когда существовали национальные руководства, реальная практика различалась.
Одной из таких практик было максимальное время хранения в морозильной камере перед пастеризацией. Это отражает различия в опубликованных рекомендациях, которые варьируются от 1 до 12 месяцев [4].Аналогичным образом, на глобальном уровне правила, установленные Национальным агентством санитарного надзора (ANVISA) в Бразилии, указывают 15 дней в качестве рекомендуемого максимального времени хранения ДГМ при температуре -3°C, в то время как рекомендация Ассоциации банков человеческого молока Северной Америки (HMBANA) составляет максимум 3 месяца при -20°С [10, 11]. Длительный срок хранения (> 3 месяцев) может позволить HMB обеспечить достаточные запасы DHM и сократить утилизацию DHM с истекшим сроком годности. Однако длительное хранение также может повлиять на качество DHM.Исследования, изучающие влияние замороженного хранения (1–9 месяцев) на определенные белки, сообщают о противоречивых результатах (файл S4) [12–23]; Было обнаружено, что замораживание ДГМ в течение 3 месяцев при -20°С вызывает минимальную потерю его биологической активности [12], но также сообщалось о значительном снижении уровня лактоферрина [13, 18].
Это отражает различия в опубликованных рекомендациях, которые варьируются от 1 до 12 месяцев [4].Аналогичным образом, на глобальном уровне правила, установленные Национальным агентством санитарного надзора (ANVISA) в Бразилии, указывают 15 дней в качестве рекомендуемого максимального времени хранения ДГМ при температуре -3°C, в то время как рекомендация Ассоциации банков человеческого молока Северной Америки (HMBANA) составляет максимум 3 месяца при -20°С [10, 11]. Длительный срок хранения (> 3 месяцев) может позволить HMB обеспечить достаточные запасы DHM и сократить утилизацию DHM с истекшим сроком годности. Однако длительное хранение также может повлиять на качество DHM.Исследования, изучающие влияние замороженного хранения (1–9 месяцев) на определенные белки, сообщают о противоречивых результатах (файл S4) [12–23]; Было обнаружено, что замораживание ДГМ в течение 3 месяцев при -20°С вызывает минимальную потерю его биологической активности [12], но также сообщалось о значительном снижении уровня лактоферрина [13, 18]. Напротив, в одном исследовании не было обнаружено влияния на уровни лактоферрина и SIgA через 9 месяцев при температуре -20°C [19]. Замораживание пастеризованного ДХМ при -20°C в течение 8 месяцев не привело к снижению содержания макронутриентов или энергии [20].
Напротив, в одном исследовании не было обнаружено влияния на уровни лактоферрина и SIgA через 9 месяцев при температуре -20°C [19]. Замораживание пастеризованного ДХМ при -20°C в течение 8 месяцев не привело к снижению содержания макронутриентов или энергии [20].
В заключение, хранение ДХМ при температуре -20°C в течение максимум 3 месяцев представляется безопасным без существенной потери качества ДХМ. Вероятно, можно применить более длительное время хранения, хотя для такой рекомендации необходимо больше данных.
После хранения замороженного ДХМ методы размораживания различаются в зависимости от ТМБ. Это согласуется с существующими рекомендациями, поскольку в настоящее время не рекомендуется ни один конкретный метод оттаивания. Размораживание ДХМ в холодильнике, на водяной бане, при комнатной температуре, под проточной теплой водой или с помощью специальных устройств для размораживания — все это методы, описанные в опубликованных рекомендациях (файл S5), включая как методы медленного, так и быстрого размораживания [1, 5, 24]. –29].Бразильские правила дополнительно разрешают размораживание ДГМ в микроволновой печи, но только в том случае, если время выдержки для конкретных объемов ДГМ рассчитано на основе технических характеристик оборудования, размера и формы бутылок, чтобы температура ДГМ не превышала 5°C. Согласно рекомендациям HMBANA, температура ДГМ при оттаивании должна оставаться ниже 7,2°С, а в рекомендациях EMBA указано, что температура ДГМ не должна превышать 8°С [10, 11]. Значительный риск при размораживании ДХМ при комнатной температуре и выше представляет рост бактерий [4].При оттаивании ДХМ на водяной бане или под проточной водой следует принимать дополнительные меры предосторожности, чтобы избежать погружения и перекрестного загрязнения через попадание воды в случае негерметичности контейнеров [4]. Поэтому мы предлагаем, чтобы руководящие принципы, разрешающие такие методы, подробно описывали процедуру мониторинга, а также все потенциальные опасности.
–29].Бразильские правила дополнительно разрешают размораживание ДГМ в микроволновой печи, но только в том случае, если время выдержки для конкретных объемов ДГМ рассчитано на основе технических характеристик оборудования, размера и формы бутылок, чтобы температура ДГМ не превышала 5°C. Согласно рекомендациям HMBANA, температура ДГМ при оттаивании должна оставаться ниже 7,2°С, а в рекомендациях EMBA указано, что температура ДГМ не должна превышать 8°С [10, 11]. Значительный риск при размораживании ДХМ при комнатной температуре и выше представляет рост бактерий [4].При оттаивании ДХМ на водяной бане или под проточной водой следует принимать дополнительные меры предосторожности, чтобы избежать погружения и перекрестного загрязнения через попадание воды в случае негерметичности контейнеров [4]. Поэтому мы предлагаем, чтобы руководящие принципы, разрешающие такие методы, подробно описывали процедуру мониторинга, а также все потенциальные опасности.
В целом, поскольку оттаивание может повлиять как на качество, так и на безопасность DHM, следует отдавать предпочтение определенным методам. Охлаждение в течение ночи считается оптимальным, поскольку не сообщалось о значительном увеличении количества бактерий в течение 24 часов [4, 30, 31]. Другим вариантом может быть оттаивание ТГМ с помощью безводных устройств оттаивания, поскольку риск перекрестного загрязнения из-за контакта с водой устраняется, и в то же время достигается более быстрое время оттаивания [32]. Поскольку такие устройства можно удобно использовать в HMB, необходимы дальнейшие исследования, чтобы сделать вывод об их влиянии на качество DHM.
Охлаждение в течение ночи считается оптимальным, поскольку не сообщалось о значительном увеличении количества бактерий в течение 24 часов [4, 30, 31]. Другим вариантом может быть оттаивание ТГМ с помощью безводных устройств оттаивания, поскольку риск перекрестного загрязнения из-за контакта с водой устраняется, и в то же время достигается более быстрое время оттаивания [32]. Поскольку такие устройства можно удобно использовать в HMB, необходимы дальнейшие исследования, чтобы сделать вывод об их влиянии на качество DHM.
В большинстве руководств рекомендуется объединение непастеризованного ДГМ только от одного донора [1, 5, 25, 29].Однако в некоторых руководствах также упоминается, что пулы с несколькими донорами могут быть приемлемыми, но только от ограниченного числа доноров (файл S5) [4, 26, 28]. Пулы с несколькими донорами также разрешены в других неевропейских опубликованных руководствах, таких как бразильское руководство и руководство HMBANA ([10, 11]). В нашем исследовании 25 ИСБ из разных стран используют мультидонорские пулы. Одной из причин использования пула нескольких доноров может быть компенсация возможных различий в питании между донорами, хотя в настоящее время можно проводить как анализ питательных веществ с использованием анализаторов грудного молока, так и индивидуальное обогащение.Объединение также позволяет быстрее использовать меньшие объемы ДХМ, тем самым сокращая время хранения перед пастеризацией. Чтобы избежать микробного загрязнения и обеспечить отслеживаемость доноров, будущие руководства должны подробно описывать методы, которым следует следовать, если применяется объединение.
Одной из причин использования пула нескольких доноров может быть компенсация возможных различий в питании между донорами, хотя в настоящее время можно проводить как анализ питательных веществ с использованием анализаторов грудного молока, так и индивидуальное обогащение.Объединение также позволяет быстрее использовать меньшие объемы ДХМ, тем самым сокращая время хранения перед пастеризацией. Чтобы избежать микробного загрязнения и обеспечить отслеживаемость доноров, будущие руководства должны подробно описывать методы, которым следует следовать, если применяется объединение.
Для обработки DHM пастеризация держателя выполняется почти во всех участвующих HMB, за исключением нескольких HMB в Германии и Швеции и большинства HMB в Норвегии. Этот метод эффективно инактивирует микробные загрязнители ДГМ, но используемая конкретная комбинация времени и температуры может негативно повлиять на активность некоторых компонентов ДГМ [9].Обеспечение быстрого нагрева и охлаждения также имеет решающее значение; Поскольку биоактивные компоненты ДГМ начинают значительно повреждаться уже с 58°С, время нагревания ДГМ выше этой температуры следует ограничивать [9, 33]. Кроме того, было показано, что оптимизированные пастеризаторы с более короткой продолжительностью плато и лучшим контролем температуры во время цикла лучше сохраняют SIgA, лактоферрин и лизоцим в ДГМ [34]. Однако в настоящее время нет рекомендаций относительно максимального времени нагрева.Только бразильские правила содержат подробную информацию о том, как рассчитать время нагрева, исходя из объема DHM, типа и количества используемых бутылок. В правилах дополнительно указывается, что все бутылки должны содержать одинаковый объем ДХМ, а начальная температура должна быть стабильной и составлять около 5°C. Затем должна быть создана таблица расчетных времен нагрева для всех различных объемов DHM, используемых в HMB [11].
Кроме того, было показано, что оптимизированные пастеризаторы с более короткой продолжительностью плато и лучшим контролем температуры во время цикла лучше сохраняют SIgA, лактоферрин и лизоцим в ДГМ [34]. Однако в настоящее время нет рекомендаций относительно максимального времени нагрева.Только бразильские правила содержат подробную информацию о том, как рассчитать время нагрева, исходя из объема DHM, типа и количества используемых бутылок. В правилах дополнительно указывается, что все бутылки должны содержать одинаковый объем ДХМ, а начальная температура должна быть стабильной и составлять около 5°C. Затем должна быть создана таблица расчетных времен нагрева для всех различных объемов DHM, используемых в HMB [11].
Кроме того, быстрое охлаждение минимизирует прорастание спор.Во избежание размножения бактерий предлагается снижение температуры с 62,5°С до 25°С за 10 минут [4]. Кроме того, рекомендуется в общей сложности 20 минут для достижения конечной температуры DHM ≤ 8°C [26]. Хотя в основном предлагаются температуры <10°C [1, 4, 5, 26, 35], в настоящее время нет единого мнения относительно времени и температуры.
Хотя в основном предлагаются температуры <10°C [1, 4, 5, 26, 35], в настоящее время нет единого мнения относительно времени и температуры.
Наши данные показывают, что ДХМ в настоящее время подвержен фазам медленного нагрева и охлаждения, что противоречит рекомендуемой производительности быстрой пастеризации.Широкий диапазон заявленных значений времени нагрева и охлаждения может быть связан с различными конструкциями пастеризаторов, конечной температурой охлаждения и различиями в объеме DHM в рамках одного цикла пастеризации. Пастеризаторы с сухим нагревом, по-видимому, подвергают DHM более длительному общему времени обработки, но, поскольку большинство этих пастеризаторов не включают автоматизированную фазу охлаждения, это в основном зависит от того, как выполняется фаза охлаждения (данные S1).
Из-за того, что применяются различные практики, рекомендовать какую-то одну практику будет сложно.Однако к существующим руководствам могут быть добавлены дополнительные рекомендации по эффективности пастеризации. Рекомендации по оптимальной продолжительности обеих фаз могут способствовать стандартизации пастеризации.
Рекомендации по оптимальной продолжительности обеих фаз могут способствовать стандартизации пастеризации.
Практика бактериологического скрининга DHM сильно различалась как между странами, так и внутри стран, участвовавших в нашем исследовании. Это согласуется с выводами Рабочей группы по разработке рекомендаций EMBA, в отношении которых не удалось прийти к консенсусу ни по определенным критериям, ни по частоте тестирования [1].Более половины HMB сообщили, что тестируют DHM только регулярно (например, раз в месяц). Интересно, что более строгие методы не применялись даже в ОМК, выполняющих пулы с несколькими донорами, что увеличивало риск применения ДГМ, не отвечающего критериям приемлемости. Рекомендации EMBA (проверять все пулы DHM перед пастеризацией и принимать DHM с ≤10 5 КОЕ/мл непатогенных микроорганизмов, тестировать каждую партию после пастеризации и принимать только DHM без обнаруженного микробного роста) могут быть дополнительно приняты для увеличения безопасность получателей. Что касается скрининга доноров, критерии набора должны быть гибкими и адаптируемыми к факторам риска инфекционных заболеваний в конкретной стране и распределению событий, связанных со здоровьем, во всем мире.
Что касается скрининга доноров, критерии набора должны быть гибкими и адаптируемыми к факторам риска инфекционных заболеваний в конкретной стране и распределению событий, связанных со здоровьем, во всем мире.
Выводы
В этом исследовании изучалась реальная практика хранения грудного молока среди европейских ИСБ с большим числом участников. Наши результаты подчеркивают широкую изменчивость, охватывающую большинство методов хранения грудного молока в Европе, особенно в отношении обработки DHM и бактериологического скрининга.Когда методы оценивались на основе как национальных, так и международных руководств, соблюдение было низким, особенно в отношении применения конкретных систем контроля, хранения ДХМ, оттаивания, обработки и проверки. Однако, поскольку вариации в определенных методах могут существовать без какого-либо риска для безопасности, вывод о том, оказывают ли наблюдаемые вариации негативное влияние на фактическое качество и безопасность DHM, остается первоочередной задачей. Стратегии оценки риска могут дополнительно помочь в оценке влияния этой изменчивости, в то время как будущие исследования могут также быть сосредоточены на дальнейшем анализе причин этих вариаций.Поэтому должны стать доступными более подробные руководства, в то время как потребность в разработке руководств, охватывающих все основные этапы обработки DHM с большими вариациями выполнения, такими как обработка и хранение DHM, имеет особое значение.
Стратегии оценки риска могут дополнительно помочь в оценке влияния этой изменчивости, в то время как будущие исследования могут также быть сосредоточены на дальнейшем анализе причин этих вариаций.Поэтому должны стать доступными более подробные руководства, в то время как потребность в разработке руководств, охватывающих все основные этапы обработки DHM с большими вариациями выполнения, такими как обработка и хранение DHM, имеет особое значение.
Благодарности
Авторы выражают благодарность национальным координаторам EMBA за поддержку в проведении опроса и членам Совета EMBA за плодотворное сотрудничество. Авторы также хотели бы поблагодарить PATH за предоставление списка HMB, активно работающих в Европе на момент проведения этого исследования.Рабочую группу по исследованию EMBA возглавляла д-р Александра Весоловска.
Каталожные номера
- 1.
Уивер Г., Бертино Э., Гебауэр С. и др. Рекомендации по созданию и функционированию банков грудного молока в Европе: согласованное заявление Европейской ассоциации банков молока (EMBA).
 Передний Педиатр 2019; 7: 1–8. пмид:30719432
Передний Педиатр 2019; 7: 1–8. пмид:30719432 - 2. Демарчис А., Исраэль-Баллард К., Мансен К.А. и др. Создание интегрированного подхода к банкам грудного молока для усиления ухода за новорожденными. Ж Перинатол 2017; 37: 469–474. пмид:27831549
- 3. ВОЗ. Глобальная стратегия кормления детей грудного и раннего возраста. Пятьдесят четвертый мир Heal Assem 2001; 5.
- 4. Арсланоглу С., Бертино Э., Тонетто П. и др. Руководство по созданию и функционированию банка донорского грудного молока. Журнал материнско-фетальной и неонатальной медицины 2010; 23: 1–20. пмид:20840052
- 5. Национальный институт здравоохранения и передового опыта (NICE).Банки донорского грудного молока: работа банков донорского молока.
- 6. О программе EMBA | EMBA, https://europeanmilkbanking.com/about-emba/ (по состоянию на 20 апреля 2019 г.).
- 7.
Группа экспертов EFCNI.
 Документ с изложением позиции Рекомендации по продвижению банков грудного молока в Германии. 2017; 1–28.
Документ с изложением позиции Рекомендации по продвижению банков грудного молока в Германии. 2017; 1–28. - 8. Kostenzer J. Как сделать грудное молоко важным: необходимость регулирования ЕС. Ланцет для подростков Adolesc Heal 2021; 5: 161–163. пмид:33609491
- 9.Моро Г.Э., Бийо С., Рэйчел Б. и др. Переработка донорского грудного молока: обновленная информация и рекомендации Европейской ассоциации молочных банков (EMBA). Передний Педиатр 2019; 7: 1–10. пмид:30719432
- 10. ДОРОЖКА. Укрепление банка грудного молока: глобальная схема реализации. Сиэтл, Вашингтон, США Билл Мелинда Гейтс Found Gd Challenges Initiat PATH .
- 11. Agência Nacional de Vigilância Sanitaria. Banco de leche humana, funcionamiento, prevención y control de riesgos , http://www.redeblh.fiocruz.br/media/blhanv2008.pdf (2008 г.).
- 12.
Френд Б.А., Шахани К.М., Лонг К.А. и др. Влияние обработки и хранения на ключевые ферменты, витамины группы В и липиды зрелого грудного молока I.
 Оценка свежих образцов и влияние замораживания и хранения в замороженном виде. Pediatr Res 1983; 17: 61–64. пмид:6835716
Оценка свежих образцов и влияние замораживания и хранения в замороженном виде. Pediatr Res 1983; 17: 61–64. пмид:6835716 - 13. Рауф Н.А., Адамкин Д.Х., Радмахер П.Г. и соавт. Сравнение активности лактоферрина в свежем и хранимом грудном молоке. Ж Перинатол 2016; 36: 207–209.пмид:26658118
- 14. Ромеу-Надаль М., Кастеллоте А.И., Лопес-Сабатер М.С. Влияние хранения в холодильнике на витамины С и Е и жирные кислоты в грудном молоке. Пищевая химия 2008; 106: 65–70.
- 15. Такчи С., Гулмез Д., Йигит С. и др. Влияние замораживания на бактерицидную активность грудного молока. 2012 г.; 55: 146–149.
- 16. Гарсия-Лара Н.Р., Эскудер-Вьеко Д., Гарсия-Алгар О. и др. Влияние времени замораживания на содержание макронутриентов и энергии в грудном молоке. Грудное вскармливание Med 2012; 7: 295–301. пмид:22047109
- 17.
Рамирес-Сантана С., Перес-Кано Ф.Дж., Ауди С.
 и др. Влияние охлаждения и замораживания на стабильность биоактивных факторов в молозиве человека. J Dairy Sci 2012; 95: 2319–2325. пмид:22541460
и др. Влияние охлаждения и замораживания на стабильность биоактивных факторов в молозиве человека. J Dairy Sci 2012; 95: 2319–2325. пмид:22541460 - 18. Ролло Д.Э., Радмахер П.Г., Турку Р.М. и др. Стабильность лактоферрина в сохраненном грудном молоке. Ж Перинатол 2014; 34: 284–286. пмид:24503914
- 19. Ахраби А.Ф., Ханда Д., Кодипилли К.Н. и др.Влияние длительного хранения в морозильной камере на целостность грудного молока. J Pediatr 2016; 177: 140–143. пмид:27423174
- 20. Ваард М. Де, Манк Э., Дейк К. Ван и др. Холдер-пастеризованное донорское молоко: как долго оно может храниться? 2018; 66: 10–12.
- 21. Акинби Х., Мейнцен-Дерр Дж., Ауэр С. и др. Изменения защитных свойств грудного молока после длительного хранения или пастеризации. J Pediatr Gastroenterol Nutr 2010; 51: 347–352.пмид:20639776
- 22.
Эванс Т.Дж., Райли Х.К., Нил Л.М., Додж Дж.
 А. Л.В. Влияние хранения и нагревания на антимикробные белки в грудном молоке. Arch Dis Child 1978; 53: 827–828. пмид:306224
А. Л.В. Влияние хранения и нагревания на антимикробные белки в грудном молоке. Arch Dis Child 1978; 53: 827–828. пмид:306224 - 23. Васкес-Роман С., Эскудер-Вьеко Д., Гарсия-Лара Н.Р. и др. Влияние времени замораживания на дорновую кислотность в трех типах молока: сырое донорское молоко, собственное молоко матери и пастеризованное донорское молоко. Грудное вскармливание Med 2016; 11: 91–93. пмид:26800010
- 24.Арсланоглу С., Бертино Э., Тонетто П. и др. Руководство по созданию и функционированию банка донорского грудного молока: Итальянская ассоциация банков грудного молока Associazione Italiana Banche del Latte Umano Donato (AIBLUD: www.aiblud.org). J Matern Neonatal Med 2010; 23: 1–20.
- 25. Cederholm U, Hjort C, Ewald U, et al. Руководство по использованию грудного молока и обращению с молоком в Швеции. 2017; 1–22.
- 26.
Кальво Дж., Гарсия Лара Н.Р., Гормаз М. и др.Рекомендации по созданию и функционированию банков материнского молока в Испании.
 An Pediatría (англ. Ed 2018; 89: 65.e1–65.e6. pmid: 29496426
An Pediatría (англ. Ed 2018; 89: 65.e1–65.e6. pmid: 29496426 - 27. Старший инспектор М.Ю., Адвокат О.И. Обучение дрифту и организация morsmelkbanker.
- 28. BMGF (Bundesministerium für Gesundheit und Frauen). Leitlinie für Errichtung und Betrieb einer Humanmilchbank (2017).
- 29. Frischknecht K, Stocker M. Leitlinie zur Organization und Arbeits — weise einer Frauen-Milchbank in der Schweiz. Педиатрика 2010; 21: 19–24.
- 30. Ханда Д., Ахраби А.Ф., Кодипилли К.Н. и др. Влияют ли оттаивание и нагревание на целостность грудного молока? Ж Перинатол 2014; 34: 863–866. пмид:25275694
- 31. Косси В., Джериссен А., Телиссен М.Дж. и др. Сцеженное грудное молоко в неонатальном отделении: анализ опасностей и подход к критическим контрольным точкам. Am J Infect Control 2011; 39: 832–838. пмид:21640434
- 32.
Хартманн Б., Хартманн П.Е., Симмер К.
 Руководство по передовой практике работы банка донорского грудного молока в ОИТН Австралии. Epub перед печатью 2007. pmid:17913402
Руководство по передовой практике работы банка донорского грудного молока в ОИТН Австралии. Epub перед печатью 2007. pmid:17913402 - 33. Чанк С., Прайм Д.К., Хартманн Б. и др. Сохранение иммунологических белков пастеризованного грудного молока в связи с конструкцией пастеризатора и практикой. Pediatr Res 2009; 66: 374–379. пмид:19581827
- 34. Баффин Р., Хейс С., Драй Дж. и др. Улучшенный контроль пастеризации держателя приводит к более высокому сохранению лактоферрина грудного молока, IgA и лизоцима. Передний Педиатр 2018; 6: 1–6. пмид:29410950
- 35. Ассоциация ФХМБ. Надлежащие правила сбора, подготовки, квалификации, обработки, хранения, распределения и отпуска грудного молока по рецепту врача молочными банками. 2016; 1: 1–476.
Донорское грудное молоко в отделении реанимации новорожденных — кому, сколько и как долго? | Леман
Том 90, № 9 (2019)
Исследовательская работа
Опубликовано онлайн: 2019-09-30
Посмотреть PDF-файл Скачать PDF-файлДонорское грудное молоко в отделении реанимации новорожденных — кому, сколько и как долго?
Изабела М. Lehman 1 , Barbara Broers 1 , Matylda Czosnykowska-ukacka 1 , Weronika Wesolowska 1 , Люсина Swiderska 1 , Барбара Кролак-Олейник 1
Lehman 1 , Barbara Broers 1 , Matylda Czosnykowska-ukacka 1 , Weronika Wesolowska 1 , Люсина Swiderska 1 , Барбара Кролак-Олейник 1
DOI: 10.5603/GP.2019.0092
·
·
Гинекол Пол 2019;90(9):534-538.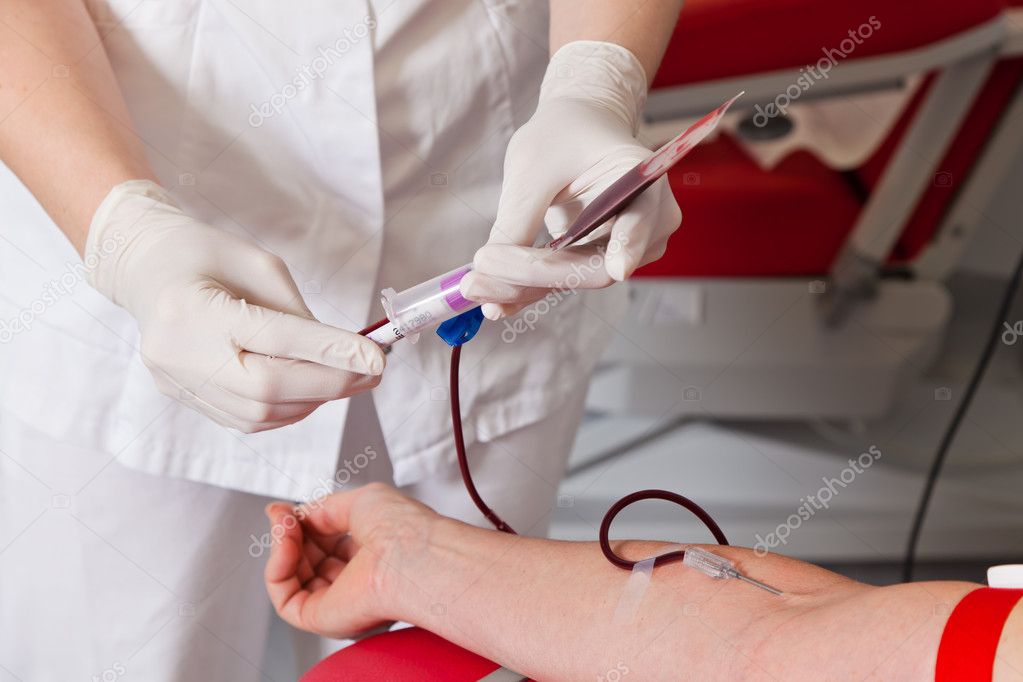
- Отделение неонатологии, Вроцлавский медицинский университет, Польша
Том 90, № 9 (2019)
ОРИГИНАЛЬНЫЕ СТАТЬИ Акушерство
Опубликовано онлайн: 2019-09-30
Аннотация
Цели: Целью исследования было представить вариабельность пациентов, получавших донорское человеческое молоко (ДГМ) во время госпитализации в отделение интенсивной терапии новорожденных (ОИТН), включая время его использования и объем порций.
Материалы и методы: Ретроспективный анализ данных был проведен для всех младенцев, поступивших в отделение интенсивной терапии в университетской больнице в течение первого года работы банка человеческого молока. Для проведения анализов использовали однофакторный дисперсионный анализ по межгрупповой схеме, дисперсионный анализ Крускала-Уоллиса с тестом Джонкхира-Тепстра, корреляционный анализ с использованием r Пирсона и rho Спирмана, частотный анализ с использованием точного критерия Фишера.
Результаты: 133 новорожденных получили ДГМ.Было выделено 3 группы новорожденных: < 32 0/7 недель, 32 0/7–36 6/7 недель и > 37 0/7 недель гестационного возраста (ГВ). Время приема ДГМ было одинаковым во всех группах и не различалось в зависимости от ГВ, но недоношенные дети получали наименьший общий объем ДГМ. Однако у младенцев > 37 недель гестационного возраста вероятность отказа от грудного вскармливания была почти в три раза выше, чем у других (отношение шансов (ОШ) = 2,89, 95% ДИ: 0,69–12,20).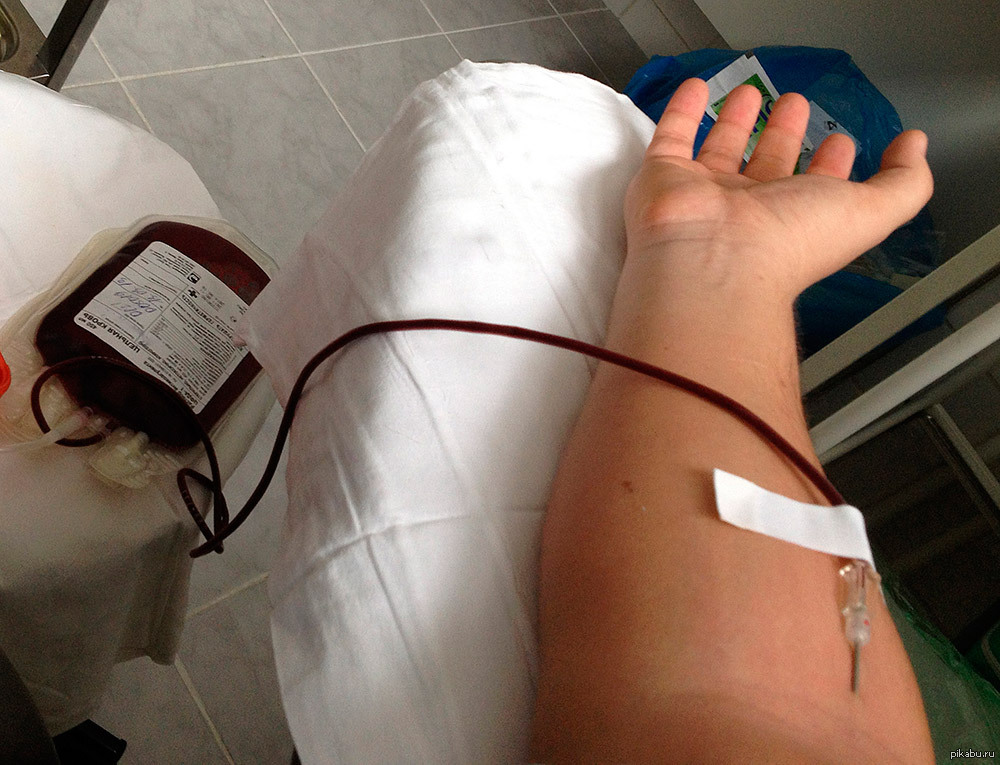 Выявлена статистически значимая слабая отрицательная корреляция между периодом полного парентерального питания и объемом молока из банка: rho = –0.194; р = 0,026.
Выявлена статистически значимая слабая отрицательная корреляция между периодом полного парентерального питания и объемом молока из банка: rho = –0.194; р = 0,026.
Выводы: Подача ДГМ не оказала негативного влияния на лактацию и грудное вскармливание. Стимуляция лактации была необходима в течение 5–7 дней. Время подачи DHM было одинаковым независимо от ГА. Большинство младенцев находились на грудном вскармливании или получали только МОМ в день выписки из больницы.
Аннотация
Цели: Целью исследования было представить вариабельность пациентов, получавших донорское человеческое молоко (ДГМ) во время госпитализации в отделение интенсивной терапии новорожденных (ОИТН), включая время его использования и объем порций.
Материалы и методы: Ретроспективный анализ данных был проведен для всех младенцев, поступивших в отделение интенсивной терапии в университетской больнице в течение первого года работы банка человеческого молока.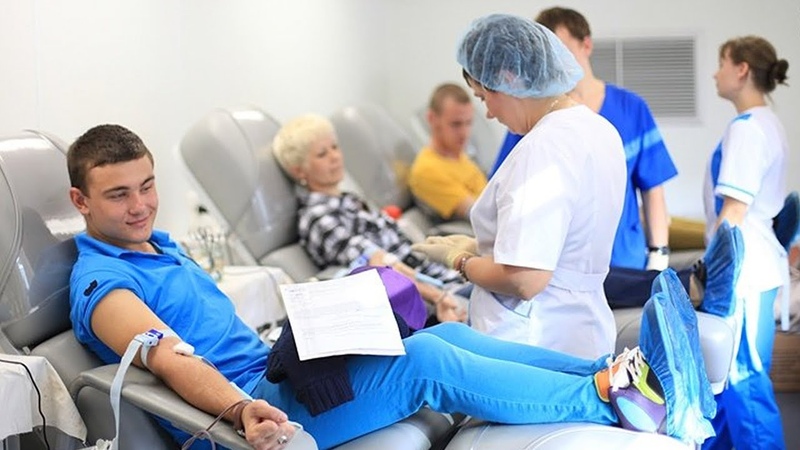 Для проведения анализов использовали однофакторный дисперсионный анализ по межгрупповой схеме, дисперсионный анализ Крускала-Уоллиса с тестом Джонкхира-Тепстра, корреляционный анализ с использованием r Пирсона и rho Спирмана, частотный анализ с использованием точного критерия Фишера.
Для проведения анализов использовали однофакторный дисперсионный анализ по межгрупповой схеме, дисперсионный анализ Крускала-Уоллиса с тестом Джонкхира-Тепстра, корреляционный анализ с использованием r Пирсона и rho Спирмана, частотный анализ с использованием точного критерия Фишера.
Результаты: 133 новорожденных получили ДГМ.Было выделено 3 группы новорожденных: < 32 0/7 недель, 32 0/7–36 6/7 недель и > 37 0/7 недель гестационного возраста (ГВ). Время приема ДГМ было одинаковым во всех группах и не различалось в зависимости от ГВ, но недоношенные дети получали наименьший общий объем ДГМ. Однако у младенцев > 37 недель гестационного возраста вероятность отказа от грудного вскармливания была почти в три раза выше, чем у других (отношение шансов (ОШ) = 2,89, 95% ДИ: 0,69–12,20). Выявлена статистически значимая слабая отрицательная корреляция между периодом полного парентерального питания и объемом молока из банка: rho = –0.194; р = 0,026.
Выводы: Подача ДГМ не оказала негативного влияния на лактацию и грудное вскармливание. Стимуляция лактации была необходима в течение 5–7 дней. Время подачи DHM было одинаковым независимо от ГА. Большинство младенцев находились на грудном вскармливании или получали только МОМ в день выписки из больницы.
Стимуляция лактации была необходима в течение 5–7 дней. Время подачи DHM было одинаковым независимо от ГА. Большинство младенцев находились на грудном вскармливании или получали только МОМ в день выписки из больницы.
Полный текст:
Посмотреть PDF-файл Скачать PDF-файлКлючевые слова
банк грудного молока; отделение интенсивной терапии новорожденных; новорожденный; недоношенный ребенок; грудное вскармливание
Об этой статьеТитул
Донорское грудное молоко в отделении реанимации новорожденных — кому, сколько и как долго?
Журнал
Гинекология Польша
Выпуск
Том 90, № 9 (2019)
Тип изделия
Исследовательская работа
страницы
534-538
Опубликовано онлайн
2019-09-30
ДОИ
10. 5603/ГП.2019.0092
5603/ГП.2019.0092
Опубликовано
31588551
Библиографическая запись
Гинекол Пол 2019;90(9):534-538.
Ключевые слова
банк грудного молока
отделение интенсивной терапии новорожденных
новорожденный
недоношенный ребенок
грудное вскармливание
Авторов
Изабела М. Lehman
Lehman
Барбара Броерс
Матильда Чосныковска-Лукацкая
Вероника Весоловска
Люцина Свидерска
Барбара Кролак-Олейник
- Совещание ВОЗ/ЮНИСЕФ по кормлению детей грудного и раннего возраста.Журнал медсестры-акушерки. 1980 г.; 25(3): 31–38.
- ВОЗ и ЮНИСЕФ. Глобальная стратегия кормления детей грудного и раннего возраста. Женева, 2003 г.
- Американская академия педиатрии. Грудное вскармливание и использование грудного молока.
 2012 г.; 29(3): 827–841.
2012 г.; 29(3): 827–841. - Арсланоглу С., Корпелейн В., Моро Г. и др.Комитет ESPGHAN по питанию. Донорское грудное молоко для недоношенных детей: современные данные и направления исследований. J Pediatr Gastroenterol Nutr. 2013; 57(4): 535–542.
- Моро Г.Э., Арсланоглу С., Бертино Э. и др. Американская академия педиатрии, Европейское общество детской гастроэнтерологии, гепатологии и питания. XII. Грудное молоко при кормлении недоношенных детей: консенсусное заявление. J Pediatr Gastroenterol Nutr.2015 г.; 61 Приложение 1: S16–S19.
- Перрин К.Г., Скэнлон К.С. Распространенность использования грудного молока в отделениях интенсивной терапии новорожденных в США. Педиатрия. 2013; 131(6): 1066–1071.
- Арсланоглу С.
 , Корпелейн В., Моро Г. и др. Комитет ESPGHAN по питанию. Донорское грудное молоко для недоношенных детей: современные данные и направления исследований. J Pediatr Gastroenterol Nutr.2013; 57(4): 535–542.
, Корпелейн В., Моро Г. и др. Комитет ESPGHAN по питанию. Донорское грудное молоко для недоношенных детей: современные данные и направления исследований. J Pediatr Gastroenterol Nutr.2013; 57(4): 535–542. - ВОЗ. Руководство по оптимальному вскармливанию младенцев с низкой массой тела при рождении в странах с низким и средним уровнем дохода. Женева, 2011.
- Мейер П., Патель А., Эскерра-Цвирс А. Обновление грудного молока доноров: фактические данные, механизмы и приоритеты исследований и практики. J Педиатр. 2017; 180: 15–21.
- Североамериканская ассоциация банков грудного молока.https://www.hmbana.org/ (15.05.2018).
- КОМИТЕТ ПО ПИТАНИЮ, ОТДЕЛ ПО ГРУДНОМУ ВСКАРМЛИВАНИЮ, КОМИТЕТ ПО ПЛОДУ И НОВОРОЖДЕННЫМ.
 Донорское человеческое молоко для младенцев из группы высокого риска: подготовка, безопасность и варианты использования в Соединенных Штатах. Педиатрия. 2017; 139(1).
Донорское человеческое молоко для младенцев из группы высокого риска: подготовка, безопасность и варианты использования в Соединенных Штатах. Педиатрия. 2017; 139(1). - Кристофало Э.А., Шанлер Р.Дж., Бланко К.Л. и др. Рандомизированное исследование исключительного грудного молока в сравнении с диетой для недоношенных детей, получающих смесь, у крайне недоношенных детей.J Педиатр. 2013; 163(6): 1592–1595.e1.
- Корпелейн В.Е., де Ваард М., Кристманн В. и др. Влияние донорского молока на тяжелые инфекции и смертность у младенцев с очень низкой массой тела при рождении: рандомизированное клиническое исследование раннего исследования питания. JAMA Педиатр. 2016; 170(7): 654–661.
- Эмблтон Северная Дакота. Раннее питание и более поздние исходы у недоношенных детей.
 Мировая диета Rev Nutr. 2013; 106: 26–32.
Мировая диета Rev Nutr. 2013; 106: 26–32. - Мейер П.П., Джонсон Т.Дж., Патель А.Л. и др. Доказательные методы, способствующие вскармливанию недоношенных детей грудным молоком: экспертный обзор. Клин Перинатол. 2017; 44(1): 1–22.
- Boyce C, Watson M, Lazidis G, et al. Состав грудного молока недоношенных: систематический обзор литературы. Бр Дж Нутр. 2016; 116 (6): 1033–1045.
- Кастеллоте С., Касильяс Р., Рамирес-Сантана С. и др. Преждевременные роды влияют на иммунологический состав молозива, переходного и зрелого грудного молока. Дж Нутр. 2011 г.; 141(6): 1181–1187.
- Симпсон Дж. Х., МакКеррачер Л., Купер А. и др. Оптимальное распределение и использование донорского грудного молока.
 Дж. Гум Лакт.2016; 32(4): 730–734.
Дж. Гум Лакт.2016; 32(4): 730–734. - Колер Дж. А., Перкинс А. М., Басс В. Т. Грудное молоко по сравнению со смесью после лечения гастрошизиса: влияние на время до полноценного кормления и время до выписки. Дж. Перинатол. 2013; 33(8): 627–630.
- Арсланоглу С., Моро Г.Э., Беллу Р. и др. Наличие банка грудного молока связано с повышенным уровнем исключительно грудного вскармливания у детей с ОНМТ.J Перинат Мед. 2013; 41(2): 129–131.
- de Halleux V, Pieltain C, Senterre T, et al. Использование донорского молока в отделении интенсивной терапии новорожденных. Semin Fetal Neonatal Med. 2017; 22(1): 23–29.
- Геддес Д., Перрелла С. Грудное вскармливание и лактация человека.
 Питательные вещества. 2019; 11(4).
Питательные вещества. 2019; 11(4).
Донорское человеческое молоко при неонатальном абстинентном синдроме — полнотекстовый просмотр
Исходная информация
Неонатальный абстинентный синдром (NAS) — это синдром отмены наркотиков, который возникает в основном после антенатального воздействия опиатов.Симптомы могут присутствовать при рождении, но часто достигают пика в возрасте 48–72 лет после родов. На появление симптомов влияет период полураспада опиата, используемого во время беременности, в сочетании с метаболизмом матери и ребенка. Заболеваемость НАС значительно увеличилась с 2000 года как в стране, так и в Содружестве Кентукки, что привело к значительному увеличению использования ресурсов здравоохранения и (рис. 1).
Национальное исследование по употреблению наркотиков и здоровью 2012 года показало, что злоупотребление запрещенными наркотиками затронуло около 130 000 беременностей в Соединенных Штатах в период с 2011 по 2012 год и что примерно 20% этих беременностей (26 000) были связаны с употреблением опиатов. (Центр статистики и качества поведенческого здоровья SAMSA, Национальное исследование по употреблению наркотиков и здоровью, 2009–2012 гг.). Патрик и др. использовали Базу данных детских стационаров (KID) Агентства по исследованиям и качеству здравоохранения для оценки случаев употребления матерями опиатов во время беременности (1). Он и его команда отметили существенное увеличение числа матерей, употребляющих опиаты — с 1,19 на 1000 родов в больнице в 2000 г. до 5,63 на 1000 родов в больнице в 2009 г. В результате увеличился диагноз НАС с 1.от 20 на 1000 родов в больнице в 2000 году до 3,39 на 1000 родов в больнице в 2009 году. Это увеличение в 2,8 раза, что означает, что каждый час каждого дня 1 новорожденный в Соединенных Штатах подвергается отмене лекарств.
(Центр статистики и качества поведенческого здоровья SAMSA, Национальное исследование по употреблению наркотиков и здоровью, 2009–2012 гг.). Патрик и др. использовали Базу данных детских стационаров (KID) Агентства по исследованиям и качеству здравоохранения для оценки случаев употребления матерями опиатов во время беременности (1). Он и его команда отметили существенное увеличение числа матерей, употребляющих опиаты — с 1,19 на 1000 родов в больнице в 2000 г. до 5,63 на 1000 родов в больнице в 2009 г. В результате увеличился диагноз НАС с 1.от 20 на 1000 родов в больнице в 2000 году до 3,39 на 1000 родов в больнице в 2009 году. Это увеличение в 2,8 раза, что означает, что каждый час каждого дня 1 новорожденный в Соединенных Штатах подвергается отмене лекарств.
Центр профилактики и исследования травм Кентукки сообщил, что 824 младенца в штате Кентукки были госпитализированы в связи с синдромом отмены у новорожденных после воздействия опиатов в 2012 году. Это на 18% больше, чем в 2011 году, и в 4,5 раза больше, чем в 2005 году. Исследовательский центр.Данные за 2010-2012 гг.). НАН представляет собой проблему масштабов эпидемии как для Кентукки, так и для страны. Это приводит к длительной госпитализации и увеличению расходов на здравоохранение. В 2009 г. общая стоимость лечения НАС составила примерно 720 млн долларов США по стране по сравнению с примерно 190 млн долларов США в 2000 г. (1). Данные Кентукки за 2012 год сообщают о затратах на лечение отмены наркотиков у новорожденных в размере 40 миллионов долларов США, что увеличилось с 200 000 долларов США в 2000 году (Кентуккийский исследовательский центр по предотвращению травм.Данные за 2010-2012 гг.). Большая часть этих расходов (75-80%) оплачивается государственной программой Medicaid (рис. 2).
Резкое удаление экзогенных опиатов во время родов приводит к беспрепятственной стимуляции циклическим аденозинмонофосфатом (цАМФ), что повышает уровень норадреналина и приводит к клиническим симптомам отмены наркотиков у новорожденных (2). Симптомы включают признаки со стороны центральной нервной системы (ЦНС) (судороги, раздражительность, тремор), вегетативные расстройства (потливость, зевота, заложенность носа, субфебрильная температура, пятнистость) и дисфункцию желудочно-кишечного тракта (диарея, рвота, плохой аппетит и срыгивание). .Группа абстинентных симптомов определяется локализацией μ-опиоидных рецепторов, которые сосредоточены в головном мозге, но также обнаруживаются в сенсорных нервах, тучных клетках и желудочно-кишечном тракте (3).
Лечение абстинентного синдрома включает симптоматическую помощь при легких симптомах и фармакологическое вмешательство в дополнение к симптоматической помощи при симптомах от умеренной до тяжелой степени. Американская академия педиатрии (AAP) и эксперты в этой области рекомендуют опиоидную заместительную терапию в качестве фармакологического вмешательства первой линии при синдроме отмены, вызванном опиоидами.Наиболее часто используемым лекарством является пероральный морфин. Фенобарбитал и клонидин использовались в качестве адъювантной терапии с некоторым успехом у младенцев с более тяжелыми симптомами. Начало, эскалация и прекращение фармакологической терапии основаны на рейтинговых шкалах, наиболее распространенной из которых является шкала Финнегана (4). Хотя шкалы, оцениваемые наблюдателями, являются важным компонентом в оценке и лечении синдрома отмены наркотиков у новорожденных, в них отсутствуют строгие психометрические тесты для установления надежности и достоверности, они субъективны и их трудно стандартизировать в родильных домах (5).
Младенцы, перенесшие опиоидную абстиненцию, как отмечалось выше, испытывают трудности с кормлением, включая срыгивание, срыгивание и диарею. Инструмент оценки Финнегана включает серию оценок кормления в рамках общего алгоритма оценки (таблица 1). Было показано, что грудное молоко является наиболее переносимой пищевой поддержкой для большинства младенцев и упоминается ААР как предпочтительный метод для кормления всех младенцев (6). Однако ААР считает употребление марихуаны, кокаина, метамфетаминов и неконтролируемое употребление опиатов во время беременности противопоказанием к грудному вскармливанию (7).Для большинства уличных наркотиков риски для младенца при постоянном активном употреблении матерью перевешивают преимущества грудного вскармливания, поскольку дозы употребляемых наркотиков и загрязняющие вещества в них неизвестны (8–11). AAP признает, что если мать находится в центре контролируемого лечения метадоном и не употребляет другие наркотики, вызывающие зависимость, то грудное вскармливание является важным компонентом ухода за младенцем. Тем не менее, большинство младенцев с НАС получают смесь по разным причинам, в том числе из-за беспокойства по поводу дальнейшего использования ее матерью.
Грудное молоко является полноценным питательным продуктом для первых 6 месяцев жизни доношенного ребенка. Помимо своего питательного состава (специфического для поддержки человеческого младенца), он содержит гормоны, иммуноглобулины и факторы роста, которые стимулируют рост и моторику желудочно-кишечного тракта, что, в свою очередь, способствует созреванию и защите желудочно-кишечного тракта. Медиаторы, такие как нейротензин и мотилин, способствуют моторике ЖКТ, в то время как свободные аминокислоты способствуют росту кишечника (12,13). Было показано, что кормление грудным молоком увеличивает опорожнение желудка (14,15) и активность лактазы (16) в кишечнике, что улучшает толерантность к кормлению.Кормление грудным молоком также связано с постнатальной колонизацией кишечника полезными бактериями (Lactobacillus и Bifidobacteria). Таким образом, по сравнению с искусственным вскармливанием грудное молоко представляется более подходящей диетой для новорожденных с риском желудочно-кишечной дисфункции.
Сообщалось о двух ретроспективных исследованиях влияния грудного вскармливания на клинические симптомы НАС. McQueen и соавт. проанализировали 28 пар мать-младенец с воздействием метадона на мать и симптомами НАС у младенцев (17).Демографические данные матерей и младенцев регистрировались вместе с типом кормления, баллами по шкале Финнегана и использованием лекарств младенцами во время отмены. Кормящие когорты были созданы путем количественной оценки продолжительности грудного вскармливания во время госпитализации. Дети, находящиеся на искусственном вскармливании, получали >75% всех кормлений в виде смеси (n=9), дети, находящиеся на грудном вскармливании, получали >75% кормлений грудью (n=8). Остальные считались комбинированными кормушками (n=11). Дети, получавшие комбинированное питание, были немного менее зрелыми (35,6 недель) и имели меньшую массу тела при рождении (2608 г), чем дети, получавшие грудное вскармливание (38,6 недель).8 недель и 3025 г) или искусственное вскармливание (39,1 недели и 3302 г). Младенцы на грудном вскармливании получили меньше баллов, имели значительно более низкие общие баллы по Финнегану и меньшее количество баллов >8 по сравнению с детьми на искусственном и комбинированном вскармливании (p≤0,001).
Драйден и др. провели ретроспективное когортное исследование 437 младенцев, рожденных женщинами, прописавшими метадон в различных дозах для лечения зависимости (18). Средний гестационный возраст при рождении составил 38 недель, а масса тела при рождении — 2730 граммов. Двадцать два процента младенцев находились на грудном вскармливании не менее 72 часов.Многомерная логистическая регрессия показала, что назначенная доза метадона у этих женщин независимо влияла на вероятность фармакологического лечения НАС (p<0,001). Однако для младенцев, которые находились на грудном вскармливании в течение как минимум 72 часов, шансы на необходимость фармакологического лечения НАС были значительно снижены (ОШ 0,55, 95% доверительный интервал 0,34–0,88, р = 0,013).
Материнские опиаты передаются через грудное молоко ребенку. Было обнаружено, что количество метадона и бупренорфина, попадающих в грудное молоко, невелико, но может быть достаточно значительным, чтобы привести к некоторому улучшению показателей.
Несмотря на то, что в этих исследованиях сообщается об улучшении (уменьшении) показателей НАН или сокращении продолжительности лечения грудным вскармливанием, нет отчетов о донорском грудном молоке, которое проверено на отсутствие запрещенных наркотиков, и его влиянии на желудочно-кишечный тракт. -оценки алгоритма Финнегана. Учитывая общие преимущества грудного молока для младенцев и эти ограниченные сообщения об улучшении состояния новорожденных у детей, находящихся на грудном вскармливании, с НАС, это исследование предназначено для получения пилотных данных о приемлемости и пользе донорского грудного молока для младенцев, проходящих фармакологическое лечение по поводу НАС.В частности, суббаллы GI, а также общие баллы будут сравниваться между младенцами, которых исторически кормили смесями, и младенцами, включенными в 2-недельный период исследования донорского грудного молока.
Цель исследования: проверить следующую нулевую гипотезу:
Младенцы с диагнозом неонатального абстинентного синдрома (НАС) из-за воздействия опиатов внутриутробно, вскармливаемые донорским грудным молоком, будут иметь сходные показатели ГИ/вскармливания по шкале Финнегана по сравнению с (историческими) младенцами, вскармливаемыми смесями.
Отказ от нулевой гипотезы будет использован для разработки рандомизированного исследования донорского грудного молока у младенцев с НАС.
Методы:
После стабилизации симптомов отмены у младенца с помощью перорального морфина и согласия матери на участие (подписанное информированное согласие и разрешение на исследование) младенцам будет назначено получать только донорское грудное молоко (кооперативное донорское молоко, Medolac Laboratories, Lake Oswego , ИЛИ) сроком на 2 недели. Витаминные добавки или другие корректировки питания будут на усмотрение лечащего врача.
балла по Финнегану для младенцев будут оцениваться в соответствии с текущим протоколом NAS.


 К. Гаврилова Ольга Майорова.
К. Гаврилова Ольга Майорова. Подавляющее число доноров — это люди в возрасте до 45–50 лет. Позже у многих накапливается груз заболеваний, который не позволяет стать донором», — поясняет Ольга Майорова.
Подавляющее число доноров — это люди в возрасте до 45–50 лет. Позже у многих накапливается груз заболеваний, который не позволяет стать донором», — поясняет Ольга Майорова. Если родственнику несколько дней назад перелили кровь, они могут высказать желание стать донорами и помочь кому-то другому», — рассказывает Ольга Майорова.
Если родственнику несколько дней назад перелили кровь, они могут высказать желание стать донорами и помочь кому-то другому», — рассказывает Ольга Майорова.





 Совместное заявление Министерства здравоохранения Канады, Канадского педиатрического общества, диетологов Канады и Комитета по грудному вскармливанию Канады: www.canada.ca/en/health-canada/services/food-nutrition/healthy-eating/infant-feeding/nutrition-healthy -доношенные-младенцы-рекомендации-рождения-шесть месяцев.html (по состоянию на 26 февраля 2020 г.).
Совместное заявление Министерства здравоохранения Канады, Канадского педиатрического общества, диетологов Канады и Комитета по грудному вскармливанию Канады: www.canada.ca/en/health-canada/services/food-nutrition/healthy-eating/infant-feeding/nutrition-healthy -доношенные-младенцы-рекомендации-рождения-шесть месяцев.html (по состоянию на 26 февраля 2020 г.). Ланцет 2003;361(9367):1418-23.
Ланцет 2003;361(9367):1418-23. Д. «Лучшая альтернатива»: почему женщины используют совместное молоко «равный-равному». Грудное вскармливание, ред. 2014; 22(1):11–21.
Д. «Лучшая альтернатива»: почему женщины используют совместное молоко «равный-равному». Грудное вскармливание, ред. 2014; 22(1):11–21.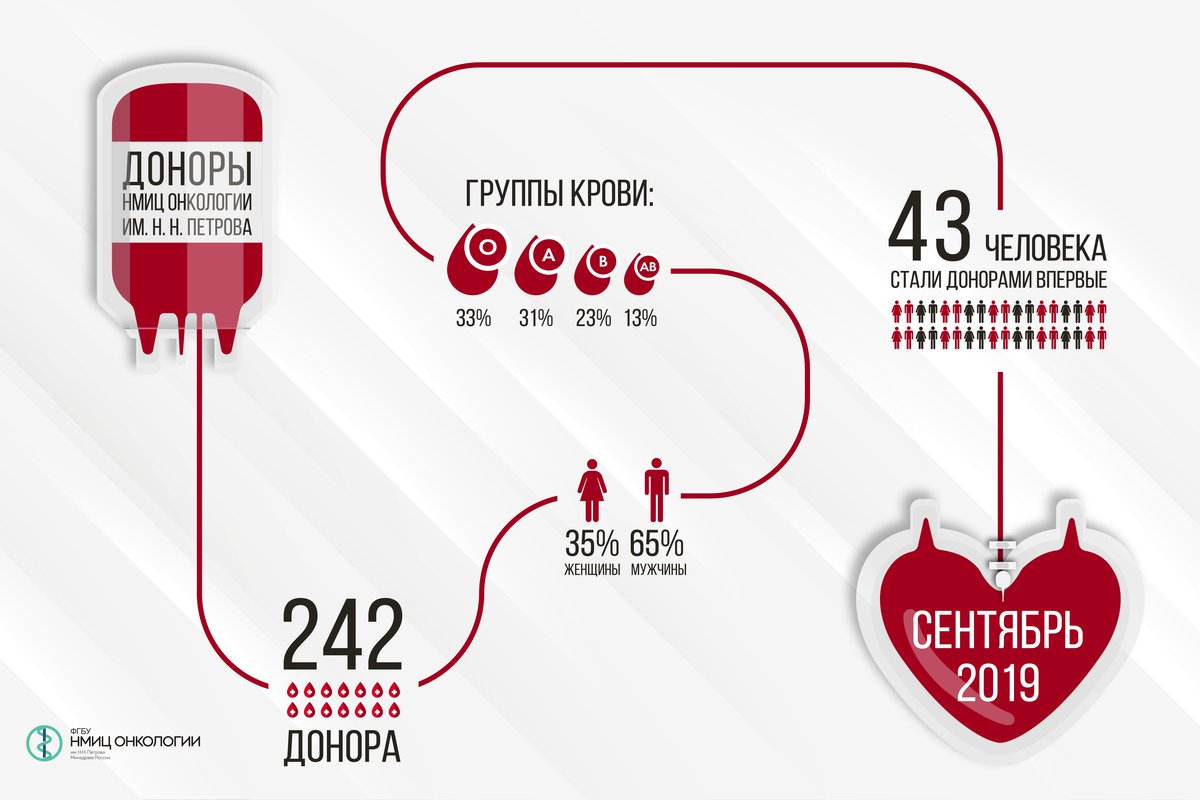 Дж. Перинатол 1997;17(2):130-4.
Дж. Перинатол 1997;17(2):130-4..jpg) Преждевременные роды: Стратегии обеспечения адекватного производства молока и успешной лактации. Semin Fetal Neonatal Med 2013;18(3):155-9
Преждевременные роды: Стратегии обеспечения адекватного производства молока и успешной лактации. Semin Fetal Neonatal Med 2013;18(3):155-9 Э., Беллу Р. и др. Наличие банка грудного молока связано с повышенным уровнем исключительно грудного вскармливания у детей с ОНМТ. J Perinat Med 2013;41(2):129-31.
Э., Беллу Р. и др. Наличие банка грудного молока связано с повышенным уровнем исключительно грудного вскармливания у детей с ОНМТ. J Perinat Med 2013;41(2):129-31. , Перрин М.Т. Изменчивость макронутриентов в грудном молоке от доноров до банка молока: последствия для вскармливания недоношенных детей.PLoS One 2019;14(1):e01210610.
, Перрин М.Т. Изменчивость макронутриентов в грудном молоке от доноров до банка молока: последствия для вскармливания недоношенных детей.PLoS One 2019;14(1):e01210610. Appl Physiol Nutr Metabl 2020; Онлайн перед печатью. DOI: 10.1139/apnm-2020-0388.
Appl Physiol Nutr Metabl 2020; Онлайн перед печатью. DOI: 10.1139/apnm-2020-0388. Экономическая эффективность дополнительного донорского молока по сравнению со смесью для младенцев с очень низкой массой тела при рождении. Педиатрия 2018;141(3):pii.e20170737.
Экономическая эффективность дополнительного донорского молока по сравнению со смесью для младенцев с очень низкой массой тела при рождении. Педиатрия 2018;141(3):pii.e20170737. грудное вскармливание 2014; 9 (8): 398–406.
грудное вскармливание 2014; 9 (8): 398–406. Pediatrics 2003;111(6 Pt 1):1442–6
Pediatrics 2003;111(6 Pt 1):1442–6 Can J Infect Dis Med Microbiol 2010;21(1):e12-9.
Can J Infect Dis Med Microbiol 2010;21(1):e12-9. Медицинские офицеры.
Медицинские офицеры. Матерям с активным туберкулезом легких или простым герпесом на груди следует рекомендовать кормить сцеженным грудным молоком, а матерям с covid-19 следует рекомендовать продолжать грудное вскармливание
Матерям с активным туберкулезом легких или простым герпесом на груди следует рекомендовать кормить сцеженным грудным молоком, а матерям с covid-19 следует рекомендовать продолжать грудное вскармливание Мы также будем распространять информацию в глобальных и региональных сетях, уделяя особое внимание услугам банка грудного молока и здоровью новорожденных.
Мы также будем распространять информацию в глобальных и региональных сетях, уделяя особое внимание услугам банка грудного молока и здоровью новорожденных. Передний Педиатр 2019; 7: 1–8. пмид:30719432
Передний Педиатр 2019; 7: 1–8. пмид:30719432 Документ с изложением позиции Рекомендации по продвижению банков грудного молока в Германии. 2017; 1–28.
Документ с изложением позиции Рекомендации по продвижению банков грудного молока в Германии. 2017; 1–28. Оценка свежих образцов и влияние замораживания и хранения в замороженном виде. Pediatr Res 1983; 17: 61–64. пмид:6835716
Оценка свежих образцов и влияние замораживания и хранения в замороженном виде. Pediatr Res 1983; 17: 61–64. пмид:6835716 и др. Влияние охлаждения и замораживания на стабильность биоактивных факторов в молозиве человека. J Dairy Sci 2012; 95: 2319–2325. пмид:22541460
и др. Влияние охлаждения и замораживания на стабильность биоактивных факторов в молозиве человека. J Dairy Sci 2012; 95: 2319–2325. пмид:22541460 А. Л.В. Влияние хранения и нагревания на антимикробные белки в грудном молоке. Arch Dis Child 1978; 53: 827–828. пмид:306224
А. Л.В. Влияние хранения и нагревания на антимикробные белки в грудном молоке. Arch Dis Child 1978; 53: 827–828. пмид:306224 An Pediatría (англ. Ed 2018; 89: 65.e1–65.e6. pmid: 29496426
An Pediatría (англ. Ed 2018; 89: 65.e1–65.e6. pmid: 29496426 Руководство по передовой практике работы банка донорского грудного молока в ОИТН Австралии. Epub перед печатью 2007. pmid:17913402
Руководство по передовой практике работы банка донорского грудного молока в ОИТН Австралии. Epub перед печатью 2007. pmid:17913402 2012 г.; 29(3): 827–841.
2012 г.; 29(3): 827–841..jpg) , Корпелейн В., Моро Г. и др. Комитет ESPGHAN по питанию. Донорское грудное молоко для недоношенных детей: современные данные и направления исследований. J Pediatr Gastroenterol Nutr.2013; 57(4): 535–542.
, Корпелейн В., Моро Г. и др. Комитет ESPGHAN по питанию. Донорское грудное молоко для недоношенных детей: современные данные и направления исследований. J Pediatr Gastroenterol Nutr.2013; 57(4): 535–542. Донорское человеческое молоко для младенцев из группы высокого риска: подготовка, безопасность и варианты использования в Соединенных Штатах. Педиатрия. 2017; 139(1).
Донорское человеческое молоко для младенцев из группы высокого риска: подготовка, безопасность и варианты использования в Соединенных Штатах. Педиатрия. 2017; 139(1). Мировая диета Rev Nutr. 2013; 106: 26–32.
Мировая диета Rev Nutr. 2013; 106: 26–32.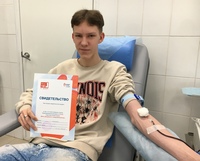 Дж. Гум Лакт.2016; 32(4): 730–734.
Дж. Гум Лакт.2016; 32(4): 730–734. Питательные вещества. 2019; 11(4).
Питательные вещества. 2019; 11(4).