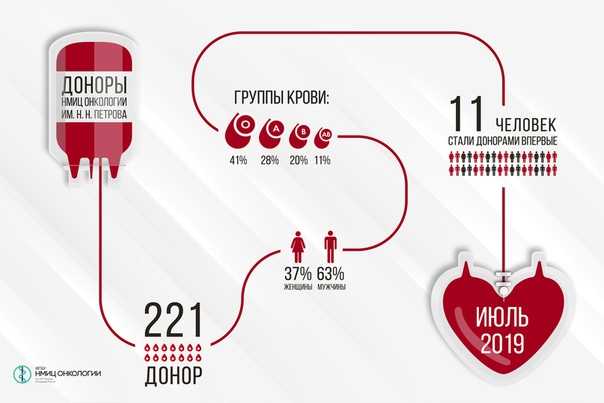
Служба крови — Как стать донором крови в России? Хотите узнать, что нужно сделать, чтоб стать донором крови в Москве, Московской области и других городах России
Москва
Горячая линия, звонок по России бесплатный
8 800 333 33 30
Задать вопрос
ru
ru en
Вы вошли как:
Нет имени
О Службе крови
Противопоказания к донорству
Карта учреждений Службы крови
Рекомендации до и после донации
Как стать
Почетным донором
Личный кабинет донора Личный кабинет донора
Топ 10 мифов
о донорстве Интервью
Новости
Новости
Федеральная новость
19. 10.22
10.22
Управление донорским движением: лидерство и коммуникации
Национальный фонд развития здравоохранения 17 ноября 2022 года приглашает принять участие в Форуме организаторов донорского движения «Управление донорским движением: лидерство и коммуникации».
Федеральная новость
14.10.22
Сила в единстве. Практику взаимодействия общественных институтов с ФМБА России в сфере донорства крови представили в Государственной Думе
13 октября в Государственной Думе прошел круглый стол Служба крови: история и перспективы развития». Мероприятие прошло под председательством первого заместителя председателя комитета по охране здоровья Государственной Думы Леонида Огуля.
Федеральная новость
13.10.22
Круглый стол, посвященный развитию Службы крови, прошел в комитете Государственной Думы по охране здоровья при поддержке ФМБА России
Заседание комитета Государственной Думы Федерального Собрания Российской Федерации по охране здоровья на тему «Служба крови: история и перспективы развития» состоялось 13 октября при поддержке ФМБА России.
Федеральная новость
28.09.22
Как построить успешный социальный проект в сфере донорства
Более 100 человек на IX Всероссийском съезде менеджеров по пропаганде донорства Службы крови и участников донорского движения получили возможность познакомиться с теми принципами, инструментами и приемами, которые использует Национальный фонд развития здравоохранения, а также партнеры из Службы крови Красноярского края, при конструировании социальных проектов и грантовых заявок на их реализацию.
Федеральная новость
27.09.22
Межотраслевое сотрудничество в сфере донорства крови в контексте Года культурного наследия народов РоссииСвыше 100 учреждений службы крови и учреждений культуры более чем 45 регионов уже принимают участие во Всероссийской акции «#КультураДонорству #Культурный КодДонора», рассказала на IX Всероссийском съезде менеджеров по пропаганде донорства службы крови и участников донорского движения в Москве Елена Стефанюк, директор Национального фонда развития здравоохранения. Акция проводится по инициативе НФРЗ совместно с ФМБА России с апреля 2022 года и включена в Программу Года культурного наследия народов России. Ее цель – популяризация и продвижение традиционных российских культурно-нравственных ценностей через развитие донорского движения России, в том числе с помощью разнообразных форматов межотраслевого сотрудничества.
Акция проводится по инициативе НФРЗ совместно с ФМБА России с апреля 2022 года и включена в Программу Года культурного наследия народов России. Ее цель – популяризация и продвижение традиционных российских культурно-нравственных ценностей через развитие донорского движения России, в том числе с помощью разнообразных форматов межотраслевого сотрудничества.
Федеральная новость
22.09.22
Донорство крови и костного мозга в Дальневосточном федеральном округе: региональный аспект Республики Бурятия
27 и 28 сентября 2022 года мероприятия социального проекта Национального фонда развития здравоохранения «#ДОНОРСТВОКРОВИРОССИИ: культурный код» пройдут в Республике Бурятия: коммуникационная площадка, изучение и анализ работы региональной службы крови.
Все Новости
Где сдать кровь?
Найди учреждение службы крови в своем городе
Противопоказания к донорству — Служба крови
Стать донором может практически любой здоровый человек, если он старше 18 лет, не имеет противопоказаний к донорству,
а его вес больше 50 кг.
С другой стороны, стать донором крови и ее компонентов может только Человек с большой буквы. Человек, который готов встать пораньше, потратить свое время, чтобы спасти чью-то жизнь.
При каждом визите в учреждение Cлужбы крови потенциальный донор проходит бесплатное медицинское обследование, которое включает в себя приема врачом-трансфузиологом и предварительное лабораторное исследование.
При этом есть ряд противопоказаний к донорству: постоянных, то есть независящих от давности заболевания и результатов лечения, и временных — действующих лишь определенный срок.
Постоянными противопоказаниями является наличие таких серьезных заболеваний как инфекционные и паразитарные болезни, онкологические заболевания, болезни крови, а также ряд других состояний.
Временные противопоказания имеют
различные сроки в зависимости от причины. Самыми распространенными запретами являются: нанесение татуировки, пирсинг
или лечение иглоукалыванием (120 календарных дней), ангина, грипп, ОРВИ (30 календарных дней после выздоровления),
период беременности и лактации (1 год после родов, 90 календарных дней после окончания лактации), прививки.
(согласно Приказу Министерства здравоохранения Российской Федерации от 28 октября 2020 г. №1166н «Об утверждении порядка прохождения донорами медицинского обследования и перечня медицинских противопоказаний (временных и постоянных) для сдачи крови и (или) ее компонентов и сроков отвода, которому подлежит лицо при наличии временных медицинских противопоказаний, от донорства крови и (или) ее компонентов»)
1. Инфекционные и паразитарные болезни:
- болезнь, вызванная вирусом иммунодефицита человека (ВИЧ-инфекция), вирусами гепатита B и C,
- сифилис, врожденный или приобретенный,
- туберкулез (все формы),
- бруцеллез
- сыпной тиф,
- туляремия,
- лепра (болезнь Гансена),
- африканский трипаносомоз,
- болезнь Чагаса,
- лейшманиоз,
- токсоплазмоз,
- бабезиоз,
- хроническая лихорадка Ку,
- эхинококкоз,
- филяриатоз,
- дракункулез,
- повторный положительный результат исследования на маркеры болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция),
- повторный положительный результат исследования на маркеры вирусных гепатитов B и C,
- повторный положительный результат исследования на маркеры возбудителя сифилиса.

2. Злокачественные новообразования.
3. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм.
4. Болезни центральной нервной системы (органические нарушения).
5. Полное отсутствие слуха и (или) речи, и (или) зрения.
6. Психические расстройства и расстройства поведения в состоянии обострения и (или) представляющие опасность для больного и окружающих.
7. Психические расстройства и расстройства поведения, вызванные употреблением психоактивных веществ.
8. Болезни системы кровообращения:
- гипертензивная (гипертоническая) болезнь сердца II — III степени,
- ишемическая болезнь сердца,
- облитерирующий тромбангиит,
- неспецифический аортоартериит,
- флебит и тромбофлебит,
- эндокардит,
- миокардит,
- порок сердца (врожденный, приобретенный).

9. Болезни органов дыхания:
- бронхиальная астма,
- бронхоэктатическая болезнь,
- эмфизема.
10. Болезни органов пищеварения:
- ахилический гастрит,
- хронические болезни печени, в том числе неуточненные, токсические поражения печени,
- калькулезный холецистит с повторяющимися приступами и явлениями холангита,
- цирроз печени.
11. Болезни мочеполовой системы в стадии декомпенсации:
- диффузные и очаговые поражения почек,
- мочекаменная болезнь.
12. Болезни соединительной ткани, а также острый и (или) хронический остеомиелит.
13. Лучевая болезнь.
14. Болезни эндокринной системы в стадии декомпенсации.
15. Болезни глаза и его придаточного аппарата:
- увеит,
- ирит,
- иридоциклит,
- хориоретинальное воспаление,
- трахома,
- миопия 6 диоптрий и более.

16. Болезни кожи и подкожной клетчатки:
- псориаз,
- эритема,
- экзема,
- пиодермия,
- сикоз,
- пузырчатка (пемфигус),
- дерматофитии,
- фурункулез.
17. Оперативные вмешательства (резекция, ампутация, удаление органа (желудок, почка, селезенка, яичники, матка и прочее)), трансплантация органов и тканей, повлекшие стойкую утрату трудоспособности (I и II группа инвалидности), ксенотрансплантация органов.
18. Стойкая утрата трудоспособности (I и II группа инвалидности).
19. Женский пол донора для донации 2 единиц эритроцитной массы или взвеси, полученной методом афереза.
20. Лица с повторными неспецифическими реакциями на маркеры вирусов иммунодефицита
человека, гепатитов B и C и возбудителя сифилиса.
21. Лица с повторно выявленными аллоиммунными антителами к антигенам эритроцитов (за исключением доноров плазмы для производства лекарственных препаратов).
22. Лица с повторно выявленными экстраагглютининами анти-A1 (за исключением доноров плазмы для производства лекарственных препаратов).
Наименования
Срок отвода от донорства
Масса тела менее 50 кг
До достижения массы тела 50 кг
Возраст младше 20 лет
для донации 2 единиц эритроцитной массы или взвеси,
полученной методом афереза
До достижения 20 лет
Масса тела менее 70 кг
для донации 2 единиц эритроцитной массы или взвеси,
полученной методом афереза
До достижения массы тела 70 кг
Гемоглобин менее 140 г/л
для донации 2 единиц эритроцитной массы или взвеси,
полученной методом афереза
До достижения уровня гемоглобина 140 г/л
Температура тела выше 37 °C
До нормализации температуры тела (37 °C и ниже)
Пульс — менее 55 ударов в минуту и более 95 ударов в минуту
До нормализации пульса от 55 до 95 ударов в минуту
Артериальное давление:
систолическое менее 90 мм рт. ст. и более 149 мм рт. ст.;
ст. и более 149 мм рт. ст.;
диастолическое — менее 60 мм рт. ст. и более 89 мм рт. ст.
До нормализации
систолического давления: 90 — 149 мм рт. ст.;
диастолического давления: 60 — 89 мм рт. ст.
Индекс массы тела
Менее 18,5 и более 40
Несовпадение результатов исследования группы крови AB0, резус-принадлежности, антигенов C, c, E, e, K с результатами исследования при предыдущей донации
До выполнения подтверждающего исследования
Трансфузия крови и (или) ее компонентов
120 календарных дней со дня трансфузии
Первичное выявление в образце крови донора аллоиммунных антител к антигенам эритроцитов
До подтверждения отсутствия в образце крови донора аллоиммунных антител к антигенам эритроцитов не ранее, чем через 180 календарных дней после первичного выявления
Оперативные вмешательства, в том числе искусственное прерывание беременности
120 календарных дней со дня оперативного вмешательства
Лечебные и косметические процедуры с нарушением кожного покрова (татуировки, пирсинг, иглоукалывание и иное)
120 календарных дней с момента окончания процедур
До подтверждения отсутствия маркеров вирусного гепатита B и (или) вирусного гепатита C, и (или) болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция), и (или) на возбудителя сифилиса, но не ранее, чем через 120 календарных дней после получения сомнительного результата лабораторного исследования
120 календарных дней после прекращения последнего контакта
Сомнительный результат на маркеры вирусного гепатита B и (или) вирусного гепатита C, и (или) болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция), и (или) на возбудителя сифилиса
До подтверждения отсутствия маркеров вирусного гепатита B и (или) вирусного гепатита C, и (или) болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция), и (или) на возбудителя сифилиса, но не ранее, чем через 120 календарных дней после получения сомнительного результата лабораторного исследования
Перенесенные инфекционные заболевания:
малярия в анамнезе при отсутствии симптомов и при наличии отрицательных результатов иммунологических тестов
3 года
брюшной тиф после выздоровления и полного клинического обследования при отсутствии выраженных функциональных расстройств
1 год
ангина, грипп, острая респираторная вирусная инфекция
30 календарных дней после выздоровления
Перенесенные инфекционные и паразитарные заболевания, не указанные в перечне постоянных и временных противопоказаний
120 календарных дней после выздоровления
Острые или хронические воспалительные процессы в стадии обострения независимо от локализации
30 календарных дней после купирования острого периода
Обострение язвы желудка и (или) двенадцатиперстной кишки
1 год с момента купирования острого периода
Болезни почек, не указанные в пункте 12 перечня постоянных противопоказаний
1 год с момента купирования острого периода
Аллергические заболевания в стадии обострения
60 календарных дней после купирования острого периода
Период беременности, лактации
1 год после родов, 90 календарных дней после окончания лактации
Вакцинация:
прививка инактивированными вакцинами (в том числе, против столбняка, дифтерии, коклюша, паратифа, холеры, гриппа), анатоксинами
10 календарных дней после вакцинации
прививка живыми вакцинами (в том числе, против бруцеллеза, чумы, туляремии, туберкулеза, оспы, краснухи, полиомиелита перорально), введение противостолбнячной сыворотки (при отсутствии выраженных воспалительных явлений на месте инъекции)
30 календарных дней после вакцинации
прививка рекомбинантными вакцинами (в том числе, против вирусного гепатита B, коронавирусной инфекции)
30 календарных дней после вакцинации
введение иммуноглобулина против гепатита B
120 календарных дней после вакцинации
введение иммуноглобулина против клещевого энцефалита
120 календарных дней после вакцинации
вакцинация против бешенства
1 год после вакцинации
Прием лекарственных препаратов:
антибиотики
14 календарных дней после окончания приема
анальгетики, антикоагулянты, антиагреганты (в том числе салицилаты)
3 календарных дня после окончания приема
Прием алкоголя
48 часов
Отклонение пределов состава и биохимических показателей периферической крови
Отклонение пределов состава и биохимических показателей периферической крови
Показатель
Допустимые пределы значений показателей
Гемоглобин:
мужчины (130 г/л и более)
женщины (120 г/л и более)
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
130 г/л и более
120 г/л и более
Гематокрит:
мужчины (0,40 и более)
женщины (0,38 и более)
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
0,40 и более
0,38 и более
Количество тромбоцитов
от 180 x 109/л
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
Количество эритроцитов
мужчины (4,0 x 1012/л и более)
женщины (3,8 x 1012/л и более)
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
4,0 x 1012/л и более
3,8 x 1012/л и более
Количество лейкоцитов
от 4 x 109/л до 9 x 109/л
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
Общий белок
от 65 г/л до 85 г/л
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
Соотношение белковых фракций (альбумина, глобулинов)
отсутствие отклонений от нормативных значений, указанных в инструкциях к
используемым наборам реагентов и методам
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
Гемотрансмиссивные заболевания — инфекционные заболевания, возбудитель которых может передаваться с донорской кровью или ее компонентами.![]()
Трансфузия — (от латинского tranfusio — «переливание») — операция по переливанию компонентов или препаратов донорской крови реципиенту.
Часто задаваемые вопросы о донорстве органов для пожилых людей
Предварительное планирование ухода
Донорство органов — это акт изъятия здоровых органов и тканей у одного человека и передачи их другому лицу. Принятие решения пожертвовать свои органы является одним из самых щедрых подарков, которые вы можете сделать.
Ниже приведены ответы на часто задаваемые вопросы о том, что значит быть донором и как им стать. Вы также найдете список федеральных ресурсов, которые помогут вам узнать больше о процессе пожертвования и о том, как начать работу.
Существуют ли возрастные ограничения для того, чтобы стать донором органов?
Нет: возрастных ограничений для пожертвований и регистрации нет. В 2021 году каждый третий человек, пожертвовавший органы, был старше 50 лет. Никогда нельзя быть слишком старым, чтобы что-то изменить — по состоянию на 2021 год самому старому донору органов в США было 92 года.
Никогда нельзя быть слишком старым, чтобы что-то изменить — по состоянию на 2021 год самому старому донору органов в США было 92 года.
Как кто-то может зарегистрироваться в качестве донора органов?
Вы можете зарегистрироваться в качестве донора органов во время продления водительских прав или удостоверения личности штата в местном Департаменте транспортных средств. Вы также можете зарегистрироваться онлайн.
Зарегистрируйтесь сейчас, чтобы стать донором органов, глаз и тканей!
Посетите organdonor.gov, выберите свой штат и следуйте инструкциям по регистрации.
Включен ли мой мозг, когда я подписываюсь на донорство своих органов?
Нет. Люди часто думают, что регистрация в качестве донора органов включает в себя донорство мозга, но цель и процесс другие. Это связано с тем, что донорство мозга используется только для продвижения научных исследований, а не для помощи другому человеку остаться в живых с помощью трансплантации. В зависимости от обстоятельств смерти возможно пожертвование органов для трансплантации, а также мозга для научных исследований.
Пожертвование мозга важно для того, чтобы помочь исследователям лучше понять, как различные расстройства, такие как болезнь Альцгеймера и связанная с ней деменция, влияют на мозг, и как мы могли бы лучше лечить и предотвращать их у разных групп людей.
Чтобы узнать больше о процессе донорства мозга, о том, почему необходимо много мозга от разных групп населения и возрастов, и о том, как стать донором мозга, посетите статью NIA «Пожертвование мозга: подарок для поколений».
Что произойдет после того, как я зарегистрируюсь в качестве донора органов?
После того, как вы зарегистрируетесь в качестве донора органов, обязательно сообщите об этом своей семье и друзьям. Важно сообщить им о ваших пожеланиях, чтобы они могли выполнить ваше решение в конце жизни. Также обязательно обновляйте свою информацию, такую как текущий почтовый адрес, в реестре доноров вашего штата.
Кто отвечает за определение возможности донорства органов?
Организации по закупке органов (OPO) — это некоммерческие организации, занимающиеся извлечением органов у доноров для трансплантации в США. Если вы находитесь на грани смерти или умираете, больница информирует об этом местный OPO. OPO решает, являетесь ли вы возможным донором, на основании вашей медицинской и социальной истории.
Если вы находитесь на грани смерти или умираете, больница информирует об этом местный OPO. OPO решает, являетесь ли вы возможным донором, на основании вашей медицинской и социальной истории.
Могу ли я пожертвовать орган или ткань при жизни?
В большинстве случаев донорство происходит после смерти донора, но некоторые органы или ткани можно пожертвовать нуждающемуся человеку еще при жизни. Процесс донорства при жизни отличается от процесса донорства от умершего донора. Чтобы узнать больше о живом донорстве, посетите organdonor.gov.
Какие-либо медицинские условия исключают возможность стать донором органов?
Да, некоторые состояния, такие как активно распространяющийся рак или инфекция, или болезнь сердца, могут помешать человеку стать донором. Но вы все равно можете зарегистрироваться в качестве донора органов независимо от каких-либо ранее существовавших или прошлых заболеваний. Врач проведет тесты, чтобы определить жизнеспособность ваших органов для трансплантации на момент смерти.
Врач проведет тесты, чтобы определить жизнеспособность ваших органов для трансплантации на момент смерти.
Пожертвование органов стоит денег?
Нет. С семьи донора не взимается плата за донорство. Страховка или люди, которые получают донорские органы, оплачивают эти расходы. Тем не менее, семья донора по-прежнему несет ответственность за любые расходы, связанные с медицинским обслуживанием в конце жизни, а также с организацией похорон и захоронения.
Могут ли члены семьи пожертвовать органы своих близких после их смерти?
Если человек не зарегистрирован для донорства своих органов, его семья может принять решение от имени умирающего пожертвовать свои органы. Член OPO должен получить согласие семьи перед донорством органов. Однако семья не может отменить решение лица пожертвовать свои органы, если оно зарегистрировалось для донорства или указало это в своих предварительных распоряжениях.
Думать о донорстве органов в конце жизни может быть сложно как для семьи, так и для умирающего. Заблаговременное принятие и документирование этого решения в рамках предварительного планирования ухода и регистрация в качестве донора могут помочь уменьшить стресс в трудные времена.
Заблаговременное принятие и документирование этого решения в рамках предварительного планирования ухода и регистрация в качестве донора могут помочь уменьшить стресс в трудные времена.
Возможно ли донорство органов, если кто-то предпочитает умереть дома?
В большинстве случаев донорство органов невозможно с точки зрения логистики, когда кто-то умирает дома. Жизненно важные органы, такие как сердце, легкие, почки и печень, жизнеспособны только в течение короткого времени, когда кислород перестает поступать в организм. Тем не менее, донорство тканей и глаз может быть вариантом, поскольку они остаются жизнеспособными без кислорода в течение нескольких часов.
Может ли человек пройти осмотр, если он пожертвует свои органы?
Да, похороны в открытом гробу или осмотр возможны после донорства органов. Работники больницы бережно и уважительно относятся к телу в процессе донорства.
Ресурсы донорства органов
- Национальная медицинская библиотека NIH:
- Найдите ресурсы для донорства и трансплантации органов.

- Найдите ресурсы для донорства и трансплантации органов.
- Администрация ресурсов и услуг здравоохранения:
- Узнать Есть ли возрастные ограничения для донорства органов?
- Прочитайте личные истории людей, которые пожертвовали и получили органы.
- Просмотрите эти бесплатные печатные и веб-материалы, чтобы помочь пожилым людям делать пожертвования.
- Узнайте больше о донорстве и трансплантации органов, посмотрев эти видеоролики.
- Узнайте о статистике донорства органов о том, сколько людей ожидают трансплантации, кто получает орган и какие органы наиболее необходимы.
- Найдите информацию о регистрации доноров после жизни, разрешении на донорство, о том, как доноры подбираются к реципиентам, что происходит, когда врачи извлекают и трансплантируют органы, и многое другое.
- Сеть по закупке и трансплантации органов:
- Узнайте о процессе донорства и трансплантации органов, а также о национальной очереди на органы.
Для получения дополнительной информации о донорстве органов и трансплантации
MedlinePlus
Национальная библиотека медицины
www. medlineplus.gov
medlineplus.gov
Organdonor.gov
Администрирование ресурсов и услуг. ://optn.transplant.hrsa.gov
Этот контент предоставлен Национальным институтом старения NIH (NIA). Ученые NIA и другие эксперты проверяют этот контент, чтобы убедиться, что он точен и актуален.
Контент проверен:
28 февраля 2022 г.
Статьи по теме
Общая информация о живом донорстве
Что такое живое донорство?
Прижизненное донорство имеет место, когда живой человек жертвует орган (или часть органа) для трансплантации другому человеку. Живой донор может быть членом семьи, например, родителем, ребенком, братом или сестрой (донорство, связанное с проживанием).
Живое пожертвование также может исходить от кого-то, у кого нет эмоциональных отношений с получателем, например, от друга друга, коллеги по работе, сослуживца в месте отправления культа, соседа или кого-то, кто слышит через социальные сети. Благодаря улучшенным лекарствам генетическая связь между донором и реципиентом больше не требуется для обеспечения успешной трансплантации. Вам даже не нужно иметь ту же группу крови, что и у вашего потенциального донора, чтобы получить почку, потому что существуют внутренние программы парного обмена в центрах трансплантации и национальные программы парного обмена, которые позволяют несовместимой паре соответствовать другой несовместимой паре; позволяя двум донорам переключаться между реципиентами.
Благодаря улучшенным лекарствам генетическая связь между донором и реципиентом больше не требуется для обеспечения успешной трансплантации. Вам даже не нужно иметь ту же группу крови, что и у вашего потенциального донора, чтобы получить почку, потому что существуют внутренние программы парного обмена в центрах трансплантации и национальные программы парного обмена, которые позволяют несовместимой паре соответствовать другой несовместимой паре; позволяя двум донорам переключаться между реципиентами.
Посетите страницу Программы для пар донор/реципиент с несовместимыми группами крови, чтобы узнать больше о программах парного обмена.
Стать живым донором
Узнайте все, что вам нужно знать о донорстве почки, в этой бесплатной онлайн-программе для самостоятельного обучения.
Зарегистрироваться Сегодня
Какие органы можно получить от живых доноров?
Наиболее часто от живого донора пересаживается почка. Части других органов, включая легкие, печень и поджелудочную железу, в настоящее время пересаживают от живых доноров.
Части других органов, включая легкие, печень и поджелудочную железу, в настоящее время пересаживают от живых доноров.
Кто может быть живым донором почки?
Во всех центрах трансплантации вам должно быть не менее 18 лет. Некоторые центры требуют, чтобы донор был 21 года или немного старше. Есть некоторые медицинские условия, которые могут помешать вам стать живым донором. К ним относятся неконтролируемое высокое кровяное давление, диабет, рак, ВИЧ, гепатит или острые инфекции. Вы всегда должны позволять центру трансплантологии решать, можете ли вы быть живым донором.
Каковы преимущества донорства при жизни перед донорством после смерти?
Трансплантация почки, выполненная от живых доноров, может иметь несколько преимуществ по сравнению с трансплантацией, выполненной от умерших доноров:
- Некоторые трансплантаты от живых доноров проводятся между генетически схожими членами семьи. Лучшее генетическое совпадение снижает риск отторжения.

- Почка от живого донора обычно функционирует сразу, потому что почка находится вне организма очень короткое время. Некоторые почки умершего донора не функционируют сразу, и в результате пациенту может потребоваться диализ до тех пор, пока почка не начнет функционировать.
- Потенциальные доноры могут быть протестированы заранее, чтобы найти донора, который наиболее совместим с реципиентом. Трансплантация может проходить в удобное для донора и реципиента время.
Как пожертвовать почку?
Если у вас есть две здоровые почки, вы можете пожертвовать одну, чтобы улучшить или даже спасти чью-то жизнь. Существует два основных типа живого донорства:
Целевое донорство
Это когда донор называет конкретного человека, который получит почку. Это самый распространенный вид живого пожертвования. Направленное пожертвование часто осуществляется между кровными родственниками, такими как родители, братья, сестры или дети. Они также могут возникать между людьми с близкими личными отношениями, такими как супруг, друг или коллега. Посетите страницу Как сделать пожертвование, чтобы узнать больше.
Они также могут возникать между людьми с близкими личными отношениями, такими как супруг, друг или коллега. Посетите страницу Как сделать пожертвование, чтобы узнать больше.
Нецелевое донорство
Это когда человек не называет конкретного человека, который получит почку. В этом случае донор находится в паре с нуждающимся. Посетите страницу Как сделать пожертвование, чтобы узнать больше.
Всегда ли успешны трансплантации от живых доноров?
Несмотря на то, что трансплантация является очень успешной, и показатели успеха продолжают улучшаться, все еще существует небольшая вероятность того, что могут возникнуть проблемы. Иногда почка теряется из-за отторжения, хирургических осложнений или исходного заболевания, вызвавшего отказ почки реципиента. Поговорите с персоналом центра трансплантации об их показателях успеха и национальных показателях успеха.
Как долго сохраняется пересаженная почка?
В среднем почка от живого донора служит от 15 до 20 лет. другие могут длиться меньше.
другие могут длиться меньше.
Где я могу найти статистику по донорству при жизни?
Некоторую статистику можно найти на веб-сайте United Network for Organ Sharing (UNOS). UNOS собирает статистику по каждому центру трансплантации в США. Вы можете найти статистику о количестве трансплантаций неживых и живых доноров, выполненных в этом конкретном центре, соответственно, и показателях выживаемости трансплантата для реципиента трансплантата.
Лучшим источником информации об ожидаемых результатах донорства является ваша бригада по трансплантации. Поговорите с ними об общих рисках, включая долгосрочные и краткосрочные, а также о любых конкретных проблемах, которые у вас есть относительно вашего личного состояния здоровья.
Посетите страницу данных Объединенной сети по обмену органами (UNOS) для получения подробных статистических данных о краткосрочных осложнениях при живом донорстве (по данным Объединенной сети по обмену органами).
Научный реестр реципиентов трансплантатов для количества трансплантаций живых доноров, выполненных в определенных центрах.